الصرع البؤري عند الأطفال: طرق جديدة للتشخيص والعلاج. الصرع الجزئي الحميد في مرحلة الطفولة
- هذا صرع بؤري شائع مجهول السبب يعتمد على العمر في مرحلة الطفولة مع نوبات نادرة ، وغالبًا ما تكون ذاتية ، وحالة صرع شديدة ومستقلة لفترات طويلة ، وهي تنبؤ مواتٍ للشفاء.
قدم مؤلف كتاب Panayiotopoulos تعريفه الخاص للمتلازمة: هذا هو العمر - متلازمة تعتمد على الصرع البؤري مجهول السبب ، يتجلى في النوبات البؤرية ، بشكل رئيسي اللاإرادي (اللاإرادي) ، حالة الصرع اللاإرادي (اللاإرادي).
- حميدة الصرع القذاليمع بداية مبكرة ليس قذالي ، نظرًا للعديد من المظاهر السريرية ، يشير عرض واحد فقط في شكل عين ملتصقة بالجانب إلى وجود تركيز في الفص القذالي. قد لا يكون هذا العرض موجودًا ، أو قد لا يكون موجودًا في بداية الهجوم. وفقًا لـ EEG أثناء الهجوم أو بين الهجمات ، لا يتم دائمًا تسجيل نشاط الصرع في المنطقة القذالية.
- في الحالات التي حدثت فيها نوبة واحدة فقط ، فإن متلازمة بانايوتوبولوس ليست صرعًا. يصنف هذا النوع من النوبة الفردية تحت عنوان "الحالات ومتلازمات الصرع التي لا تتطلب تشخيص الصرع".
تاريخ
1950 H. وصف Gastaut الصرع القذالي الحميد.
1952 يصف جيبس وجيبس نشاطًا محددًا للصرع القذالي عند الأطفال.
1999 سنة سي. بانايوتوبولوسوصف الصرع القذالي الحميد مع ظهور مبكر. ووفقًا لنتائج المراقبة للفترة 1973-1999 لـ 900 مريض مصاب بالصرع ، فقد حدد 28 مصابًا بنوبات من القيء والأعراض اللاإرادية.
عدد مرات الحدوث
- 6٪ من النوبات غير الليفية بين 1 و 15 سنة من العمر.
- 13٪ في مرضى الصرع من سن 3 إلى 6 سنوات.
- 6٪ في مرضى الصرع من سن 1-16 سنة.
- وصف بانايوتوبولوس التردد 2-3 مرضى لكل 1000 من عموم السكان عند الأطفال دون سن 15 عامًا.
- إنه نفس الشيء بين الفتيات والفتيان.
- عمر المظاهر الأولى من 1 إلى 8.5 سنوات ، في كثير من الأحيان 3-6 سنوات.
- كلما بدأ الصرع مبكرًا ، كلما زادت النوبات عادةً.
- لم يؤكد المرض زيادة في التكرار في منطقة أو جنسية معينة ، فهو يوصف بنفس التكرار في كل مكان.
المسببات المرضية
متلازمة بانايوتوبولوس وراثي.
ولكن نادرًا ما يوجد العبء العائلي للصرع في 1-30٪ من الأطفال.
يمكنهم الكشف عن وجود صرع بؤري حميد مجهول السبب بين الأقارب ، نوبات الحمى متكررة (4-17٪).
سي. سمى بانايوتوبولوس الأساس الجيني المشترك للصرع البؤري الحميد بالمتلازمة الاستعداد لنوبات الطفولة الحميدة ،الذي يتجلى فقط من خلال وجود نشاط epiactivity في شكل مجمعات بؤرية ، موجة بطيئة حادة على EEG بدون نوبات.
فقط 1٪ من الحالات المعرضة لأشكال حميدة من الصرع تتطور إلى صرع.
أنماط الصرع الحميدة في مرحلة الطفولة (DEPD) - موروث بطريقة جسمية سائدة مع اختراق غير كامل (مظهر جيني).
يفسر ظهور المظاهر السريرية لمتلازمة بانايوتوبولوس في سن 1 إلى 8.5 سنة من خلال حقيقة أنه في هذه الفترة من الطفولة ، تتزامن زيادة حساسية المراكز الخضرية لإفرازات الصرع والصرع المنتشر للقشرة الدماغية ، مع توزيع غير متساوٍ والهيمنة في القفا.
الصورة السريرية
أكثر تكرارا (76٪) يحدث الهجوم الأول في سن 3-6 ، ويبلغ ذروته في 4-5 سنوات.بقية حالات ظهور الصرع في الفترة من 1 إلى 14 عامًا ، وغالبًا ما تصل إلى 16 عامًا.
استفزازات الاستيلاء غير موصوفة ، البداية تلقائية.
تتطور الهجمات في أي وقت من اليوم ، ولكن في كثير من الأحيان (في ثلثي المرضى) في الليل.
الهجمات متغيرة في المظهر ، ولكن هناك سمات مميزة:

- مزيج غريب من النوبات الخضرية: الغثيان ، والتهوع ، والقيء.
- تغير السلوك
- انحراف (مؤسسة) العيون إلى الجانب.
خيارات الحجز لمتلازمة بانايوتوبولوس:
- فقط الهجمات الخضرية أو الحالة الخضرية في 10٪ من جميع الحالات ؛
- مزيج من الأعراض الخضرية وضعف الوعي - في 90٪ ؛
- مزيج من الأعراض الخضرية وانحراف العين - في 60-80٪ ؛
- مزيج من الأعراض الخضرية وداء الدم النصفي - في 26٪ من جميع الحالات ؛
- مزيج من الأعراض الخضرية والثانوية - النوبات المعممة - في 20٪.
النوبات اللاإرادية (اللاإرادية) والحالة الخضرية الصرع هي شكل مميز من نوبات الصرع في متلازمة بانايوتوبولوس.
الصورة الكلاسيكية للأحداث خلال الحالة الخضرية الصرع
بداية الهجوم دون فقدان الوعي. يبدأ ثلث الأطفال في الليل. عند الاستيقاظ ليلاً ، يشكو الطفل من الغثيان وسوء الحالة الصحية والدوار والتوعك. يرافقه شحوب التعرق المفرطوسيلان اللعاب. يمكن استبدال الشحوب بالاحمرار ، وغالبًا ما يكون الزرقة.
من الأعراض الشائعة الصداع.

الغثيان في 74٪ من الحالات بعد 1-5 دقائق يتم تعويضه بالحافز للتقيؤ والقيء.
- 1. القيءقد يكون منفردًا ، ولكن في أغلب الأحيان يتكرر القيء ويستمر لعدة ساعات ، مما يؤدي إلى الجفاف.
يتم الجمع بين الغثيان والتهوع والقيء والأعراض اللاإرادية الأخرى:
- شحوب الجلد ، رخامي أو زرقة.
- اضطرابات الجهاز التنفسي: التنفس غير المنتظم ، انقطاع النفس.
- اضطرابات القلب - نظام الأوعية الدموية: زيادة التردد (عدم انتظام دقات القلب) أو انخفاض معدل ضربات القلب (بطء القلب).
- سيلان اللعاب في 6٪؛
- انقباض ، أو في كثير من الأحيان ، اتساع حدقة العين ؛
- تقوية الحركة المعوية وآلام في البطن.
- سلس البول و / أو البراز. زيادة البراز. تم الكشف عن الإسهال في 3٪ من الحالات.
- اضطرابات التنظيم الحراري - زيادة في درجة الحرارة في بداية الهجوم وبعده ، أو انخفاض درجة حرارة الجسم حتى 35.6 -36.4 درجة مئوية ؛
- فرط التعرق.
- الكفين والأخمص بارد عند اللمس ؛
- سعال.
كقاعدة عامة ، الناس من حولهم ومعظم الأطباء لديهم لا لبس فيه الاعتقاد الخاطئ حول العدوى المعوية أو التسمم أو السارس أو نوبة خلل الحركة الصفراوية.

لا يفكرون في الصرع مع مثل هذه الأعراض الخضرية المعوية ، لذلك يتم نقل الأطفال إلى قسم الأمراض المعدية أو إلى وحدة العناية المركزة في حالة متوسطة وشديدة لعلاج الأعراض. مطلوب لاستعادة توازن الماء والملح ، أو إعادة الترطيب عن طريق الفم أو حقن المحاليل الوريدية ، والتحكم في أنظمة القلب والجهاز التنفسي.
- 2. اضطرابات السلوك
: القلق أو الانفعال أو الشعور بالخوف.
يبدو الطفل مرتبكًا ، وعلى وجهه قناع رعب. يمكنك تهدئة الطفل جزئيًا ، فهو يبحث عن الحماية والمساعدة من والديه ، وهو يبكي.
يفهم الأشخاص من حولك على الفور أن الطفل مريض وغالبًا ما يتم استدعاء سيارة إسعاف في مثل هذه الحالات. نسبة الاستشفاء في مستشفى الأمراض المعدية عالية.
يخضع الأطفال لإشراف الأطباء ، ويتلقون علاجًا للأعراض ، ولكن غالبًا ما تظل مسببات الهجوم الخضري مخفية. هذا يعني أن الطفل لا يتلقى مساعدة فعالة تقطع مسار نوبة الصرع بمساعدة العلاج الطارئ المضاد للصرع.
- 3. انحراف العين جنبا إلى جنب مع القيء هو متلازمة انتيابية شائعة جدا. يمكن أن يترافق تجنب العينين إلى الوضع الجانبي المتطرف بتدوير الرأس في نفس الاتجاه. تتراوح مدة تثبيت الرأس والعينين من عدة دقائق إلى عدة ساعات ، ولكن غالبًا ما تكون فترة زمنية قصيرة - 2-5 دقائق.
يمكن أن يكون انحراف العينين إما ثابتًا أو متقطعًا - وهي نوبات يتم فيها إبعاد العين عن الجانب ، ثم إعادتها إلى حالتها الطبيعية. في هذه الحالة ، يكون الطفل واعيًا ، ويتم الحفاظ على الرؤية.
على خلفية الغثيان المستمر ، قد تتطور الرغبة في القيء والقيء أحداث صرع إضافية :
- 4. انتهاكات الوعي يمكن أن تكون قصيرة المدى من بضع ثوانٍ إلى 5-10 دقائق ، في المتوسط حوالي دقيقة واحدة. يتم وصف فقدان الوعي فقط في 20٪ من الحالات.
يمكن أن يضعف الوعي جزئيًا فقط عندما يمكن الحصول على استجابة الطفل للمنبهات والالتزام غير الكامل بالتعليمات. يصبح الطفل مثبطًا أو غير مستجيب أو ضعيف الاستجابة للمنبهات. يزداد عمق اضطراب الوعي مع مراحل انتشار أعراض النوبة.
توصف نوبة فقدان الوعي على النحو التالي: توقف النظر ، "نظرة زجاجية" ، توقف النشاط ، سيلان اللعاب.
- 5. أحد الخيارات المميزة لفقدان الوعي هو إغماء انتيابي
.
هجمات تشبه الإغماء يظهر في النوم أو اليقظة مع فقدان الوعي وانخفاض مفاجئ في توتر العضلة الوضعية. مدة هذا "إغماء الصرع" من 1 إلى 30 دقيقة.
لا يعتبر آخرون هذه الظاهرة نوبة صرع ، بل إغماء بسبب انخفاض ضغط الدم على خلفية الجفاف.
بالنظر إلى أن الراحة في الفراش مطلوبة أثناء الحالة الخضرية ، لا يتم تسجيل حالات السقوط ، ويصبح الطفل خاملًا ، ويستمر في الاستلقاء في السرير. يتم التغاضي عن هذا العرض.
وجود القيء والشعور بالضيق العام ، ونتيجة لذلك ، يجب أن يبدو الطفل خاملًا ونقص التوتر. لذا فإن الإغماء النسيجي ، نقص التوتر العضلي المنتشر ، يحدث في غضون دقائق قليلة أمام الأطباء والأقارب ، يمر دون أن يلاحظه أحد.
غالبًا ما ترتبط اضطرابات الوعي قصيرة المدى هذه بأعراض التسمم (التسمم العصبي) ، مما يثبت وهمهم بشأن العدوى الحالية.
- 6. يمكن ضم الأعراض الخضرية في منتصف الحالة الخضرية بعد بضع دقائق أو ساعات من بدايتها تشنجات :
- النوع الشائع من النوبات هو النوبات العينية
: تفادي العينين إلى الجانب.
يمكن اكتشاف هذا العرض لاحقًا ، مع الاستجواب النشط للوالدين. - المستطاع تشنجات رمعية في الأطراف ... تعتبر الحيوانات المستنسخة على جانب واحد مميزة (توصف بأنها "ارتعاش على اليسار أو اليد اليمنىو (أو) الساق ، نصف الوجه "). Hemiclonii والمستنسخات غير المتماثلة تستمر من بضع ثوانٍ إلى 5-10 دقائق ، في المتوسط 2-3 دقائق. في نفس الوقت ، يمكن للطفل أن يكون واعيًا.
- أقل شيوعًا الثانوية - النوبات المعممة .
- في بعض الحالات ، قم بوصف نوبة شبيهة بالصرع رولاند : عدم القدرة على الكلام ، تشنج نصفي (استنساخ في نصف الوجه) وحركات الفم والحنجرة (حسب الوصف: "أصوات قرقرة ، حركات بلع ، سيلان اللعاب ، تنفس شخير").
- أقل في كثير من الأحيان الحيوانات المستنسخة مسيرة جاكسون: بدءًا من الأجزاء البعيدة من الذراعين ، ترتفع وتلتقط الطرف بأكمله.
بعد ذلك بالفعل ، وبطريقة مخططة ، يلجأ الآباء إلى طبيب أعصاب أو طبيب صرع يشكو من "تشنجات على خلفية العدوى". يمكن أن يؤدي أيضًا إلى الابتعاد عن التشخيص الصحيح للنوبات الحموية.
- 7. في 6٪ من الحالات ، يصفون أعراض بصرية
على شكل بقع ، دوائر أمام العين ، عمى ،الهلوسة البصرية
.
النوبات البصرية والأوهام تتطور في معظم الحالات بعد المظاهر الخضرية. نظرًا لسن الطفولة المبكرة للمرضى الذين يعانون من هذا النوع من الصرع ، لا يمكن للأطباء الحصول على وصف دقيق للأعراض البصرية.
قد يصف الآباء أن الطفل يعاني من "هلوسة". خلال هذه النوبات البصرية ، كان الطفل واعيًا ، مسموعًا ويتفاعل مع الآخرين ، لكنه تصرف بطريقة غير عادية. كان خائفًا ، يبكي ، ينظر حوله ، ينظر إلى الجانب ، متشبثًا بوالدته.
تبدو شكاوى الأطفال الأكبر سناً أكثر وضوحاً: "في الرؤية على شكل فقدان جزء من المجالات البصرية ، سواد". الأعراض البصرية أيضًا قصيرة العمر ، حوالي 1-10 دقائق ، مع ظهور وانتعاش مفاجئ.
- 8. من بين نوبات أخرى ، الأتمتة الشفوية : الصفع ، المضغ ، المص ، ظواهر البلع.
- 9. وصف الظهور المفاجئ شحوب وزرقة .
- قد ينتبه الوالدان إلى نوبات الكلام الغامض الممتد - الانتيابي تلعثم(نوبة نشأة الصرع).
- نوع غير عادي ونادر من النوبات في متلازمة بانايوتوبولوس هو النوبات سعال(أيضا نوبة صرع).
يرجى ملاحظة أن مشرقأعراض مرضية - قد يكون القيء والحث على القيء غائبًا ، وبدلاً من المعايير الرئيسية ، لوحظ البعض الآخر من نوبات الصرع اللاإرادي والحركية الموصوفة أعلاه. هذا يجعل التشخيص أكثر صعوبة.
الأعراض الأكثر شيوعًا لمتلازمة بانايوتوبولوس
(بترتيب تنازلي للتردد):
- نحث على التقيؤ والقيء والغثيان.
- الشعور بالضيق والشحوب.
- زيادة حركية الأمعاء وآلام في البطن.
- النفور من العيون على الجانب.
- انخفاض ضغط الدم العضلي المنتشر.
- سيلان اللعاب ، التنفس غير المنتظم ، انقطاع النفس ، عدم انتظام دقات القلب أو بطء القلب ،
- فرط التعرق.
- الأعراض البصرية والهلوسة وتوسع حدقة العين.
- انخفاض حرارة الجسم أو ارتفاع الحرارة.
- الحيوانات المستنسخة غير المتماثلة ، فرط التوتر غير المتماثل ، نصفي ؛
- انتهاك للوعي
- زيادة البراز
- الثانوية - النوبات التشنجية المعممة ، والتشغيل الآلي الفموي ؛
- ضيق الحدقة؛
- سلس البول و (أو) البراز ؛
- رخامي ، زرقة.
- عسر الكلام والسعال.
هي مميزة مدة عالية للهجمات والميل إلى تدفق الحالة: مع متلازمة بانايوتوبولوس ، على عكس أشكال الصرع الأخرى من 5 دقائق إلى 48 ساعة ... يستمر أكثر من نصف النوبات لأكثر من 30 دقيقة ، وهو ما يعتبر حالة نباتية صرعية.
ربع جميع الهجمات أقصر - حوالي 9 دقائق في المتوسط. يتميز طفل واحد بالتشابه والمتغير في الأعراض ومدة النوبات.
يمكن إيقاف النوبة فورًا عن طريق الأدوية المضادة للصرع أو تتوقف من تلقاء نفسها بعد ذلك 20 دقيقة - 7 ساعات... في هذا الوقت ، يتم تزويد المرضى بمساعدة الأعراض.
لمريض بعد نوبة طويلة يتطلب ساعات من النوم ... بعد النوم يأتي انتعاش سريع: تعود الرفاهية إلى طبيعتها ، فلا يوجد عجز عصبي.
تواتر الهجمات غريب أيضًا:
- 27٪ من المرضى لديهم نوبة واحدة في الحياة ؛
- بنسبة 47٪ - 2-5 هجمات ;
- 5٪ لديهم أكثر من 10 هجمات ؛
يمكن أن يكون نادر للغاية تطور غير نمطي(الانتقال إلى شكل آخر من أشكال الصرع مع تقدم العمر).
لا يكشف فحص المرضى أثناء النوبات وخارجها عن الاضطرابات العصبية البؤرية. إلا في حالات الأمراض المصاحبة أو الأمراض الدقيقة المنتشرة.
العقل لا يعاني.
مسار غير نمطي لمتلازمة بانايوتوبولوس
سي. وصف بانايوتوبولوس المتغيرات غير النمطية للمتلازمة:
- الحلقات " النوم المفاجئ أو السقوط بدون تشنجات «.
- « نوبات مطولة مصحوبة باضطرابات سلوكية ، أو صداع ، أو غيرها من المظاهر اللاإرادية
(باستثناء القيء) ، منعزلا أو مع بعضهما البعض ".
تتطور العيادة غير النمطية عند الأطفال الذين لديهم استعداد وراثي لكل من الصرع البؤري مجهول السبب ونوبات الصرع الأخرى غير الصرع - التقيؤ الدوري والصداع النصفي البطني.
مع الاستجواب النشط ، يمكنك تحديد حالات الصداع النصفي العائلية بين الأقارب.
- الخيارات غير النمطية هي الوجود الإعاقات الإدراكية والسلوكية المعتدلة
: عند الأطفال ، قد يكشف الاختبار عن اضطرابات فكرية أو نفسية عصبية غير جسيمة.
تشمل هذه المجموعة الأطفال الذين يعانون من تلف الجهاز العصبي المركزي في الفترة المحيطة بالولادة بالإضافة إلى الصرع.
طرق البحث الوظيفية
لتأكيد التشخيص.
يمكن ملاحظة مجموعة متنوعة من الخيارات على مخطط كهربية الدماغ :
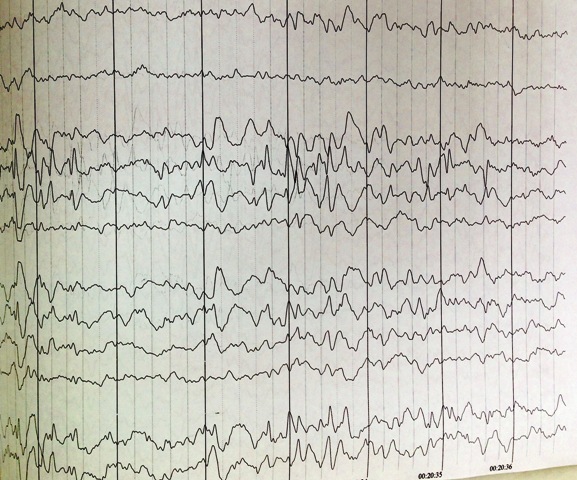
مؤشرات التصوير بالرنين المغناطيسي للدماغ نسبية.
إذا كان التشخيص موضع شك ، يلزم إجراء تصوير بالرنين المغناطيسي للدماغ.
في حوالي 10٪ من الحالات ، يؤكد التصوير بالرنين المغناطيسي وجود خلل هيكلي في الفص القذالي ، مما يؤكد تشخيص أعراض الصرع القذالي.
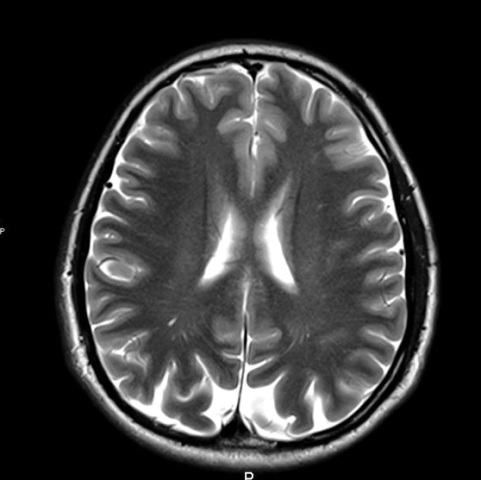
بعض هؤلاء المرضى ، الذين يعانون من الاضطرابات المورفولوجية التي وصفها التصوير بالرنين المغناطيسي ، يعانون من أمراض دماغية مرضية على خلفية متلازمة بانايوتوبولوس.
تشخيص متباين
يصعب تشخيص متلازمة بانايوتوبولوس ، نظرًا لنقص المعلومات من معظم الأطباء حول هذا النوع من الصرع. حتى ظهور النوبات أو فقدان الوعي أو ظهور أعراض بصرية ، لا تتم إحالة المرضى إلى طبيب أعصاب.
لا يزال الصرع ذو الحالة الخضرية الكلاسيكية ، سواء حدث لأول مرة أو تكرر عدة مرات ، لغزًا للأطباء وأولياء الأمور. غالبًا ما يتم إحضار الأحداث الدرامية لانتشار هجوم في الأطفال الذين تتراوح أعمارهم بين 1 و 9 سنوات إلى مستشفى الأمراض المعدية ، حيث يقومون بالتشخيص الخاطئ.
المصاحب للوضع الخضري صداع الراسوالقيء يختلف عن أمراض الجهاز التنفسي ، في كثير من الأحيان ARVI ، والتهاب السحايا ، ومتلازمة ارتفاع ضغط الدم ، والصداع النصفي ، والدوخة الوظيفية أثناء دوار الحركة.
عندما يقترن بالإسهال ، فإنهم يميلون إلى التشخيص عدوى معويةوالتهاب المعدة والأمعاء والتسمم الغذائي.
عندما ترتفع درجة الحرارة مع النوبات ، يتم التشخيص في أغلب الأحيان .
صداع ، قيء ، حمى خفيفة ، اضطرابات في الوعي - قناع التهاب الدماغ أو التهاب السحايا... يجب أن يخضع المريض المصاب بعدوى الأعصاب البزل القطني، يصف العلاج المضاد للبكتيريا والأعراض. أثناء التواجد في مستشفى الأمراض المعدية ، يمكن أن تنضم العدوى في كثير من الأحيان ؛ في التحليلات ، سيظهر تأكيد للطبيعة المعدية للعملية ، وسيستغرق العلاج وقتًا أطول.
يتم التمييز بين الحالة الخضرية مع الهجمات الشبيهة بالإغماء إغماء غير الصرع.
آلام في البطن ، أعراض نباتية على شكل شحوب ، أمراض شبيهة الصداع النصفي البطني اللانمطي.
لا يتم إرسال تخطيط الدماغ إلا بعد الاشتباه في الإصابة بالصرع ، وفي حالة عدم وجود نوبات ، نادرًا ما يحدث هذا. بدون إجراء مخطط كهربية الدماغ ، يظل التشخيص غير واضح.
من بين أشكال الصرع الأخرى ، يكون التشخيص التفريقي مع الصرع القذالي مجهول السبب في وقت متأخر ، وهو متغير Gastaut ؛ صرع رولانديك الصرع البؤري (القذالي).
علاج متلازمة بانايتوبولوس
نبدأ بشرح الوالدين طبيعة النوبات.: الهجمات مطولة ، مع ميل إلى تدفق الحالة ؛ وضوحا و معتدلأعراض متعددة الأشكال اللاإرادي. لكن الهجمات ليست متكررة: خلال مسار المرض ، في المتوسط ، 2-5 هجمات (من 1 إلى 50) ، 1-2 هجوم في السنة.
إذا لم يستمر الهجوم لفترة طويلة (حتى 20 دقيقة) ، فلا داعي لتقديم المساعدة في حالات الطوارئ. هجوم قصير يتوقف من تلقاء نفسه .
إذا استمر الهجوم أكثر من 30 دقيقة ، فإنه يتطور حالة الصرع الخضري ثم من الضروري إدخال البنزوديازيبينات عن طريق الوريد (0.2-0.3 مجم / كجم يوميًا) أو عن طريق المستقيم (0.5 مجم / كجم يوميًا).
حاليًا ، لم يتم تسجيل البنزوديازيبينات في شكل المستقيم في بلدنا. لذلك ، لا يمكن للأطباء أو الآباء إيقاف حالة الصرع بشكل فعال وسريع وسهل ، كما يحدث في العديد من البلدان.
في بعض حالات النوبات النادرة جدًا وليست الشديدة وقصيرة الأمد ، قد لا يتم وصف العلاج الوقائي المضاد للصرع ، بعد الاتفاق مع الوالدين.
حتى الآن ، لا يعتبر معظم أخصائيي الصرع أنه من الصواب ، بل هو قابل للنقاش ، ترك الطفل مصابًا بمتلازمة بانايوتوبولوس دون علاج مخطط مضاد للصرع.
لماذا يعتبر ترك الطفل بدون أدوية مضادة للصرع أمرًا خطيرًا:
- بدون شكل سهل الاستخدام وفعال للدواء الضروري ، بسبب عدم إمكانية الوصول إلى أشكال المستقيم من البنزوديازيبينات ، من الصعب توفير رعاية الطوارئ في حالة حدوث نوبة صرع نباتية.
- الحالات الموصوفة نادرة ، والتي تهدد الحياة أثناء الحالة الخضرية - السكتة القلبية والجهاز التنفسي.
- ترك المريض دون العلاج المضاد للصرع المخطط له ، لا توجد ثقة كاملة في النتيجة الناجحة لكل نوبة. يجب على الطبيب الذي يختار عدم العلاج أن يأخذ في الاعتبار احتمالية حدوث عواقب وخيمة.
الاستعدادات للعلاج المضاد للصرع المخطط له لمتلازمة بانايتوبولوس
- الخيار الأول هو الدواء المفضل في علاج الصرع البؤري كاربامازيبين وأوكسكاربازيبين.
- نظرًا للتطور غير المحتمل لمتلازمة بانايوتوبولوس ، فإن كاربامازيبين لا يسبب تفاقم مسار الصرع.
- تستخدم الأشكال المطولة من الكاربامازيبين بجرعات علاجية منخفضة أو متوسطة (10-20 مجم / كجم / يوم):
- يؤخر Finlepsin في المتوسط 0.2 ، مرتين في اليوم لمدة 8 ساعات و 20 ساعة متواصلة ، لفترة طويلة.
- تقلبات حسب وزن وشدة الدورة من 0.1 - 0.2 إلى 0.4 - 0.6 في خطوتين. يُقترح أن تصل مدة العلاج إلى سنتين ، يليها الانسحاب التدريجي خلال 4-6 أشهر.
يمكن أن تكون الأشكال غير النمطية النادرة مقاومة للأدوية.
- يمكن تعيينها حمض فالبرويك ، كلوبازام ، ليفيتيراسيتام ، سولتيام بجرعات علاجية منخفضة.
تنبؤ بالمناخ
يتم تحديد التوقعات الإيجابية من خلال الحقائق:
- النوبات ليست متكررة - في المتوسط 2-5 نوبات ، يعاني حوالي خمس المرضى من أكثر من 10 نوبات خلال فترة الصرع بأكملها ، وثلث المرضى لديهم نوبة واحدة فقط.
- مدة دورة الصرع عدة سنوات (من 1 إلى 7) ، في المتوسط 1-2 سنوات.
- في كثير من الأحيان (في خُمس الحالات) تحدث أنواع أخرى من النوبات في مرحلة الطفولة والمراهقة الأكبر سنًا ، وهي سمة من سمات صرع رولانديك أو الصرع القذالي الحميد مع بداية متأخرة ، نوع Gastaut ؛ في كثير من الأحيان يكون هناك تطور غير نمطي مع تطور الغياب ونوبات السقوط.
- خطر الصرع المتكرر عند البالغين أعلى قليلاً منه لدى عامة السكان.
- فقط في حالات نادرة للغاية يمكن أن يحدث صرع الحالة الخضرية الشديدة مع مضاعفات مثل السكتة القلبية والسكتة التنفسية.
- في حالة بدء العلاج بالأدوية المضادة للصرع بجرعات علاجية منخفضة ، يحدث مغفرة سريعة في النوبات ، تليها مغفرة تخطيط كهربية الدماغ. بعد عامين من تناول دواء مضاد للصرع ، وأحيانًا حتى قبل ذلك ، يتم إلغاء العلاج تدريجيًا.
- لوحظ انتكاسات النوبات بعد فترة قصيرة من العلاج (بعد 3 أشهر - سنة واحدة) والانسحاب الذاتي اللاحق من قبل المرضى في 10٪ فقط من الحالات.
أوجه التشابه والاختلاف بين ومتلازمة التقيؤ الدوري.

(متلازمة القيء الدوري - CVS) - مرض يصيب الأطفال في الغالب ، ويتجلى في نوبات القيء المتكررة ، بالتناوب مع فترات من الراحة الكاملة.
عدد مرات الحدوث 1.9 - 2.3 لكل 1000 طفل دون سن 15.
— حالة مرضية، حيث عانى المريض ثلاث فترات أو أكثر مع نوبات من القيء ، أكثر من أربع نوبات من القيء في كل فترة.
عادة ما لا يزيد عن حلقتين في الأسبوع. مدة الهجوم من ساعتين إلى 10 أيام ، في المتوسط \ u200b \ u200b يومان (24-48 ساعة). تختلف الفترات الصحية الإجمالية بين القيء. الفحص لا يكشف عن سبب واضح للتقيؤ.
معايير التشخيص لمتلازمة التقيؤ الدوري:
1. الأعراض الإلزامية:
- أكثر من 3 نوبات شديدة متكررة من الغثيان والقيء
- 4 - قيء متعدد أو أكثر شدة
- نوبات من القيء تستمر من ساعتين إلى 10 أيام أو أكثر (متوسط 24-48 ساعة)
- معدل القيء أقل من نوبتين في الأسبوع ؛ في المتوسط كل 2-4 أسابيع
- فترات صحية كاملة متفاوتة المدة
- لا يوجد دليل للتحقيق في سبب واضح للقيء
2. معايير إضافية:
- القوالب النمطية: جميع نوبات القيء متشابهة في وقت ظهورها ، وشدتها ، ومدتها ، وتكرارها ، وأعراضها خلال فترة الذروة ؛
- احتمالية التوقف دون علاج ؛
- من المعلومات حول الوراثة ، تم الكشف عن حالات الصداع النصفي أو التقيؤ الدوري لدى الأقارب ؛
- معلومات عن الجفاف ومطلوبة الرعاية في حالات الطوارئإعطاء الحلول عن طريق الوريد أثناء الهجوم.
3. أعراض إضافية (ليس في جميع المرضى):
- غثيان ، آلام في البطن ، صداع ، دوار الحركة أثناء النقل ، قيء بمزيج من الصفراء ، زيادة الحساسية للضوء والضوضاء.
4. علامات إضافية:
- حمى ، شحوب ، إسهال ، جفاف ، سيلان اللعاب ، فرط التعرق ، ارتفاع ضغط الدم
تتمثل المهمة الرئيسية لتشخيص متلازمة القيء الدوري في استبعاد الجميع الأمراض المحتملةيرافقه قيء.
يحدث القيء الدوري بسبب : الصداع النصفي البطني ، الاضطرابات النفسية الجسدية ، الأمراض العقلية ، بما في ذلك فقدان الشهية والشره المرضي ، تشوهات الجهاز الهضمي ، الفشل الكلوي المزمن ، الأمراض الوراثيةالتبادل ، أورام من أي مكان ، اضطرابات التمثيل الغذائي المزمنة ، أمراض الغدد الصماء ، التهاب الجيوب الأنفية المزمن.

يتم تحديد تشخيص متلازمة التقيؤ الدوري فقط عندما يتم استبعاد جميع الأمراض المحتملة التي تحدث مع القيء.
لاستبعاد أسباب محتملةالقيء مطلوب:
- مسح شامل ودراسة جميع طرق البحث والسجلات الطبية ومجموعة شاملة من تاريخ الحياة وتاريخ العائلة ؛
- الفحص العصبي والجسدي مع الاختبارات الوظيفية ؛
- إجراء طرق البحث السريرية والوظيفية ؛
- الاستشارات المتخصصة: الأنف والأذن والحنجرة ، طبيب العيون ، أمراض الجهاز الهضمي ، أخصائي الغدد الصماء ، الطبيب النفسي ، أخصائي علم النفس ، أخصائي علم الوراثة ، الجراح ، طبيب الأسنان.
التشخيص التفريقي بين الصرع القذالي مجهول السبب مع ظهور مبكر ، متلازمة بانايوتوبولوسومتلازمة القيء الدوري
| علامات | متلازمة بانايوتوبولوس | |
| نسبة الفتيان والفتيات | 50:50 | 55:45 |
| متوسط العمر | من 1 إلى 8.5 سنوات ، عادة 3-6 سنوات. | 5.3 سنوات |
| عدد مرات الحدوث | 2-3 مرضى لكل 1000 من الأطفال دون سن 15 عامًا | 1.9 - 2.3 لكل 1000 طفل دون سن 15 |
| القيء | 1-20 مرة للهجوم بأكمله | 1-6 مرات في الساعة ، في كثير من الأحيان مع خليط من الصفراء ، في ثلث الحالات بمزيج من الدم |
| أعراض منفصلة | شحوب أو رخامي أو زرقة ؛ توسع حدقة العين أو تقبض الحدقة ؛ التنفس غير المنتظم ، نوبات انقطاع النفس ؛ عدم انتظام دقات القلب أو بطء القلب. سيلان اللعاب في 6٪؛ اضطرابات التنظيم الحراري - زيادة في درجة الحرارة ، في بداية النوبة وبعدها ، أو انخفاض درجة حرارة الجسم حتى 35.6 -36.4 درجة مئوية ؛ فرط التعرق. |
النعاس 96٪ الشحوب 87٪ الحمى 29٪ سيلان اللعاب 13٪ |
| نوبات الصرع في الشكل |
|
ليس مطابقا |
| نوبات صرع إضافية في شكل | اضطرابات في الوعي. هجمات تشبه الإغماء. انحراف العين. هيمكلوني. الحيوانات المستنسخة غير المتكافئة. الثانوية - نوبات تشنجية معممة تشبه نوبات صرع رولانديك (عدم القدرة على الكلام ، تشنج نصف الوجه ، حركات الفم والحنجرة: أصوات قرقرة ، حركات بلع ، سيلان اللعاب ، تنفس شخير). أقل استنساخًا مع مسيرة جاكسون. في 6٪ ، أعراض بصرية على شكل بقع ، دوائر أمام العينين ، عمى ، هلوسة بصرية . الأتمتة الفموية (ظاهرة الصفع ، المضغ ، المص ، البلع). عسر التلفظ الانتيابي. نوبات السعال. |
ليس مطابقا |
| أعراض الجهاز الهضمي | مزيج من الانتيابات الخضرية: الغثيان ، والتهوع ، والقيء ؛ زيادة حركية الأمعاء ؛ آلام في البطن ؛ سلس البول و / أو البراز. الإسهال 3٪. |
آلام في البطن 80٪ ، قيء 78٪ ، فقدان الشهية 74٪ ، غثيان 72٪ ، الإسهال 36٪. |
| خلال فترة النوبة ، تناول السوائل (الأدوية) عن طريق الفم | متوفرة | غير ممكن |
| الأعراض العصبية خلال فترة البداية | صداع ، توسع حدقة العين أو تقبض الحدقة | صداع 40٪ ، رهاب الضوء 32٪ ، دوار 22٪ |
| الحالة العصبية | خارج النوبات ، لا يتم الكشف عن الاضطرابات العصبية البؤرية. | لم يتم الكشف عن الاضطرابات العصبية البؤرية. |
| الذكاء | لا يعاني | لا يعاني |
| اضطرابات السلوك | القلق والانفعالات والخوف. | |
| مسار المرض | يعاني 27٪ من المرضى من نوبة واحدة في الحياة ؛ و 47٪ لديهم 2-5 نوبات ؛ و 5٪ لديهم أكثر من 10 نوبات ؛ من بين هؤلاء 5 ٪ ، النوبات متكررة حتى 50 خلال فترة الصرع. |
أبلغ 47٪ من المرضى عن نوبات كل 2-4 أسابيع ، وتحدث النوبات في الليل أو في الصباح الباكر لدى 34-60٪ من المرضى ، وفي 98٪ يتم تصوير مسار النوبات في الوقت المناسب. |
| مدة النوبات | من 5 دقائق إلى 48 ساعة. في المتوسط 20 دقيقة - 7 ساعات. الميل إلى تدفق الحالة ، أكثر من 30 دقيقة (حالة نباتية صرعية) | المدة من ساعتين إلى 10 أيام بمتوسط 23-43 ساعة. |
| وقف الهجوم في البداية | يتم إيقاف الهجوم عن طريق إدخال الأدوية المضادة للصرع - البنزوديازيبينات عن طريق الوريد (0.2-0.3 مجم / كجم يوميًا) أو عن طريق المستقيم (0.5 مجم / كجم يوميًا). | لألم البطن ، إيبوبروفين ؛ أو تثبيط إنتاج الحمض في المعدة (أوميبرازول ، رانيتيدين). أحيانًا يمنع القيء باستخدام أونداسيترون. للصداع ، دواء مضاد للصداع النصفي (سوماتريبتان). |
| مساعدة في فترة الهجوم | توقف الهجوم عن طريق إدخال الأدوية المضادة للصرع - البنزوديازيبينات عن طريق الوريد (0.2-0.3 مجم / كجم يوميًا) أو عن طريق المستقيم (0.5 مجم / كجم يوميًا). | السوائل والكهارل عن طريق الوريد ؛ الوريد أونداسيترون. |
| علاج او معاملة | العلاج الروتيني المضاد للصرع | في الحالات الشديدة ، للوقاية من النوبات المتكررة: سيبروهيبتادين ، أميتريبتيلين ، إزالة العوامل المسببة. |
| عوامل استفزازية | بدون استفزاز | العدوى 41٪ ، الإجهاد 34٪ ، أخطاء الغذاء 26٪ ، - الحيض 13٪. عوامل استفزاز مختلفة - 68٪ |
| مخطط كهربية الدماغ | في الهجوم الخضري - نشاط ثيتا الإيقاعي أحادي الجانب والالتصاقات الفردية ذات السعة الصغيرة في الخيوط القذالية والجبهة. epiactivity: متعدد البؤر. في كثير من الأحيان في القذالي ، ربما في الجبهة ، في كثير من الأحيان في الصدغي ، في 17٪ يؤدي في قمة الرأس. في 20 ٪ - تتكرر مجمعات الموجات السفلية متعددة البؤر المستنسخة. في 10٪ من دون نشاط epiactivity في فترة النشبات. |
بدون نشاط ملحمي |
| بدون علم الأمراض | بدون علم الأمراض | |
| تنبؤ بالمناخ | النوبات ليست متكررة - في المتوسط 2-5 نوبات ، 20٪ أكثر من 10 نوبات طوال فترة الصرع بأكملها ، 30٪ نوبة واحدة فقط. مدة دورة الصرع من 1 إلى 7 سنوات ، في المتوسط 1-2 سنوات. تتوقف النوبات بشكل عفوي قبل سن 16. لا تظهر في كثير من الأحيان (20٪) أنواع أخرى من النوبات في مرحلة الطفولة والمراهقة الأكبر سنًا ، وهي سمة من سمات صرع رولانديك أو الصرع القذالي الحميد مع بداية متأخرة ، نوع جاستو ؛ في كثير من الأحيان يكون هناك تطور غير نمطي مع تطور الغياب ونوبات السقوط. |
مدة المرض 3.4 جرام ؛ 28٪ يعانون فيما بعد من الصداع النصفي. |
| حالات الصداع النصفي العائلية | في 10-30٪ من المرضى | لدى 82٪ من المرضى |
التشخيص التفريقي لمتلازمة التقيؤ الدوري
|
الظروف المرضية |
الدراسات السريرية |
|||
| دم | البول والبراز | طرق البحث الآلي | ||
|
أمراض الجهاز الهضمي |
||||
| الآفات المعدية المعوية (التهاب المريء ، القرحة الهضمية) | تنظير Esophago-gastroduodenoscopy مع الخزعة | |||
| تشوهات النمو (على سبيل المثال ، سوء استدارة الأمعاء ، انسداد الشرايين المعوية) | ||||
| مرض التهاب الأمعاء (التهاب القولون التقرحي ، داء كرون) | ||||
| التهاب الزائدة الدودية المزمن | ESR | أشعة الباريوم ، الأشعة المقطعية على البطن | ||
| الاضطرابات الكبدية الصفراوية | ALT و GGTP | فحص وظيفة المرارة | ||
| التهاب البنكرياس | الأميليز والليباز (أكثر إفادة عند استبعاد التهاب البنكرياس) | الموجات فوق الصوتية في البطن | ||
| الكفر مع الانسداد الزائف | دراسة تباين الأشعة السينية للجهاز الهضمي العلوي والأمعاء الدقيقة | |||
|
الاضطرابات العصبية |
||||
| الصداع النصفي البطني | استشارة طبيب أعصاب | |||
| التهاب الجيوب الأنفية المزمن | استشارة الأنف والأذن والحنجرة وفحص الجيوب الأنفية بالأشعة السينية مع إمكانية إجراء التصوير المقطعي المحوسب. | |||
| زيادة الضغط داخل الجمجمة (مثل ورم الدماغ) |
الأشعة السينية لعظام الجمجمة وفحص قاع العين والتصوير المقطعي المحوسب أو التصوير بالرنين المغناطيسي | |||
| الصرع البطني | مخطط كهربية الدماغ | |||
|
كلية |
||||
| موه الكلية الحاد ، انسداد الحوض | الموجات فوق الصوتية على الكلى | |||
| تحص الكلية | تحليل البول ، نسبة الكالسيوم 2+ / الكروم ، تحديد الإفراز اليومي للأكسالات والبولات والأملاح الأخرى ، الخصائص الليتوجينية للبول. | |||
|
اضطرابات التمثيل الغذائي والغدد الصماء (يجب إجراء الفحوصات المخبرية أثناء الهجوم) |
||||
| مرض اديسون | المنحلات بالكهرباء والكورتيزول | |||
| داء السكري | الجلوكوز | أجسام خلونية | ||
| ورم القواتم | الكاتيكولامينات | |||
| الحموضة العضوية | PH ، HCO 3 | الأحماض العضوية | ||
| اضطرابات أكسدة الدهون | إستر: نسبة الكارنيتين الحرة | إستر / نسبة كارنيتين خالية ، أحماض عضوية ، كيتونات | ||
| علم أمراض الميتوكوندريا | اللاكتات ، البيروفات | |||
| اضطرابات دورة اليوريا | NH 3 | |||
| بيلة أمينية | أحماض أمينية | |||
| البورفيريا الحادة المتقطعة | - ALA ، البورفوبيلينوجين | |||
| فرط المهاد | ACTH ، ADG | |||
| اضطرابات تحلل الكيتو | الكيتونات (لا ينبغي إجراء الاختبار على معدة فارغة) | |||
|
أسباب أخرى |
||||
| متلازمة مانشاوزن (مقيئ) | بحوث السموم | |||
| القلق والاكتئاب والمحاكاة | استشارة طبيب نفسي | |||
| حمل | موجهة الغدد التناسلية المشيمية | |||
مع متلازمة التقيؤ الدوري ، فإن جميع الهجمات ناتجة عن عوامل مختلفة غير محددة : الإجهاد ، لحظات arerezhny ، اضطرابات النظام الغذائي ، الأمراض المصاحبة ، فترة التكيف مع الظروف الجديدة.
منع نوبات القيء يتألف من القضاء على العوامل الاستفزازية ، وإنشاء نظام تجنيب.
علاج متلازمة القيء الدوري
هناك أربع فترات في كل نوبة من القيء الدوري: بداية النوبة ، وفترة البداية ، وفترة التعافي وفترة النشبات. كل مرحلة تتطلب أساليب مختلفة للتأثير.
بداية الهجوم
هالة. في هذه المرحلة ، يشعر الطفل بالفعل ببدء النوبة. مدة هذه الفترة من عدة دقائق إلى ساعات ، أو هذه المرحلة غائبة. يبقى احتمال تناول الأدوية عن طريق الفم. 
يمكن استخدام هاجس حدث وشيك لمنعه.
العلاج عرضي.
- لألم البطن ، مضادات التشنج ، الأدوية التي تثبط إنتاج الحمض في المعدة (أوميبرازول أو رانيتيدين) أو القيء القمعي (أونداسيترون) فعالة.
- بالنسبة للصداع ، يتم استخدام الباراسيتامول أو السوماتريبتان في كثير من الأحيان.
- للصداع المتكرر والشديد ، يمكن استخدام الأدوية المضادة للصداع النصفي.
أدوية علاج الصداع النصفي (الأدوية المضادة للصداع النصفي):
- العقاقير غير الستيرويدية المضادة للالتهابات (الباراسيتامول ، حمض أسيتيل الساليسيليك ، سيترامون ، سولبادين).
- مستحضرات Ergot (ناهضات غير انتقائية لـ 5HT 1 - مستقبلات - diidergot ، dihydrotaminal ، cofetamine) ؛
- ناهضات السيروتونين (منبهات مستقبلات 5HT 1 الانتقائية - سوماتريبتان ، إليتريبتان ، زولميتريبتان) ؛
- الأدوية المضادة للصرع (توبيراميت ، حمض الفالبرويك) ؛
- مضادات الاكتئاب (أميتريبتيلين) ؛
- حاصرات مستقبلات B-adreno (بروبرانولول ، ميتوبرونالول) ؛
- حاصرات قنوات الكالسيوم (فيراباميل).
فترة التأسيس
تبدأ الفترة بالغثيان والقيء المتكرر. يتم إخلاء كل ما يتم تناوله عن طريق الفم على الفور بالقيء ، مما يؤدي إلى تكثيف مظاهر المرض.
الأطفال خاملون ، خاملون ، نعسان ، سلبيون. لديهم تعبير معاناة على وجوههم. يحتاجون إلى العزاء والعلاج الدقيق من الآباء والأطباء. في حالة غياب الوالدين ، أو بدون مساعدة ، أو مع العلاج غير الحساس ، تزداد أعراض المرض بشكل كبير.
يؤدي القيء المتكرر إلى الجفاف.
لإيقاف ظاهرة الجفاف ، لا بد من القيام به العلاج بالتسريب، في كثير من الأحيان في ظروف وحدة العناية المركزة: السوائل الوريدية والكهارل.
مبين الوريدأونداسيترونا.
عندما تصبح الحالة أسوأ في وحدة العناية المركزة ، يتم إجراء الدواء حلم عميقحيث يساعد ذلك على وقف القيء. المزيج المقترح من الكلوربرومازين و diphenylhydramine عن طريق الوريد طوال فترة الهجوم كل 3-4 ساعات. نظرًا لوجود خطر من استنشاق القيء ، يجب إجراء العلاج في وحدة العناية المركزة.
فترة نقاهه
توقف القيء. يصبح الأطفال أكثر نشاطًا ، وتظهر الشهية. يتحول الجلد إلى اللون الوردي. الأطفال أكثر هدوءًا وأكثر استعدادًا للتواصل.
مطلوب لمواصلة تطبيع توازن الماء والملح: نجري معالجة الجفاف عن طريق الفم ، تقدم لشرب 5-100 مل من السائل كل 30 دقيقة(ريدون ، شاي ، ماء) ، مما يزيد من تكوين وحجم الكمية في حالة سكر. كما نقدم تدريجياً كمية صغيرة من الطعام السائل (مرق ، حساء ، عصيدة سائلة) لتحملها.
فترة النشبات
رفاه الأطفال لا يتأثر. لا يريد الأطفال تذكر المرض.
للوقاية من الهجمات المتكررةيُقترح استخدام: سيبروهيبتادين ، أميتريبتيلين. بعد تناول الدواء ، يتبعه النوم. اختيار الجرعة فردي.
العلاج الدوائي لمرضى متلازمة التقيؤ الدوري
| الدواء ، ترتيب الإعطاء ، الجرعة | الغرض ، آلية العمل |
|
العلاج الداعم |
|
| حقن الجلوكوز في الوريد - المحاليل الملحية مع إضافة البوتاسيوم | محاربة الجفاف ، الإدمان ، الحماض |
| Demerol IV أو IV ، 1-2 مجم / كجم كل 4-6 ساعات | تخدير |
| ديفينهيدرامين IV ، 1.25 مجم / كجم كل 6 ساعات | مهدئ ، مضاد للقىء |
| لورازيبام IV 0.05 - 0.1 مجم / كجم كل 6 ساعات | مهدئ ، مهدئ ، مضاد للقىء |
| لوسترين | مع الهجمات المرتبطة بالحيض |
|
لوقف النوبات |
|
| Granisetron 10 مجم / كجم IV كل 4-6 ساعات | مضاد للقىء (مناهض 5-HT 3) |
| كيتورولاك IV 0.5-1.0 مجم / كجم كل 6-8 ساعات | عمل مضاد للصداع النصفي (عقار مضاد للالتهاب غير ستيرويدي) |
| Ondansetron IV 0.3-0.4 mg / kg عن طريق الفم 4-8 مجم كل 4-6 ساعات | مضاد للقىء (مناهض 5-HT 3) |
| سوماتريبتان تصل إلى 20 مجم عن طريق الأنف (إذا كان وزن المريض أكثر من 40 كجم) | ناهض Antimigraine 5-HT 1D |
|
العلاج الوقائي
يتم وصف الأدوية عن طريق الفم مرة واحدة يوميًا) |
|
| أميتريبتيلين<6 лет: 10-40 мг/кг/сут, внутрь 6-12 سنة: 30-60 مجم / كجم / يوم عن طريق الفم > 12 سنة: 50-100 ملغ / يوم عن طريق الفم |
مضاد للصداع النصفي |
| سيبروهيبتادين 0.3 مجم / كجم / يوم كل 6-8 ساعات | Antimigraine ، antiserotonin ، يثبط إفراز ACTH ، يزيد الشهية |
| إريثروميسين 20 مجم / كجم / يوم لمدة 2-4 جرعات | تأثير منشط (في روسيا ، حيث لا يتم استخدام منشط) |
| الفينوباربيتال 2-3 مجم / كجم (أختار الجرعة وتكرار الإعطاء بشكل فردي) | |
| توباماكس 5-9 مجم / كجم (أختار الجرعة وتكرار الإعطاء بشكل فردي) | مضادات الصرع ، مضادات الصرع |
| بروبرانولول 10 مجم 2-4 مرات في اليوم | مضاد للصداع النصفي |
الملاحظات الخاصة
دعونا نعطي العديد من الأمثلة السريرية من الممارسةالذي تقدم مؤخرًا للحصول على موعد مع أخصائي الصرع الذي تم تشخيصه بالصرع القذالي الحميد مع بداية مبكرة ، وهو أحد أنواع بانايوتوبولوس.
مثال 1. فتاة د. ، 5 سنوات.
الشكاوى أثناء الفحص:
التشنجات. لاول مرة منذ 1 سنة. استيقظ الطفل في الصباح من التقيؤ. لوحظ ضعف. بعد القيء ، النوم لمدة 1.5 ساعة. النوبات الثانية والثالثة كل 3 أشهر هي نفسها.
4 ـ نوبة الاستيقاظ لمدة ساعة من النوم في الروضة. بعد القيء ، استلقيت ، ولم تتفاعل لمدة 5-10 دقائق ، ثم كانت بطيئة. كان هناك فقدان في البول والتغوط. مدة الهجوم ساعتان.
تم نقلها في سيارة إسعاف إلى مستشفى الأمراض المعدية ، ثم نقلت إلى قسم الأمراض العصبية. وفقًا لـ EEG - نشاط ملحمي متعدد المناطق. تم التشخيص: الصرع القذالي الحميد مع بداية مبكرة ، نوع من بانايوتوبولوس. قدم ديباكين كرونوسفير 250-350 مجم.
بعد أسبوعين ، كان هناك الهجوم الخامس ، ثم بعد أسبوعين ، كان الهجوم السادس نفس الهجمات: عند الاستيقاظ ، الرغبة في التقيؤ ، القيء ، المدة 30 دقيقة. ثم نم.
وفقا لنتائج الاختبار: تركيز ديباكين هو -75 (بمعدل 50-100) ، التحليل العامالدم - لا علم الأمراض ، الصفائح الدموية 293.
الشكاوى ذات الصلة: سلس البول. فرط النشاط والأرق. التأخير في وتيرة تطور الكلام: الكلام الفعلي من 2.5 سنة ، متخلف عن أقرانه في الكلام.
كان التطور الحركي في العمر.
تاريخ المرض:
الوراثة من أجل الصرع مثقلة بالأعباء - أحد أقارب الخط الثالث من العلاقة في الطفولة مصاب بالصرع.
الحمل والولادة بأمراض خفيفة (تسمم الحمل ، قصور المشيمة المزمن المعوض). عانت من التهاب السحايا القيحي الثانوي في 10 أيام.
تمت ملاحظته من قبل أخصائي الغدد الصماء مع قصور الغدة الدرقية الخلقي.
التفتيش العام:
تأخر الحالة العصبية في تطور الكلام ، وتمحو عسر الكلام ؛ انخفاض ضغط الدم الخفيف انتهاك الموقف. الباقي - بدون علم الأمراض البؤري.
التشخيص: الصرع القذالي الحميد مع بداية مبكرة ، نوع من بانايوتوبولوس. :
التوصيات:
1. EEG (الخلفية + النوم) بعد 3 أشهر.
2. تعداد الدم الكامل (تمدد + الصفائح الدموية) ، الكيمياء الحيوية (AST ، ALT ، اليوريا) ، تركيز ديباكين في الدم خلال شهر إلى شهرين.
3. العلاج بالعقاقير:
لزيادة حمض الفالبرويك في حبيبات طويلة المفعول 375 مجم - 500 مجم بشكل مستمر لفترة طويلة.
4. الاحتفاظ بمفكرة النوبات.
5. التفتيش في 1-3 أشهر.
2 فحص بعد شهرين
الشكاوى في الفحص الثاني: الهجوم الأخير (السادس) قبل 4 أشهر. لم تتكرر النوبات بعد زيادة جرعة ديباكين كرونوسفير. يلاحظ الهزات في اليدين أثناء الرسم. أجرى فحصًا للمراقبة.
هناك تأخير في تطوير الكلام - فهو يتخلف عن أقرانه ، "لا يسمع" المعلم.
نتائج الاستطلاع:
EEG (الخلفية + النوم) - تغييرات طفيفة منتشرة في النشاط الكهربائي الحيوي للدماغ. الأرق اللعابي الإقليمي في المناطق القذالية مع انتشار إلى القطبين الجداري والوسطي والجبهي (ارتفاع مؤشر النشاط epiactivity).
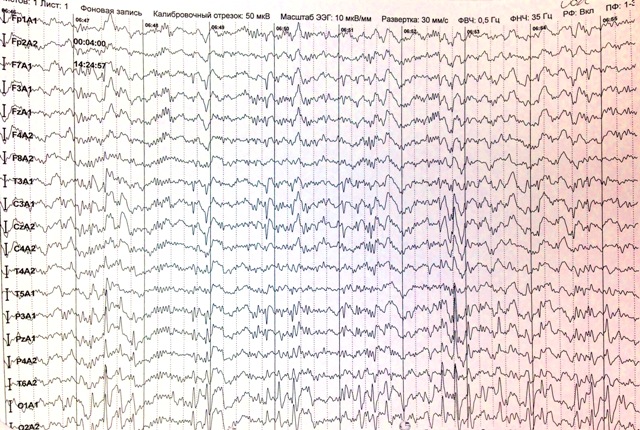
تعداد الدم الكامل - بدون علم الأمراض ، الصفائح الدموية - 200 ، B / x (ALT ، AST ، اليوريا) - زيادة AST 53 (القاعدة - 36) ، تركيز Depakine في الدم - 133 (فوق المعدل الطبيعي ، سابقًا 75).
التشخيص: الصرع القذالي الحميد مع بداية مبكرة ، نوع من بانايوتوبولوس ، معقد بسبب نشاط طويل الأمد على مخطط كهربية الدماغ.
ضعف إدراكي معتدل في خلفية الفترة المحيطة بالولادة المتبقية.
التوصيات:
1. EEG (الخلفية + النوم) بعد 3-4 أشهر.
2. فحص الدم العام (موسع + صفيحات) بعد 3-4 أشهر ، الكيمياء الحيوية (AST ، ALT ، اليوريا) - بعد شهر واحد ، ثم السيطرة بعد 3-4 أشهر ،
تحليل لتركيز الديباكين في الدم بعد 1-2 شهر.
3. العلاج بالعقاقير:
تقليل حمض الفالبرويك في حبيبات طويلة المفعول إلى 250 مجم - 375 مجم بشكل مستمر لفترة طويلة.
4. أدخل levetiracetam (keppra ، levethinol) 250 مجم ليلاً لمدة أسبوع واحد ، ثم 250 مجم * مرتين في اليوم لمدة أسبوع واحد ، ثم 250 مجم - 500 مجم باستمرار لفترة طويلة
5. Hepatoprotectors (Liv-52، Essentiale، Corsil) كبسولة واحدة * 3 مرات يوميًا لمدة شهر واحد.
6. التفتيش في 1-3 أشهر.
3 تفتيش بعد شهرين
الشكاوى: آخر هجوم 7 قبل شهر. من الساعة 18 ص شكاوى من الغثيان ، دوريا مرت وعاود الظهور. عند النوم ، استمر الغثيان. في 24 ساعة من الاستيقاظ ، والقيء مرة واحدة ، بعد النوم. في الصباح ، لم تتأثر الحالة الصحية. يتلقى ديباكين كرونوسفير 250 مجم - 375 مجم ، keppra 250 مجم - 500 مجم بشكل مستمر ، لفترة طويلة
في وقت سابق (الهجوم السادس) - منذ 5 أشهر. بعد زيادة جرعة ديباكين في الكرونوسفير ، كان هناك انقطاع أطول في النوبات. استمر الرعاش في اليدين عند الرسم. هناك تأخير في تطور الكلام - فهو يتخلف عن أقرانه في الكلام ، والحالة مستقرة.
تم إجراء المسح:
B / x (ALT ، AST ، اليوريا) - ALT 10 ، AST 35 (القاعدة - 36) ، اليوريا 5.1. تركيز ديباكين في الدم بعد ساعة واحدة من تناول الدواء هو 129 (أعلى من المعدل الطبيعي ، 133 سابقًا ، مع الأخذ في الاعتبار التسليم بعد تناول ديباكين ، كانت قد تناولته سابقًا على معدة فارغة).
التشخيص: الصرع القذالي الحميد مع بداية مبكرة ، نوع من بانايوتوبولوس ، معقد بسبب نشاط طويل الأمد على مخطط كهربية الدماغ.
ضعف إدراكي معتدل في خلفية الفترة المحيطة بالولادة المتبقية.
2. فحص الدم العام (تمدد + صفيحات) بعد شهرين ، الكيمياء الحيوية (AST ، ALT ، اليوريا) - بعد شهرين ، تركيز الديباكين في الدم بعد شهرين.
3. العلاج بالعقاقير:
لتقليل حمض الفالبرويك في حبيبات طويلة المفعول 250 مجم - 250 مجم بشكل مستمر لفترة طويلة.
4. الاستمرار في تناول levetirac (، levetinol) 250 مجم - 500 مجم بشكل مستمر ، لفترة طويلة.
5. بانتوكالسين 0.5 1 قرص * مرتين في اليوم لمدة شهرين.
6. التفتيش بعد 2-3 أشهر.
في مثال إكلينيكي واحد ، يعاني الطفل من حالات صرع ذاتية تستمر من 2 إلى 4 ساعات (مع غثيان ، وقيء ، وفقدان للوعي ، وإغماء انتيابي). الوراثة للصرع مثقلة بالأعباء. ظهور النوبات في عمر 4 سنوات. الهجمات متكررة جدًا: مرة واحدة في أسبوعين - 5 أشهر ، فقط 7 هجمات. الصرع على خلفية علم الأمراض المصاحب - قصور الغدة الدرقية الخلقي. تاريخ التهاب السحايا. هناك تأخير في معدل تطور الكلام. يظهر EEG نشاطًا ملحميًا مستمرًا. في العلاج ، يتلقى 2 من الأدوية المضادة للصرع: حمض فالبرويك وليفيتيراسيتام. إن تشخيص الصرع جيد.
مثال 2. فتاة في الخامسة من عمرها.
الشكاوى في 1 تفتيش : آخر هجوم منذ عامين و 7 أشهر. يتلقى Depakin-chrono (أكثر ملاءمة ، رفض الحزمة الاجتماعية) 300 - 450 مجم بشكل مستمر ، لفترة طويلة.
التحضير للمدرسة. يتخلف عن أقرانه في الكلام.
اضطراب المشية. تقدمنا بطلب إحالة لإعادة التأهيل في مستشفى نهاري.
سوابق المريض:
ولأول مرة لجأوا إلى أخصائي صرع في عمر 4.6 سنة ، بعد اكتشاف نشاط صرع إقليمي في مخطط كهربية الدماغ.
لوحظ مع تشخيص شلل دماغي ، شلل نصفي.
ونفت الهجمات.
إن تاريخ أمراض النساء والتوليد مثقل بالعبء. الحمل على خلفية تسمم الحمل ، FPN المزمن. الولادة في الوقت المحدد ، بحبل سري ملفوف حول الرقبة.
من 6 أشهر ، لاحظوا أنهم لم يستخدموا يدهم اليسرى. تم تطويره مع تأخر التطور الحركي - من 7 أشهر ، ويمشي من 1 سنة إلى 7 أشهر. من سنة وشهرين تم تشخيصها بالشلل الدماغي.
بعد عامين فقط تحولوا مرة أخرى إلى أخصائي الصرع (في سن السابعة).
أول هجوم منذ شهرين في الساعة 23 بعمر 5 سنوات. أثناء النوم ، استيقظ ، يليه 3 أضعاف القيء. كان هناك توقف للنظرة ، وتثبيت العيون. نامت ، ثم استيقظت وهي تصرخ ، خائفة ، تبكي.
عند الساعة 5 ، يتم وضع الرأس على الجانب ، ثانوي - منشط عام - نوبة صرع رمعية ، تدوم 10 دقائق.
ونُقلت الفتاة في سيارة إسعاف إلى مستشفى للأمراض العصبية حيث تم إلقاء القبض على النوبة.
تم تشخيص المستشفى بالصرع القذالي الحميد مع ظهور مبكر ، وهو نوع من Panayotopoulos. التشخيص المتنافس: الصرع البؤري العرضي (القذالي). التشخيص المصاحب: شلل دماغي ، شلل نصفي.
وفقًا لـ EEG - النشاط الإقليمي في الانقسامات الجدارية المركزية.
التصوير بالرنين المغناطيسي للدماغ هو بؤرة الانحلال الكيسي في الفص الجداري الأيسر. نقص تنسج نصف الكرة الأيسر.
في العلاج ، تم إدخال حمض الفالبرويك 250-500 مجم بشكل مستمر لفترة طويلة.
من خلال استطلاع نشط ، اتضح أنه من سن 4 ، تعرضت الفتاة لهجمات القيء ليلاً ، بمعدل 1 كل 3 أشهر. في سن 5.5 ، كان القيء مصحوبًا بتوقف للنظرة لمدة 4 دقائق.
بعد إدخال حمض الفالبرويك ، لم تتكرر الهجمات.
تشمل الشكاوى الأخرى ما يلي: صعوبات التعلم في الصف الأول (لا يمكن القراءة). اضطراب المشية.
حتى الآن ، وفقًا لنتائج طرق المسح الإضافية:
مخطط كهربية الدماغ (الخلفية) - تغيرات منتشرة معتدلة في النشاط الكهربائي الحيوي للدماغ. لا يوجد نشاط ملحمي.
الدراسات السابقة (قبل 6 أشهر):
تعداد الدم الكامل - لا توجد أمراض ، الصفائح الدموية طبيعية ، الحمضات - 7 (فوق المعدل الطبيعي).
تركيز ديباكين في الدم 85 (طبيعي).
مخطط كهربية الدماغ - تغيرات منتشرة معتدلة في النشاط الكهربائي الحيوي. معقد مفرد في نصف الكرة الأيسر.
الوضع الموضوعي:
نشيط. الفكر أقل قليلا من الطبيعي.
الجمجمة مستديرة وغير مؤلمة ومحيط رأسها 52 سم (عادي).
FMN - يضعف التقارب ، وإلا بدون علم الأمراض.
المجال الحركي: شلل جزئي مركزي في الأطراف اليمنى يصل إلى 3-4 نقاط. نغمة العضلات في الأطراف اليمنى عالية. ردود الفعل الوترية تشنجية ، معظمها على اليمين.
انتهاك المشية حسب النوع نصف العضلي.
التشخيص: G40.0 الصرع القذالي الحميد في مرحلة الطفولة مع بداية مبكرة ، متغير Panaytopoulos ، سريري 2 سنوات 7 أشهر.
شلل دماغي ، شلل نصفي ، المرحلة المتبقية المتأخرة ، شلل نصفي الجانب الأيمن ، ضعف إدراكي خفيف.
4. نخفض حمض الفالبرويك في الحبيبات ذات المفعول المطول 250 مجم - 250 مجم مرة في اليوم لمدة شهر واحد ، ثم 125 مجم -250 مجم لمدة شهر واحد ، ثم 125 مجم * مرتين في اليوم لمدة شهر واحد ، ثم 125 مجم في الليل لمدة شهر ثم الإلغاء ...
5. استشارة طبيب نفساني PMPK أمام المدرسة.
6. الاقبال في 2-3 أشهر مع التحليلات و EEG.
في المثال السريري الثاني ، تم تطبيقهم لأول مرة في 2.5 سنة قبل ظهور النوبات ، مع نشاط صرعي حدده EEG. تم إجراء المسح وفقًا لمعايير الملاحظة الخاصة بالشلل الدماغي. ظهرت هجمات أخرى من سن 4 سنوات مع القيء ليلًا ، مع تكرار هجوم واحد في 3 أشهر. في سن 5.5 ، كانت هناك نوبة واحدة مع توقف النظر لمدة 4 دقائق أثناء نوبات القيء.
فقط في سن السابعة ، على خلفية حالة خضرية تدوم أكثر من 7 ساعات ، والتي بدأت بالتقيؤ ، ثم بانتهاك السلوك والقلق والشعور بالخوف. في المباراة النهائية مع نوبة ثانوية منتشرة - نوبة معممة لمدة 10 دقائق ،اعتقل مع الأدوية المضادة للصرع في المستشفى.
بعد تحديدهابواسطة EEG للنشاط الإقليمي في الانقسامات المركزية الجدارية.
يُظهر التصوير بالرنين المغناطيسي للدماغ تركيزًا على التنكس الكيسي في الفص الجداري الأيسر. نقص تنسج نصف الكرة الأيسر. في المستشفى في سن السابعة ، تم التشخيص: الصرع القذالي الحميد مع ظهور مبكر ، وهو نوع من Panayotopulos. التشخيص المتنافس: الصرع البؤري العرضي (القذالي). التشخيص المصاحب: شلل دماغي ، شلل نصفي.
بعد إدخال حمض الفالبرويك في العلاج ، تم تحقيق الهدوء في النوبات لمدة 2 سنوات 7 أشهر.
مع الأخذ بعين الاعتبار وجود الشلل الدماغي لدى الطفل ، يلاحظ ظهور الأعراض العصبية البؤرية وتأخر تطور الحركة والكلام. وفقًا لـ EEG ، لا يتم تسجيل نشاط epiactivity بمقدار 6.5 سنوات. بدأ الانسحاب التدريجي للعلاج المضاد للصرع. إن تشخيص الصرع جيد.
مثال 3. فتى م ، 6 سنوات.
الشكاوى أثناء الفحص:
الهجوم الأخير كان منذ عامين وستة أشهر.
يستقبل ديباكين - كرونوسفير 250-375 مجم بشكل مستمر لفترة طويلة.
بدأنا في أخذ دورات للتحضير للمدرسة. محاولات لقراءة المقاطع
يستمر سلس البول مرة واحدة في الأسبوع.
سوابق المريض:
بدء النوبات في عمر 4.5 سنوات خلال النوم أثناء النهار- المعهد مقل العيونإلى اليسار ، مستنسخات في الأطراف ، وجه منحرف ، مدة 5 دقائق. ثم ، بعد ساعة واحدة ، تكرر نفس النوبة لمدة 30 دقيقة مع القيء. وبحسب سيارة الإسعاف إلى مستشفى الأمراض العصبية.
تم تشخيص الإصابة بالصرع القذالي الحميد في مرحلة الطفولة المبكرة ، وهو نوع من أنواع البانايتوبولوس.
لا يوصف العلاج بالأدوية المضادة للصرع.
2 هجومبعد 3 أشهر عند الساعة 13:00 أثناء النوم أثناء النهار: إمالة العين إلى اليسار ، استنساخ في الأطراف ، تشوه الوجه ، مدة 5 دقائق. ثم في الساعة 22 في المنام تكرر نفس النوبة لمدة 20-30 دقيقة مع القيء. مرارًا وتكرارًا في سيارة الإسعاف إلى مستشفى الأمراض العصبية.
التشخيص: نفس الشيء. يتم إدخال حمض الفالبرويك في حبيبات ذات مفعول طويل 250 مجم * مرتين في اليوم بشكل مستمر لفترة طويلة.
لم تظهر الأشعة المقطعية للدماغ أي أمراض.
وفقًا لـ EEG - عناصر النشاط في الانقسامات الصدغية الجدارية.
لم تتكرر النوبات بعد تناول الدواء المضاد للصرع. أظهر مخطط كهربية الدماغ عدم وجود نشاط epiactivity بعد عامين.
من تاريخ الحياة:
طفل من أبوين شابين يتمتعان بصحة جيدة. الوراثة للصرع ليست مثقلة. استمر الحمل والولادة (حسب العبارات والكلمات) دون علم الأمراض. وصل للإقامة الدائمة من الدول المجاورة وعمره 3 سنوات.
تم تطويره مع تأخير الإيقاع في تطور الحركة والكلام: يجلس من 9 أشهر ، ويمشي من 1 إلى 7 أشهر. كلام فراسال من 4 سنوات. الآن ، هي متخلفة في الكلام من أقرانها.
نتائج الفحوصات الإضافية التي أجريت قبل الفحص:
لم يتم إجراء مخطط كهربية الدماغ لأكثر من 6 أشهر.
EEG قبل 7 أشهر (الخلفية + النوم) - تغيرات منتشرة معتدلة في النشاط الكهربائي الحيوي للدماغ. لا يوجد نشاط ملحمي (تحسين).
تركيز الديباكين في الدم - 25 (أقل من المعدل الطبيعي) - حسب نسيان البابا؟ (أبي بالكاد يتكلم اللغة الروسية حاجز).
قبل 6 أشهر:
تعداد الدم الكامل - لا توجد أمراض.
تركيز ديباكين في الدم 68 (طبيعي).
اختبار الدم البيوكيميائي - لا علم الأمراض.
مخطط كهربية الدماغ (منذ 13 شهرًا ، الخلفية + النوم) - تغييرات منتشرة معتدلة في النشاط الكهربائي الحيوي للدماغ. الأرق الإقليمي في المناطق الأمامية والوسطى والجدارية المركزية اليمنى.
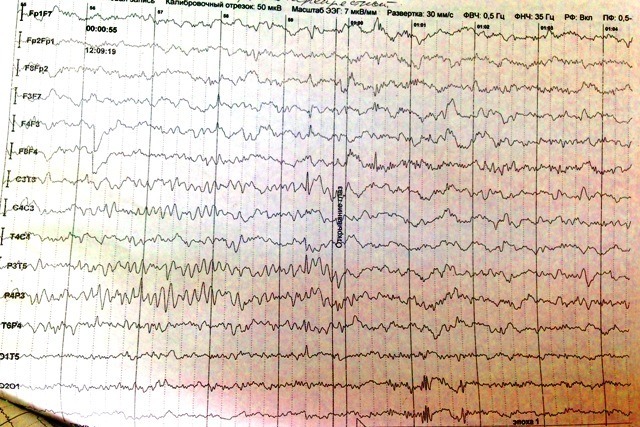
الوضع الموضوعي:
نشيط. العقل أقل من الطبيعي ، حاجز اللغة (يتحدث بشكل سيئ باللغة الروسية ؛ الطلبات لا يفهمها الجميع).
الجمجمة مستديرة وغير مؤلمة ومحيط الرأس 54 سم.
FMN - لا علم الأمراض.
المجال الحركي - لا شلل جزئي. يتم تقليل توتر العضلات بشكل طفيف. ردود الأوتار: حية ، متساوية.
مستقر في موقف رومبيرج. الإصبع - يقوم باختبار الأنف بثقة
2. تعداد الدم الكامل (موسع + صفيحات) بعد شهرين ،
B / C (ALT ، AST ، اليوريا) في 1-2 أشهر ،
تركيز الديباكين في الدم بعد شهرين.
3. استمر في تناول حمض الفالبرويك في الكرونوفورم 300 مجم - 450 مجم مرة في اليوم بشكل مستمر ولمدة طويلة.
4. الظهور في غضون شهر إلى شهرين بنتائج الفحص لحل مشكلة التوقف عن العلاج.
في المثال السريري الثالث ، طبقوا لأول مرة في 4.5 سنوات من العمر وفقًا لسيارة الإسعاف بهجوم أثناء النوم: مؤسسة مقل العيون على اليسار ، استنساخ في الأطراف ، تشوه الوجه ، مدة 5 دقائق. بعد ساعة واحدة ، تكرر نفس نوبة القيء لمدة 30 دقيقة.
وفقًا لـ EEG - عناصر النشاط في الانقسامات الصدغية الجدارية.
بعد 3 أشهر ، تكرر نفس الهجوم أثناء النوم: مؤسسة مقل العيون على اليسار ، استنساخ في الأطراف ، تشوه الوجه ، مدة 5 دقائق. بعد 9 ساعات تكرر نفس النوبة لمدة 20-30 دقيقة مع القيء.
لم تتكرر النوبات بعد تناول الدواء المضاد للصرع. وفقًا لـ EEG بعد عامين ، لم يتم تسجيل نشاط epiactivity. الأشعة المقطعية - لا علم الأمراض. تم تطويره مع تأخير إيقاع في تطور الحركة والكلام. سلس البول. يتم التخطيط لإلغاء حمض الفالبرويك بعد عامين و 8 أشهر من مغفرة ، بعد فحص متابعة. إن تشخيص الصرع جيد.
مثال 4. فتاة ن ، عمرها 6 سنوات.
ظهور النوبات في سن الرابعة: القيء والقيء. كان مصحوبًا بـ "هلوسة" - وفقًا للوصف ، "نظر حوله ، كان خائفًا ، بكى". كانت مدة نوبة القيء 5 ساعات ، وكانت هناك نوبتان من الهلوسة. في سيارة إسعاف إلى مستشفى الأمراض المعدية.
تكررت نفس الهجمات مع القيء لعدة ساعات بعد 6 أشهر - 1 غرام لمدة 8 أشهر. في المجموع ، كانت هناك 4 نوبات من هذا القبيل مع القيء ، كل منها لمدة 5-6 ساعات ، ولكن في هجوم واحد فقط كانت هناك هلوسة. تم العلاج في مستشفى الأمراض المعدية.
يُظهر تخطيط الدماغ أثناء النوم عناصر من النشاط الملحمي في المنطقة الوسطى.
لم يظهر التصوير بالرنين المغناطيسي أي أمراض.
تاريخ الصرع لا يثقل كاهلها. التاريخ المبكر - لا انحرافات. نمت وتطورت مع تقدم العمر. في الحالة العصبية دون علم الأمراض العصبية البؤري. الذكاء أمر طبيعي.
تم تشخيصه بالصرع القذالي الحميد مع بداية مبكرة ، وهو نوع من أنواع بانايوتوبولوس.
تم إدخال حمض الفالبرويك في الكرونوفورم بجرعة علاجية منخفضة. ولم تتكرر الهجمات. لم يظهر مخطط كهربية الدماغ أي نوبات بعد 6 أشهر. تم إلغاء الدواء بعد 5 أشهر من تناوله (بالاتفاق مع الوالدين) ، في مغفرة لمدة 10 أشهر. تبلغ احتمالية الهجوم مع الإلغاء المبكر لـ AED 10٪. إن تشخيص الصرع جيد.
مثال 5. فتاة ج ، 10 سنوات.
الشكاوى أثناء الفحص:صداع في المنطقة الأمامية ، ذو طبيعة ضاغطة ، يرافقه قيء متكرر ، في كثير من الأحيان في الصباح ، يستمر حتى 3-12 ساعة ، يتحسن بعد النوم.
مضطرب من 4 سنوات ، بمعدل 1 كل أسبوعين أو فترات راحة تصل إلى 4 أشهر. في الآونة الأخيرة ، مرة واحدة في شهرين ، قد يكون هناك أكثر من حلقتين في يومين.
بشكل دوري ، أثناء الصداع ، هناك صعوبة في التحدث وخدر في الوجه واليدين.
منذ شهرين ، كانت هناك حالة لمرة واحدة مع توقف النشاط ، وتم تثبيطها ، ثم نام.
سوابق المريض:
بداية النوبات في 4 أشهر: توقف النشاط ، لم يتنفس ، توتر منشط في اليد اليمنى ، كانت هناك 4 نوبات في المجموع.
أجرى فحصًا في مستشفى للأمراض العصبية ، مع تشخيص النوبات البؤرية الحميدة للرضع. استلم ديباكين لمدة 4 سنوات.
من سن الخامسة ، بعد عام واحد من إلغاء حمض الفالبرويك ، تكون الحالة أثناء النوم مضطربة: يستيقظ من الصداع والقيء المتكرر.
وفقًا لـ EEG أثناء الانتيابي في سن الخامسة ، هناك تباطؤ إقليمي في المناطق الصدغية القذالية اليسرى. تم تشخيصه بالصداع النصفي.
علاوة على ذلك ، فإن تكرار الهجمات لم يتغير من 1 إلى 3 مرات في الشهر. في سن السادسة ، تم وصف توباماكس بـ 25 مجم / يوم في الليل باستمرار ، لفترة طويلة. كانت الهجمات أقل تواترا وأسهل ، ولكن من سن 9 - هجمات أكثر تكرارا.
في سن العاشرة ، في ظل ظروف قسم الأعصاب ، وفقًا لخلفية مخطط كهربية الدماغ - لا يوجد نشاط ظاهري ؛ تم إلغاء توباماكس بعد 4 سنوات. كرر بعد 6 أشهر من مخطط كهربية الدماغ (الخلفية + النوم) - تغييرات طفيفة منتشرة في النشاط الكهربائي الحيوي للدماغ. لا يوجد نشاط ملحمي.
في الحالة العصبية: بدون علم الأمراض العصبية البؤري. الذكاء أمر طبيعي. السلوك كاف.
تشخبص: G43 الصداع النصفي. التشخيص التفريقي: الصرع.
الأدوية المضادة للصرع غير محددة حاليًا.
الوقت سيخبر التوقعات.
تحليل الإحصائيات الخاصة بالصرع القذالي الحميد مع ظهور مبكر لمتلازمة بانايوتوبولوس.
قمنا بتحليل العمل طويل الأمد لأخصائيي الصرع في سجل مركز مدينة الصرع في نوفوسيبيرسك.
حاليا ، وفقا للسجل ، من بين 1699 مريض في سن من شهر واحد إلى 18 سنة - 95 مصابا بالصرع القذالي.
من هؤلاء 95 - 47 مريضمع الصرع القذالي الحميد مع ظهور مبكر ، متلازمة بانايوتوبولوس - كان هذا 44.65٪.
من بين هؤلاء ، خضع طفل واحد (0.47٪) للتحول إلى صرع معمم مجهول السبب مع تقدم العمر.
Epiativity في هؤلاء المرضى 47مقدمة بأعداد صغيرة: فقط عناصر النشاط الإقليمي في المناطق القذالية والجبهة والجدارية والمركزية. مع تكرار مخطط كهربية الدماغ ، يمكن أن يختفي تمامًا أو يمكن اكتشافه مرة أخرى بعد بضعة أشهر (يستمر). بعد سنة إلى سنتين ، لا يتم تسجيل نشاط epiactivity الإقليمي في معظم المرضى.
لم يتم تشخيص الصرع بدون الكشف عن نشاط الصرع بواسطة مخطط كهربية الدماغ.
بعض المرضى لديهم عالي.
من بين 47 مريضا ، تم تسجيل 6 (2.82٪) في مخطط كهربية الدماغ الصرع في المرحلة الكهربائية نوم بطيء.
في علاج الصرع القذالي الحميد مع ظهور مبكر ، متلازمة بانايوتوبولوس ، تم استخدام الخيارات التالية:
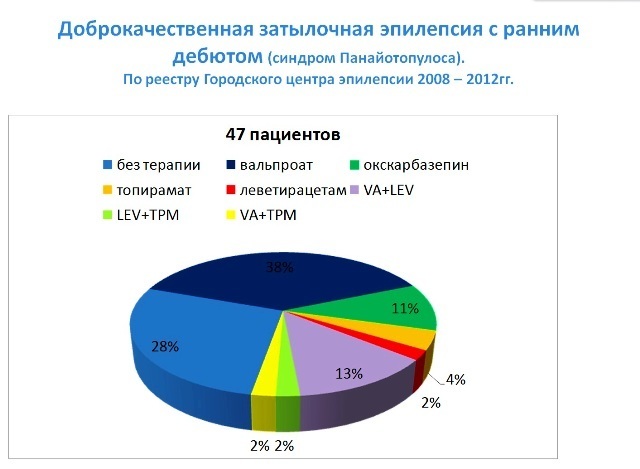
متروك بدون علاج 13 مريضا (28٪)
- للهجمات غير الشديدة والنادرة (1-2 هجوم)
فالبروات - 18 مريضا (38٪)- معظم المرضى. لوحظت نتيجة جيدة للعلاج: عادة ما يحدث سريري - مغفرة الدماغ بسرعة ، تم إلغاء الدواء بعد 1.5 - 3 سنوات (في المتوسط بعد سنتين) من بداية العلاج.
مع الإلغاء المبكر ، في كثير من الأحيان الإلغاء الذاتي من قبل الوالدين ، لوحظ تكرار النوبات في 10 ٪ من الأطفال.
أوكسكاربازيبين - في 5 مرضى (11٪).
مرضى توبيراميت 2 (4٪).كانت نتائج العلاج جيدة مثل نتائج فالبروات.
ليفيتيراسيتام 2 مرضى (4٪).تم وصفه في المرضى الذين يعانون من ارتفاع مؤشر النشاط. لوحظت نتيجة جيدة للعلاج ، وانخفض مؤشر نشاط epiactivity تدريجياً. مدة القبول 3 سنوات ، يتبعها إلغاء تدريجي خلال 3-5 أشهر.
تم استخدامها و تركيبات: فالبروات وليفيتراسيتام 7 مرضى (13٪)فيما يتعلق بالزيادة في مؤشر النشاط الملحمي بمرور الوقت ، تم إعطاء الأدوية الثانية ليفيتيراسيتام. أعطى هذا المزيج نتيجة عالية - مغفرة السريرية والتخطيط الدماغي. استمر العلاج في المتوسط 1.5-3 سنوات.
مزيج: توبيراميت وليفيتيراسيتام 1 مريض (2٪)مشابه للفقرة 6.
مزيج توبيراميت وفالبروات 1 مريض (2٪)- مع عدم فعالية واستمرار المضبوطات على عقار واحد.
في معظم الحالات ، تم استخدام الأدوية الأصلية في العلاج وليس الأدوية الجنيسة.
الاستنتاجات
لذلك ، بعد تحليل المعلومات من الأدبيات والتاريخ والبيانات الخاصة لسنوات عديدة من الخبرة في مراقبة المرضى الذين يعانون من شكل خاص - الصرع القذالي الحميد مع ظهور مبكر ، متلازمة بانايوتوبولوس ، حددنا صعوبات تحديد وتفسير أعراض المرض . تناولنا بالتفصيل حالة مشابهة في المظاهر السريرية: متلازمة التقيؤ الدوري.
بناءً على خمسة أمثلة سريرية موصوفة فقط ، تم الكشف عن مجموعة متنوعة من مسار الصرع القذالي الحميد مع ظهور مبكر ، متلازمة بانايوتوبولوس.
يتم تصنيف الأطفال المصابين بهذا النوع من الصرع على أنهم مرضى صعبون.
هناك احتمال كبير لحدوث نقص في التشخيص - معظم حالات الصرع تمر تحت تشخيصات أخرى.
هناك احتمال لخطأ في تحديد شكل الصرع.
تكمن الصعوبة أيضًا في التحديد الدقيق بين الصرع القذالي المصحوب بأعراض والصرع القذالي الحميد مع ظهور مبكر ، متلازمة بانايوتوبولوس بالاشتراك مع أمراض الدماغ الأخرى.
يجب إجراء التشخيص من أجل تحديد وقت التوقف عن العلاج المضاد للصرع: في حالة ظهور الأعراض ، يكون العلاج أطول (3 سنوات أو أكثر) ؛ مع متلازمة بانايوتوبولوس ، يوصى بمدة العلاج أقصر - في المتوسط 1-2 سنوات عند تحقيق مغفرة. في حالة وجود مسار غير نمطي من الصرع ، يتم إطالة مدة العلاج.
توضح الأمثلة المذكورة أعلاه من ممارسة اختصاصي الصرع مدى اختلاف الأعراض في شكل واحد من أشكال الصرع.
يوضح الفيديو المقدم كيف دائرة كبيرة امراض عديدةتتدفق مع القيء.
ك. فورونكوفا ، دكتوراه في العلوم الطبية ، أستاذ ، مؤسسة موازنة الدولة التعليمية للتعليم المهني العالي "الجامعة الطبية الوطنية الروسية التي تحمل اسم ن. Pirogov "وزارة الصحة في الاتحاد الروسي ، موسكو الكلمات الدالة: الصرع ، تشخيص الصرع ، أنواع النوبات ، أشكال الصرع عند الأطفال ، نوبات الحمى.
الكلمات الدالة: الصرع ، تشخيص الصرع ، أنواع النوبات ، أشكال الصرع عند الأطفال ، التشنجات الحموية.
مقدمة
الصرع هو مجموعة من أمراض الدماغ الشائعة التي تظهر على شكل نوبات. في العالم ، أكثر من 60 مليون شخص يعانون من الصرع ، في عموم السكان - حوالي 0.5-1 ٪. في روسيا - حوالي 2 مليون طفل وبالغ ، وفي الولايات المتحدة - 2.7 مليون مريض. وفقًا لبعض الدراسات ، يكون الصرع أكثر شيوعًا عند الرجال منه عند النساء.
الصرع هو أحد أكثر أمراض الطفولة شيوعًا وهو أكثر شيوعًا من الربو القصبي أو السل على سبيل المثال. في 2/3 من جميع الحالات ، يبدأ الصرع قبل سن العشرين. بشكل عام ، يعتبر الصرع عند الأطفال حالة حميدة يمكن حلها من تلقاء نفسها أو بالعلاج عند البلوغ ، ولكن هذا ليس هو الحال. قد يكون من الصعب علاج العديد من حالات الصرع في مرحلة الطفولة ويمكن أن تترافق مع اضطرابات نفسية شديدة. لا يتم التعرف على العديد من حالات الصرع عند الأطفال وعلاجها في الوقت المناسب. يمكن أن يحدث التشخيص المفرط أيضًا عندما يتم استقراء حالات مثل سلس البول والاضطرابات السلوكية وما إلى ذلك في الصرع ، كل هذا له عواقب سلبية على الطفل.
وتجدر الإشارة أيضًا إلى أن صرع الأطفال متنوع للغاية ، وهناك أشكال لا يتم ملاحظتها عند البالغين. بالإضافة إلى ذلك ، هناك العديد من العوامل المحددة التي تؤثر على ظهور الصرع عند الأطفال. تم التعرف على عدد من أشكال الصرع عند الأطفال مع ظهورها في سن معينة (أشكال الصرع التي تعتمد على العمر) - من فترة حديثي الولادة إلى سن المراهقة. يشار إلى عمر ظهور هذه الأشكال من الصرع. على سبيل المثال ، تشنجات حديثي الولادة الحميدة ، صرع غياب الطفولة ، صرع رمع عضلي حميد في الطفولة ، إلخ. بالنسبة لهذه الأشكال من المرض ، يعد سن ظهور النوبات أحد العلامات المهمة التي تجعل من الممكن إجراء التشخيص الصحيح. يمكن أن تتغير العديد من مظاهر الصرع مع تقدم العمر وتترافق مع ضعف نضج الدماغ. لذلك ، على سبيل المثال ، التشنجات الطفولية (متلازمة الغرب) - النوبات في شكل "إيماءات" ، "طيات" ("نوبات السلام") ، كقاعدة عامة ، تبدأ في الأشهر الستة الأولى من الحياة ولا يتم ملاحظتها إلا في الأول 1 - 1.5 سنة من الحياة. في الأطفال الذين تزيد أعمارهم عن سنة إلى سنتين ، تمر هذه النوبات أو تتحول إلى نوبات أخرى: السقوط ، ونوبات "التلاشي" ، والنوبات التشنجية التوترية والارتجاجية ، وما إلى ذلك. من ناحية أخرى ، فإن حالات الغياب النموذجية التي تبدأ في مرحلة الطفولة أو المراهقة (في إطار غياب الطفولة والمراهقة الصرع) هي علامة على أشكال أكثر "حميدة" من الصرع ، وعادة لا تكون مصحوبة بانخفاض في الذكاء وإعاقات أخرى. الجهاز العصبي... يعتبر عمر ظهور هذه الأشكال من الصرع ومسارها ، بما في ذلك التطور المحتمل ، عملية محددة وراثيًا.
توضح هذه المقالة مشكلة صرع الأطفال في الممارسة الطبية الواسعة ، حيث لا يمكن لأطباء الأعصاب والأطباء النفسيين فحسب ، بل أيضًا الأطباء من مختلف التخصصات ، وخاصة أطباء الأطفال ، مواجهة مظاهر الصرع. مما لا شك فيه أن مهمة طبيب الأطفال هي فقط التعرف على مظاهر الصرع من بين الأعراض المرضية وإرسال الطفل للتشاور مع أخصائي.
فيما يلي مثالان إكلينيكيان على تعقيدات التشخيص التفريقي لصرع الأطفال. يشير كلا المثالين أيضًا إلى أن التأخير في إجراء التشخيص ممكن ، والذي لأسباب موضوعية يمكن أن يحدث بمرور الوقت وظهور "أدلة" إضافية. الأمر نفسه لا ينطبق فقط على تشخيص الصرع على هذا النحو ، ولكن أيضًا على إنشاء النموذج. في بعض الأحيان ، يستغرق ظهور شكل المرض سنوات عديدة بسبب التحول والتطور المحتمل للصرع ، وهو أيضًا أكثر شيوعًا عند الأطفال منه لدى البالغين.
فتاة عمرها 12 سنة ... منذ أن كنت في الثامنة من عمري ، كنت أشعر بالقلق من الدوار النادر. بعد ظهور الدوار ، بعد بضعة أشهر ، بدأت حالات الانتيابي بالظهور ، بداية من الدوار والخوف ، يليها انقلاب الرأس والجذع إلى اليمين ثم السقوط ، بينما كانت الفتاة واعية. كانت مدة هذه الظروف من 1 إلى 5 دقائق ، وكان التكرار مرة واحدة في الأسبوع أو الشهر. تمت ملاحظتها من قبل طبيب أعصاب في مكان الإقامة لعدة سنوات مع تشخيص "الخلل الوظيفي اللاإرادي" ، تم وصف علاج منشط الذهن والأوعية الدموية ، ولكن دون تأثير إيجابي. في سن 12 ، لوحظت زيادة في النوبات (تصل إلى عدة مرات في الأسبوع) ، خاصة مع قلة النوم والإثارة ، في غرفة خانقة. ظهرت أيضًا نوبات توترية رمعية عامة مع مكون متعدد الاستخدامات ، يليها القيء والنوم المطول بعد النوبة. كشف التصوير العصبي عن منطقة منتشرة للإشارة المعدلة في المادة الرمادية للفص الجداري الأيمن. تم إجراء مراقبة فيديو EEG على خلفية الحرمان من النوم ، في غرفة خانقة وعلى خلفية الإجهاد ، حيث تم تطوير حالة نوبات الصرع البؤرية العدائية ، مصحوبة بأنماط نوبة على EEG. تم إدخال الفتاة إلى المستشفى ، حيث تم تشخيص حالتها على أنها "صرع عضلي مصحوب بأعراض ، دورة الحالة" وتم اختيار العلاج المضاد للاختلاج (حمض الفالبرويك) ، وبعد ذلك أصبحت النوبات أكثر ندرة ، ولم تتكرر حالة نوبات الصرع.
فتاة عمرها 10 سنوات ... منذ الطفولة المبكرة ، لاحظها طبيب أعصاب لإصابتها باضطراب فرط الحركة ونقص الانتباه. لوحظ ظهور المرض لأول مرة في سن التاسعة ، في المنام ليلا ظهر توتر منشط للنصف الأيسر من عضلات الوجه مع إضافة ارتعاش ارتجاجي لعضلات الأطراف. تكرر هجوم مماثل بعد شهرين ، لكنه استغرق وقتًا أطول (حتى 10 دقائق). تقتصر معظم الهجمات على النوم. وخضعت الفتاة ليلاً لمراقبة مخطط كهربية الدماغ بالفيديو ، وخلالها ما يسمى. إفرازات صرعية حميدة في مرحلة الطفولة في مناطق الجبهة الصدغية والخلفية الوسطى اليمنى واليسرى. تم تشخيص حالتها على أنها "صرع الطفولة الحميد مع التصاقات زمانية مركزية ، رولانديك". بعد تعيين العلاج المضاد للاختلاج (حمض الفالبرويك) ، لم تتكرر النوبات ، وتحسن تركيز الانتباه ، وتحسن القدرة على التعلم ، وانخفضت القدرة العاطفية ، وبدأت الفتاة في الأداء بشكل أفضل في المدرسة.
خصائص مجموعة الصرع
تعريف الصرع... الصرع هو مرض مزمن في الدماغ يتميز بهجمات متكررة غير مبررة من الاضطرابات الحركية واللاإرادية والحسية والعقلية الناتجة عن الإفرازات العصبية المفرطة. تم تقديم هذا التعريف من قبل الهيئة الرئيسية التي تنظم عمل أخصائي الصرع - الرابطة الدولية لمكافحة الصرع (ILAE) ، التي تم إنشاؤها منذ أكثر من 100 عام.
عدة استنتاجات تتبع من التعريف:
- يعد معيار تكرار حدث سريري مهمًا للغاية ، ولا يمكن للطبيب الاعتماد عليه إلا عند إجراء تشخيص للصرع. ومع ذلك ، هناك حالات يتم فيها التشخيص بعد حدوث النوبة الأولى.
- الصرع هو نوبات عفوية (غير مبررة). يتم تحديد النوبات التي تحدث فقط مع تأثير العوامل الاستفزازية: الحمى عند الأطفال الصغار (نوبات الحمى) ، واضطرابات التمثيل الغذائي (على سبيل المثال ، مع السكرى) ، وتعاطي الكحول أو المخدرات ، إلخ. وتشمل هذه الفئة النوبات التي تحدث على خلفية أمراض الدماغ (العدوى العصبية ، الآفات الوعائية ، إصابات الدماغ الرضحية). الاستثناء هو أشكال الصرع الانعكاسية ، والتي تتميز بطرق محددة لإثارة النوبات. وتشمل هذه: الصرع الحساس للضوء (حيث تحدث النوبات بسبب الخفقان الإيقاعي للضوء) ، وقراءة الصرع ، وتناول الصرع ، وإثارة النوبات عن طريق التهيج اللمسي ، والألعاب المختلفة ، وبعض عمليات التفكير ، وما إلى ذلك.
- بالإضافة إلى النوبات التوترية الرمعية المعممة (المرتبطة تقليديًا بالصرع) ، تم وصف العديد من النوبات المختلفة. على سبيل المثال ، نوبات في شكل ضعف في الإدراك البصري (أوهام بصرية) ، ضعف الذاكرة قصير المدى ، مشاعر الخوف ، أفكار عنيفة ، نوبات في شكل آلام في البطن ، قيء ، اختناق ، وغيرها ، غير مصحوبة بتشنجات. إذا كان المريض ، وخاصة الطفل ، يعاني من مثل هذه النوبات ، فغالبًا ما يتعذر على الأطباء التعرف على طبيعته الصرع لسنوات عديدة. في كثير من الأحيان ، لا يتم تحديد التشخيص إلا بعد إضافة النوبات التشنجية نتيجة لتطور المرض ، كما يتضح من الأمثلة السريرية المقدمة. في بعض أشكال الصرع ، قد يعاني المريض من أنواع مختلفة من النوبات.
- تستند جميع المظاهر السريرية للصرع دائمًا إلى إفرازات مرضية شديدة القوة في الخلايا العصبية للقشرة الدماغية ، والتي يمكن تسجيلها باستخدام طرق التشخيص الكهربية - تخطيط كهربية الدماغ أو تخطيط كهربية الدماغ.
تشخيص الصرع
يتكون تشخيص "الصرع" من ثلاثة مكونات (ما يسمى بالنهج السريري والكهربائي والتشريحي في التشخيص).
- المظاهر السريرية للنوبات (أدناه سنحلل بمزيد من التفصيل النوبات وأشكال الصرع الشائعة في ممارسة طبيب أعصاب الأطفال) وسوابق المريض.
- التغييرات في النشاط الكهربائي الحيوي للدماغ (تخطيط كهربية الدماغ - EEG ، مراقبة الفيديو EEG). يجب إجراء دراسة تخطيط كهربية الدماغ على جميع المرضى المشتبه في إصابتهم بالصرع. في مخطط كهربية الدماغ للمريض المصاب بالصرع ، من الممكن تحديد التغيرات الشكلية الصرعية (في شكل مجمعات "الموجة الشائكة" أو "موجة الذروة" ، النتوءات الفردية ، النتوءات المتعددة ، الموجات الحادة ، معقدات "الموجة الحادة - الموجة البطيئة" ، وما إلى ذلك) ، والتي تتوافق مع توطين وتوزيع التفريغ المرضي في القشرة.
علاوة على ذلك ، الأكثر إفادة و الطريقة الحديثةهو تسجيل طويل الأمد لتخطيط أمواج الدماغ في حالات وظيفية مختلفة (اليقظة والنوم) مع تسجيل فيديو لما يحدث مع المريض - مراقبة بالفيديو لتخطيط أمواج الدماغ. لا تسمح مراقبة مخطط كهربية الدماغ بالفيديو بتشخيص أكثر دقة للصرع فحسب ، بل تتيح أيضًا تتبع نتائج العلاج.
في هذا القسم ، من الضروري النظر في مصطلح "الاستعداد المتشنج المنخفض" ، والذي يتم وصفه غالبًا في مخطط الدماغ ، مما يؤدي إلى التشخيص المفرط وتعيين العلاج المضاد للاختلاج في الحالات التي لا يعاني فيها الطفل من الصرع. يعتبر هذا المصطلح حاليًا غير صحيح. هناك حاجة إلى وصف أكثر دقة للانتهاكات التي تم تحديدها. في معظم الحالات ، لا يتم وصف العلاج إلا عندما يعاني المريض من نوبات مصحوبة بنشاط صرعي على مخطط كهربية الدماغ. كقاعدة عامة ، إذا تم الكشف عن تغييرات في مخطط كهربية الدماغ ، ولم تكن هناك مظاهر سريرية للنوبات ، فلا ينبغي وصف العلاج. عند إجراء مخطط كهربية الدماغ بشأن أي شكاوى (مثل الصداع ، وما إلى ذلك) ، ولكن بدون علامات سريرية للصرع ، يتم اكتشاف نشاط صرعي في 2-3٪ من الحالات.
ومع ذلك ، هناك حالات من مجموعة ما يسمى باعتلال الدماغ الصرع ، عندما يكون للنشاط الصرعي نفسه تأثير سلبي على الوظائف المعرفية للأطفال وقد لا يظهر على شكل نوبات صرع على الإطلاق. تعتبر الدراسة أثناء النوم ذات أهمية خاصة ، عندما تحل التصريفات الصرعية محل النشاط الفسيولوجي الحيوي. تعاني الشبكات العصبية المسؤولة عن الاحتفاظ بالمعلومات وبناء برنامج عمل من التصريفات. يمكن أن يفقد الأطفال المهارات المكتسبة ، ويفقدون الكلام ، ويصبحون مفرطي النشاط ، ومتوحدين ، وتصبح الفصول الدراسية مع هؤلاء المرضى غير فعالة. تم اكتشاف مثل هذه الأشكال من المرض في السنوات الأخيرة. وتشمل هذه: متلازمة لانداو-كليفنر (فقدان القدرة على الكلام المكتسب) ، ESES (الحالة الكهربائية لنوم الموجة البطيئة) ، الانحدار الصرعي التوحد ، إلخ. وتسمى هذه الحالات أيضًا بالتفكك المعرفي. في هذه الحالات الاستثنائية ، فإن التغييرات في نمط مخطط كهربية الدماغ ، حتى في حالة عدم وجود نوبات ، تعمل كمؤشر للنظر في تعيين الأدوية المضادة للصرع. - التغييرات في بنية الدماغ المكتشفة بواسطة طرق التصوير العصبي - التصوير المقطعي (CT) ، التصوير بالرنين المغناطيسي (MR) ، بما في ذلك التصوير بالرنين المغناطيسي عالي الدقة في وضع مسح الصرع. يتم استخدام تقنيات أخرى أيضًا وفقًا للإشارات.
- في بعض الحالات ، وفقًا للإشارات ، يتم إجراء البحوث والتحليلات الجينية للعلامات البيوكيميائية للأمراض من مجموعة الاضطرابات الأيضية (أمراض الأحماض الأمينية ، أمراض الميتوكوندريا ، أمراض بيروكسيسوم ، إلخ).
ضع في اعتبارك مظاهر الصرع التي يمكن أن تحدث عند الأطفال - النوبات. تُستخدم كلمة "نوبة" أحيانًا لوصف الاضطرابات قصيرة المدى الأخرى غير المرتبطة بالصرع: الإغماء ، والنوبات النفسية ، والمخاوف الليلية ، ونوبات الغضب ، وما إلى ذلك. لذلك ، يُنصح باستخدام مصطلح "نوبة الصرع" عندما يأتي للصرع. من ناحية أخرى ، هناك العديد من المصطلحات الأخرى في المفردات الطبية التي تُستخدم أيضًا لوصف نوبات الصرع - نوبات النوبات ، والنوبات ، والتشنجات ، والتشنجات ، والنوبات القلبية ، ونوبات "الانغلاق" (الوعي) ، والهجمات ، وما إلى ذلك.
نوبة الصرع هي نوبة قصيرة المدى من الإفراط غير الطبيعي في إفراز الخلايا العصبية في القشرة الدماغية ، مما يتسبب في حالة ملحوظة أو غير مرئية للشخص المصاب بالنوبة أو لمن حوله.
تتنوع المظاهر السريرية للنوبات باختلاف المرضى. غالبًا ما يكون لنوبات الصرع بداية مفاجئة وتتوقف عادةً تلقائيًا ، أي من تلقاء نفسها. عادة ما تكون قصيرة ، وتستمر من بضع ثوانٍ إلى بضع دقائق ، وغالبًا ما تكون مصحوبة بفترة من النعاس أو الارتباك (ما بعد النوبة). هناك تصنيفات مقبولة بشكل عام لنوبات الصرع - كيوتو ، 1981 ، وتم تطويرها بالفعل في القرن الحادي والعشرين.
بادئ ذي بدء ، دعونا نسلط الضوء على مفاهيم مثل النوبة البؤرية أو البؤرية والتعميم. نوبات الصرع البؤرية هي نوبات تبدأ في نصف الكرة الأرضية. النوبات البؤرية البسيطة (بدون فقدان الوعي) والمعقدة (مع فقدان الوعي) ليست مميزة حاليًا. ومع ذلك ، يُقترح تقييم ضعف الوعي وقت الهجوم. يمكن أن تتحول النوبات البؤرية إلى نوبات ثانوية معممة. في هذه الحالة يتحدثون عن هالة (الهالة هي في الحقيقة بداية هجوم). الهالة مهمة للغاية ، لأنها تشير إلى الطبيعة المحلية للنوبة وتقترح توطين بؤرة الصرع في القشرة الدماغية. يتطلب تحديد النوبات البؤرية توضيح مسبباتها (أصلها). نوبة الصرع المعممة هي نوبة تبدأ في وقت واحد من نصفي الكرة المخية. تنقسم النوبات المعممة إلى نوبات تشنجية وغير متشنجة وتختلف بشكل كبير في المظاهر السريرية والشدة.
تعتمد المظاهر السريرية للهجوم البؤري على منطقة القشرة التي يحدث فيها التفريغ. تشمل الأمثلة النوبات الموضعية (على سبيل المثال ، في الوجه والذراع) ، والاضطرابات اللاإرادية (احمرار أو شحوب الوجه ، والألم ، وضيق التنفس ، وزيادة التعرق ، والدوخة ، والغثيان ، وحتى القيء المنفرد لعدة ساعات) ، و اضطرابات حسية (بصرية ، سمعية ، ذوق ، حاسة شم ، إحساس باللمس ، أوهام أو هلوسة) أو اضطرابات عقلية (أفكار غير عادية ، مخاوف ، عدوانية ، تغيير واقع ما يحدث ، إلخ).
يمكن للمريض أثناء هجوم بؤري مع فقدان الوعي أن يعبث بالملابس أو يدور الأشياء في يديه أو يتجول بلا هدف (سلوك "تلقائي" أو "آلي"). يمكن ملاحظة صفع الشفاه أو المضغ ، الغمغمة ، الكشر ، التعري ، والعمل بلا هدف بشكل منفصل أو في مجموعات مختلفة. في بعض الحالات ، يكون ظهور العدوان الخارجي والعدوان الذاتي ممكنًا. يجب التأكيد بشكل خاص على أن المريض يقوم بكل هذا بشكل لا إرادي ، في حالة تغير في الوعي ، ولا يتذكر ما تم القيام به.
النوبات البؤرية مع التعميم الثانوي (النوبات الثانوية المعممة) هي نوبات بؤرية ينتشر فيها إفراز صرع إلى قشرة نصفي الكرة المخية مع تطور نوبة معممة مع ظهور نوبات (غالبًا ما تكون منشطًا ، وغالبًا أنواع أخرى من الصرع) النوبات) ، فقدان الوعي ، أحيانًا - مع عض اللسان ، سلس البول المحتمل (وأحيانًا البراز). إذا انتشر التفريغ بسرعة كبيرة ، فمن خلال المظاهر الخارجية ، قد يكون من الصعب تمييز هجوم عام ثانوي عن الهجوم الأولي المعمم. في هذه الحالات ، سيساعد فقط EEG (مراقبة الفيديو EEG) في توضيح نوع النوبة. في بعض الأحيان ، يمكن أن تشير أعراض التدلي المزعومة بعد النوبة للطبيب إلى الطبيعة المحورية للهجوم.
يُفصِّل التصنيف الجديد الأنواع الجديدة من النوبات البؤرية.
على سبيل المثال ، غالبًا ما يتم وصف النوبات الهلامية في الورم الوعائي الوطائي وتتجلى من خلال الضحك القصير أو المطول (حتى الحالة) بالاقتران مع النوبات البؤرية مع الأعراض الحركية ، والرمع العضلي ، والنوبات التوترية المحورية ، والتشنجات المثنية. غالبًا ما تظهر النوبات قبل سن 5 سنوات ، وفي حالة الارتباط بعمليات في الفص الجبهي أو الصدغي للدماغ ، يتم ملاحظة الظهور لأول مرة بعد 5 سنوات. EEG ليس محددًا (بين النشبات ونشبي) - قد يكون هناك التصاقات إقليمية ، تصريفات موجة سبايك معممة.
النوبات التوترية الارتجاجية المعممة (GTCS) هي أكثر أنواع النوبات المعممة شيوعًا. كان يشار إليها سابقًا باسم "نوبات الصرع الكبرى" أو "النوبات الكبيرة" والتي يعرفها معظم الناس باسم الصرع. قبل حدوث أي نوبة ، من الممكن حدوث فترة من الانزعاج العام والضيق ، والتي تستمر أحيانًا لساعات. وبالتالي ، قد يشعر المريض أن النوبة ستحدث قريبًا ، لكن لا يمكنه التنبؤ بالوقت الدقيق لتطوره. عادة ما تتوقف النوبات بعد بضع دقائق. بعد انتهاء النوبة تبدأ فترة ما بعد النوبة ، وقد يحدث أحيانًا نعاس وارتباك وصداع وغثيان وقيء. بعد توقف النوبات ، غالبًا ما يحدث النوم العميق ، والذي قد يُساء تفسيره أحيانًا على أنه فقدان للوعي. عند الاستيقاظ ، لا يتذكر المرضى ما حدث ؛ النعاس شائع و الالم المؤلمفي العضلات المرتبطة بالنشاط العضلي المفرط أثناء النوبة.
كانت تسمى حالات الغياب سابقًا نوبات الصرع الصغير (نوبات صغيرة). يبدأ هذا النوع من الهجوم في مرحلة الطفولة والمراهقة. كقاعدة عامة ، لا توجد في الفئات العمرية الأخرى. يتطلب ظهور حالات الغياب لدى البالغين استبعاد النوبات البؤرية (لأن النوبات البؤرية في بعض الأحيان يمكن أن تشبه الغياب في مظاهرها الخارجية). مع تطور النوبة ، يتجمد المريض فجأة ، ويبدو المظهر فارغًا ، غائبًا (غياب بسيط) ؛ ارتعاش الجفون والبلع ورمي الرأس للخلف أو سقوط الرأس على الصدر واحمرار أو شحوب الوجه ، ومن الممكن القيام بحركات تلقائية (غياب صعب). تكون النوبات قصيرة جدًا (تستمر بضع ثوانٍ) ، وقد لا يلاحظها المريض والآخرون. يمكن للبالغين تفسير هذه الحلقات على أنها عادة سيئة ، أو سمات شخصية ، أو شرود الذهن لدى الطفل ؛ وتسمى أيضًا "الأفكار" (غالبًا ما "يفكر" الطفل) ، وما إلى ذلك. أحيانًا يتم اكتشاف حالات الغياب عن طريق الصدفة عند فحص الطفل حول انخفاض الأداء المدرسي. ويرجع ذلك إلى حقيقة أن الغياب المتكرر يؤدي إلى ضعف التركيز ، وبسبب "الإغماء" المتكرر الذي يفتقده الطفل. المواد التعليميةعلى الرغم من وجوده في الفصل. مع الغياب ، يكشف مخطط كهربية الدماغ عن تغيرات مميزة للغاية (تصريفات ذروة الموجة المعممة بتردد 3 هرتز أو أكثر). يمكن أن تحدث بسبب فرط التنفس (التنفس الإيقاعي العميق) أثناء تسجيل مخطط كهربية الدماغ. الصورة الموصوفة تتوافق مع حالات الغياب النموذجية. تحدث نوبات من هذا النوع في أشكال من الصرع مع تشخيص جيد. بشكل عام ، لا يتم تقليل ذكاء هؤلاء الأطفال.
تتميز الغيابات اللانمطية ببداية ونهاية أقل فجائية ، والوعي ضعيف ، ولكن ليس معطلاً تمامًا ، يبدو الطفل مثبطًا. تختلف تغييرات مخطط كهربية الدماغ أثناء الهجوم أيضًا عن تلك الموجودة في حالات الغياب النموذجية (نشاط موجة الذروة البطيئة بتردد أقل من 3 هرتز (عادةً 2.5-1.5 هرتز) ، منتشر أو معمم ، ولكنه عادةً غير متماثل ، أحيانًا مع بداية بؤرية ، تصريفات جماعية يتم ارتداؤها أحيانًا بطابع غير منتظم مع ظواهر تذبذب للوعي). الغياب اللانمطي هو سمة من سمات أشكال الصرع الحادة مع التشخيص السيئ ، مثل متلازمة لينوكس غاستو ، الصرع الجبهي المصحوب بأعراض.
نوبات الرمع العضلي هي انقباضات قصيرة جدًا ومفاجئة لا إرادية يمكن أن تشمل الجسم بأكمله أو جزء منه ، مثل الذراعين أو الرأس. في بعض الأحيان ، يمكن أن تتسبب نوبات الرمع العضلي في سقوط المريض ، ولكن بعد السقوط ، تتوقف النوبة فورًا. عندما تشمل نوبات الرمع العضلي اليدين ، يقوم الأشخاص بإلقاء الأشياء فجأة (على سبيل المثال ، يرمي المريض فرشاة أسنان عند تنظيف أسنانه بالفرشاة في الصباح ، أو عند تناول أواني الطعام في وجبة الإفطار). غالبًا ما تحدث نوبات الرمع العضلي في ساعات الصباح. لا يذهب المرضى والأقارب إلى الطبيب ، ويرون مثل هذا "الارتعاش" ، موضحين أنه من مظاهر "العصاب". وأحيانًا فقط يؤدي إضافة النوبات التوترية الرمعية المعممة مع السقوط إلى توجيه المريض إلى الطبيب ، ولكن عند استقبال مثل هؤلاء المرضى قد لا يبلغون عن نوبات "الوخز" السابقة ، وقد يكون الطبيب في هذه الحالة مستمرًا ويسأل عن مرضي إضافي أعراض.
حدد التصنيف الجديد نوعًا جديدًا من الرمع العضلي الصرع المعمم - الرمع العضلي الثنائي الضخم: مفردة أو مجمعة في سلسلة من الهزات المحورية للجسم كله ، خاصة الأطراف العلوية ، مصحوبة بتفريغ موجي بولي / سبايك معمم. لوحظ في صرع رمعي الأحداث ، مع متلازمة دريفت.
رمع الجفون المصحوب بغياب - تقلصات في الجفون ، تنجم بشكل رئيسي عن طريق إغلاق العينين والتحفيز الضوئي في أشكال الصرع العرضية والمجهولة السبب. من المفترض أن تكون تقلصات الجفون المصحوبة بغياب رمعي عضلي شكلاً مستقلاً ومحددًا وراثيًا من الصرع يظهر لأول مرة في الطفولة مع مسار طويل أو مدى الحياة.
رمع الجفون بدون غياب - يحدث في الثواني الأولى من التفريغ على مخطط كهربية الدماغ ويشمل أكثر من ثلاثة تقلصات في الجفون ، ورفع العينين ، وارتعاشهما العمودي ، وارتعاش الحاجبين ، والرأس ، وانحراف الرأس والعينين. أن يلاحظ. في بعض الأحيان لوحظ الرمع العضلي في اليدين.
الرمع العضلي السلبي الصرع هو توقف نشاط العضلات (بدون الرمع العضلي السابق) المرتبط في الوقت المناسب بارتفاع مخطط كهربية الدماغ مع نوبات صرع بؤرية ، منشط ، منشط أو ونسي ، غيابات ، تشنجات. لوحظ في صرع رولانديك ، الحالة الكهربائية للنوم البطيء ، صرع الرمع العضلي التدريجي ، والصرع المصحوب بأعراض. يمكن ملاحظته على أنه أحد مضاعفات العلاج بمضادات الصرع ، ومن ثم تسمى هذه الظاهرة "تفاقم الصرع". وتجدر الإشارة إلى أن الرمع العضلي السلبي هو في الواقع هجوم مثبط بؤري وليس معمم.
نوبة الرمع العضلي الوترية (سابقًا - رمع عضلي - أستاتيكي) هي نوع من الرمع العضلي ، عندما يتبع الجفل فقدان قوة العضلات في الصرع الرمع العضلي. يرتبط Startle بتفريغ السنبلة المعمم ، ونوني - مع موجة بطيئة عامة.
النوبات اللاوتونية والتوترية هي أنواع نادرة من النوبات (أقل من 1٪ من جميع النوبات في الصرع). تحدث في بعض حالات الصرع الشديدة المبكرة مثل متلازمة لينوكس غاستو. تتجلى النوبات اللاوتونية بفقدان مفاجئ لتوتر العضلات ، ويصبح المريض "يعرج" ويسقط ("يستقر" ببطء). تقلصات متشنجةغائب. أثناء النوبات التوترية ، تزداد قوة العضلات ، على العكس من ذلك ، تصبح العضلات شديدة التوتر ("مثل الحجر") ، والتي يصاحبها أيضًا سقوط المريض ، مما قد يؤدي إلى الإصابة. غالبًا ما تكون النوبات التوترية والوطنية نتيجة لتلف شديد في الدماغ. يُقترح التمييز بين نوعين مختلفين من النوبات الوترية - قصيرة (مع فقدان قصير للوعي أو بدونه مع استيقاظ سريع بعد النى) وطويل (فقدان الوعي ونغمة عامة تستمر لعدة دقائق).
أشكال صرع الأطفال
وتجدر الإشارة إلى أن جميع أشكال الصرع تقريبًا يمكن أن تحدث في مرحلة الطفولة. التصنيف الدولي لمتلازمات الصرع والصرع (1989) المقبول والمتاح بشكل عام ، والذي يحتوي على مبدأين أساسيين ، يقسم بموجبهما جميع الصرع ومتلازمات الصرع إلى المسببات (مجهول السبب ، أعراض ، مشفرة) وبالطبيعة (جزئي (بؤري) ) والمعممة). بالإضافة إلى ذلك ، يتم أخذ سن البداية ، النوع الرائد من النوبات والتشخيص. في القرن الحادي والعشرين ، تم اقتراح مناهج جديدة لتصنيف الصرع - هذا كتالوج للتصنيف المعروف والعمر وما إلى ذلك.
لن نتطرق بالتفصيل إلى الأشكال البؤرية للأعراض للصرع ، والتي تكون أكثر شيوعًا في المرضى البالغين المصابين بالصرع ، ولكنها شائعة أيضًا عند الأطفال. إن سيميولوجيا النوبات في هذه الأشكال معروفة جيدًا وقد ترتبط بتوطين العملية المرضية وانتشار العملية ونشاط الصرع إلى مناطق أخرى من الدماغ.
نوبات تشنجية تحدث عند الأطفال الصغار (من 6 أشهر إلى 6 سنوات) في الخلفية درجة حرارة عاليةتسمى النوبات الحموية. لا تعتبر هذه النوبات صرعًا ويتم تصنيفها على أنها نوبات مرتبطة بالموقف. هذا يرجع إلى حقيقة أن النوبات في هذه الحالة تحدث فقط في حالة معينة (ارتفاع درجة الحرارة) وفقط في سن معينة. يجب ألا تحدث النوبات العفوية (التي لا تتعلق بدرجة حرارة الجسم) في هذه الحالات. لا يكشف الفحص (بما في ذلك الفحص من قبل أخصائي أمراض الأعصاب وتقييم نمو الطفل وتخطيط كهربية الدماغ خارج النوبة) التغيرات المرضية... لا يتم وصف العلاج طويل الأمد بمضادات الصرع لهؤلاء الأطفال ، على الرغم من وجود احتمال كبير لتكرار النوبات الحموية في الأمراض اللاحقة للطفل ، المصحوبة بالحمى. يوصى بتجنب ارتفاع درجة الحرارة ، وتطبيق طرق الأدوية وغير الدوائية لخفض درجة الحرارة على خلفية الأمراض المعدية ؛ وفي بعض الحالات ، توصف أدوية علاج الصرع وقائيًا لفترة الأمراض المعدية الحادة. مع تقدم العمر (بعد 5-6 سنوات) تختفي النوبات الحموية دون أن يترك أثرا. ومع ذلك ، في بعض الحالات ، تكون النوبات الحموية هي أول مظهر من مظاهر الصرع ويصاحبها لاحقًا ظهور نوبات صرع عفوية غير مرتبطة بالحمى. يحدد الطبيب الحد الفاصل بين النوبات الحموية التي لا تتطلب علاجًا والصرع الذي يتطلب علاجًا طويل الأمد لمضادات الصرع.
اعتلال دماغي صرع مبكر عند الأطفال مع تغيرات قمعية انفجارية في مخطط كهربية الدماغ - متلازمة أوثار (SO)... مع ثاني أكسيد الكربون ، في معظم الحالات ، يتم ملاحظة تلف الدماغ قبل الولادة. يبدأ المرض قبل سن 3 أشهر ، في كثير من الأحيان - في الشهر الأول من حياة الطفل. النوع الرئيسي من النوبات هو التشنجات التوترية التي تستمر في غضون 10 ثوانٍ. غالبًا ما تظهر في شكل سلسلة (في سلسلة واحدة ، يمكن ملاحظة 10-40 تشنجات). يمكن أن يصل العدد الإجمالي للتشنجات إلى 300-400 في اليوم. كما لوحظت نوبات بؤرية قصيرة. هناك تأخر واضح في النمو العقلي والحركي ، واضطرابات في الحالة العصبية. تعتبر مقاومة العلاج وسوء التشخيص للمرض مع ارتفاع معدل الوفيات في مرحلة الطفولة من السمات المميزة. التحول المحتمل إلى متلازمة الغرب.
متلازمة الغرب (SV) ... في التصنيف الجديد ، ينتمي إلى مجموعة اعتلال الدماغ الصرع المرتبط بالعمر في مرحلة الطفولة. يتميز SV بالمعايير التالية: نوع خاص من نوبات الصرع - التشنجات الطفولية ، والتغيرات في مخطط كهربية الدماغ في شكل فرط ضربات القلب ، وتأخر النمو الحركي. مع تقدم العمر ، تتحول معظم حالات SV إلى أشكال بؤرية من الصرع ، وغالبًا ما تتحول إلى متلازمة لينوكس غاستو. تم الكشف عن التغييرات: تأخر النمو العقلي والحركي.
متلازمة لينوكس غاستو (SLH) ... وفقًا للتصنيف الجديد ، ينتمي هذا النوع من الصرع إلى مجموعة اعتلال الدماغ الصرع في مرحلة الطفولة. يبدأ المرض في سن 2 إلى 8 سنوات مع ظهور ذروته في 3-5 سنوات. في حوالي 20٪ من الحالات ، يتحول SLH من متلازمة الغرب. تسبق نوبات الحمى تطور المتلازمة في 10٪ من الحالات. مع SLH ، يتم ملاحظة مجموعة متنوعة من النوبات: محوري منشط ، السقوط العضلي ، الغياب غير النمطي ، حالة الصرع من "النوبات الحركية الصغيرة" ، رمعي عضلي ، متشنج معمم ، بؤري. تحدث حالة الصرع في 75٪ من مرضى SLH. غالبًا ما يمكن ملاحظة اضطرابات العقل.
صرع الطفولة الحميد مع التصاقات صدغية مركزية - صرع رولاند ... يبدأ هذا النوع من الصرع في سن 3-14 سنة (في 85٪ من الحالات - في سن 4-10 سنوات). تسود نوبات البلعوم الفموي: أصوات الحلق مثل "الغرغرة" ، واللعاب ( زيادة إفراز اللعاب) ، anarthria (اضطراب الكلام) مع الحفاظ على الوعي. في هذه الحالة ، يكون الإحساس بالوخز ممكنًا في منطقة الحنك والغشاء المخاطي للفم ؛ ارتعاش في الشفة أو اللسان. غالبًا ما تحدث النوبات الحركية الارتجاجية البؤرية مع توطين في عضلات الوجه ، وكذلك في الذراع ، وغالبًا ما يحدث ذلك مع إصابة الساق على نفس الجانب والثانوية المعممة. الهجمات نادرة وقصيرة الأمد. حدوثها مميز عند الاستيقاظ أو النوم. العقل لا يعاني. يقل مدى الانتباه لدى بعض الأطفال مع فرط النشاط. يكشف مخطط كهربية الدماغ عن علامات محددة - إفرازات صرعية حميدة في مرحلة الطفولة (DEDD) مع توطين في الخيوط الزمنية المركزية. من السمات المميزة زيادة نشاط الصرع أثناء نوم الموجة البطيئة. غالبًا ما يكون التكهن مواتًا ، ولكن قد يحدث أيضًا تطور غير نمطي لحالة نوم الموجة البطيئة الصرع (الموصوف أعلاه).
الصرع القذالي الحميد للطفولة ... هناك متلازمتان مستقلتان: مع ظهور مبكر (من 3 إلى 6 سنوات) - متغير بانايوتوبولوس وبداية متأخرة (عادة من 6 إلى 14 عامًا) - متغير Gastaut. يتجلى المرض من خلال هالة بصرية منعزلة ، وأعراض نباتية - حشوية (قد يكون هناك غثيان وقيء وأعراض أخرى) ، ونوبات صرع حركية بؤرية. تتميز ببدء الهجمات بعد النوم وقبل الاستيقاظ. هناك صداع ، قيء (هذه الأعراض ممكنة أيضًا في نهاية النوبة) ، انقلاب (دوران) العينين والرأس إلى الجانب ؛ نوبات هيمكلونية (نوبات في نصف الجسم) ؛ التعميم الثانوي ممكن. تتجلى متلازمة بانايوتوبولوس من خلال النوبات مع فقدان الوعي لفترات طويلة. يتطور لدى الأطفال الأكبر سنًا أحاسيس بصرية - هلوسات بصرية أولية بمعزل عن غيرها أو قبل بداية "هجوم كبير" أو عند التحول إلى أنواع أخرى من النوبات. تواتر الهجمات منخفض.
متلازمة لانداو كليفنر (SLK) ، أو "متلازمة حبسة الصرع المكتسبة" ، حسب التصنيف الجديد ، تنتمي إلى مجموعة اعتلالات الدماغ الصرع في مرحلة الطفولة. يبدأ SLK في سن 3-7 سنوات. حتى بداية المرض ، فإن التطور الحركي والعقلي والكلامي للمرضى يتوافق مع العمر. تتطور اضطرابات النطق تدريجيًا ، بدءًا من اضطرابات فهم الكلام ، ثم تنضم الحبسة الحركية. مع SLK ، قد تحدث نوبات صرع: نوبات صرع محركة بؤرية ، غيابات غير نمطية ، ونوبات رمع عضلي ، ونوبات معممة ثانوية. في 25 ٪ من المرضى ، يحدث SLS في غياب نوبات الصرع أو وجود تاريخ واحد. لا توجد أعراض بؤرية في الحالة العصبية. في مخطط كهربية الدماغ ، يتم الكشف عن الاضطرابات الصرعية الشكل في 100٪ من الحالات. يتوافق مورفولوجيا epiactivity مع DEDD. يزيد نشاط الصرع أثناء النوم. تشخيص SLS فيما يتعلق بنوبات الصرع: في ما يقرب من 100 ٪ من المرضى ، يتم إيقاف النوبات تمامًا ويتم حظر نشاط الصرع في بداية البلوغ (تحت تأثير AED أو تلقائيًا). كما أن التكهن باضطرابات الكلام والاضطرابات المعرفية والسلوكية ليس مواتياً إلى هذا الحد.
صرع غياب الطفولة (DAE) ... لوحظ ظهور الصرع لأول مرة في غياب الطفولة في الفئة العمرية من 3 إلى 9 سنوات. فتيات شكل معينالصرع أكثر شيوعًا. بالنسبة إلى DAE ، يكون الغياب المعقد أكثر شيوعًا ، خاصةً مع حركات الرأس (رمي طفيف للوراء والارتعاش) ، مع رفع العينين لمدة 3 إلى 30 ثانية (عادةً 5-15 ثانية) وتكرار العشرات والمئات في اليوم. قبل نهاية الهجوم ، قد يعاني المرضى من آليات آلية قصيرة (صفع شفاههم ، ولمس أيديهم ، وما إلى ذلك). فرط التنفس (التنفس العميق والسريع) هو السبب الرئيسي للغياب. لوحظت النوبات المعممة في حوالي 25٪ من مرضى DAE.
صرع غياب الأحداث (الإمارات العربية المتحدة) ... ظهور الصرع لأول مرة في غياب الأحداث في كثير من الأحيان في سن 9-13. عادة ما تكون فترات الغياب في JAE أقصر في المدة وأقل تكرارًا من DAE. غلبة الغيابات البسيطة ، أي بدون مكون المحرك ، والتي تدوم حوالي 6 ثوانٍ هي سمة مميزة. في 65-90 ٪ من الحالات ، يعاني مرضى التهاب المفاصل الروماتويدي من نوبات معممة.
الصرع مع نوبات معممة منعزلة ... لوحظ ظهور المرض في نطاق عمري واسع. يتجلى سريريًا على أنه نوع واحد من النوبات - النوبات التشنجية المعممة.
صرع رمعي الأحداث (JME ، متلازمة يانتز) ... لوحظ ظهور الصرع الرمعي العضلي لأول مرة في الفئة العمرية من 11 إلى 15 عامًا. تعاني الفتيات في كثير من الأحيان. يتمثل العرض الرئيسي في نوبات الرمع العضلي ، والتي تتمركز بشكل رئيسي في حزام الكتف والذراعين ، وخاصة في مجموعات العضلات الباسطة ، وفي كثير من الأحيان تقل عضلات الساقين. يتم الحفاظ على الوعي أثناء نوبات الرمع العضلي. تتميز ببدء أو زيادة وتيرة النوبات في الدقائق والساعات الأولى بعد إيقاظ المرضى. في 90٪ من الحالات ، تمت ملاحظة GTCS لليقظة أيضًا وفي 30٪ من حالات الغياب. العوامل المسببة للنوبات في JME هي الحرمان من النوم ، والاستيقاظ العنيف المفاجئ ، والوميض المنتظم للضوء ، وما إلى ذلك.
أخيراوتجدر الإشارة إلى أن صرع الأطفال شديد التنوع. من الضروري الانتباه إلى كل من أعراض الانتيابي وأنواع مختلفة من الاضطرابات في المجال العقلي الأعلى. إذا كان هناك أي اشتباه في الإصابة بالصرع ، فمن الضروري إحالة الطفل للاستشارة والفحص إلى أخصائي متخصص.
فهرس:
الصرع عند الاطفال
ما هو الصرع عند الاطفال؟
الصرع- مرض مع نوبات صرع متكررة (أكثر من اثنين) واضطرابات نفسية مرضية. نوبة الصرع (النوبة) هي مظهر من مظاهر إفراز مفرط وغير طبيعي من الخلايا العصبية في الدماغ ، مما يؤدي إلى ظهور ظواهر مرضية مفاجئة تتجلى في الاضطرابات الحركية واللاإرادية والعقلية والتغيرات في الوعي. يعد الصرع حاليًا من أكثر المشاكل إلحاحًا في طب أعصاب الأطفال. تصل نسبة الإصابة بالمرض لدى الأطفال إلى 0.5 - 0.75٪. يمكن أن يتجلى ظهور الصرع في أي عمر ، اعتمادًا على شكل المرض. يتميز صرع الطفولة بعدد كبير من الأشكال المقاومة للعلاج والأعراض السريرية للنوبات.
ما الذي يثير / أسباب الصرع عند الأطفال:
يمكن أن تلعب العدوى والإصابات والأسباب الأخرى دورًا كعامل محفز في تطوير مثل هذا الخلل. في السنوات الأخيرة ، أصبح افتراض طبيعة المناعة الذاتية لمتلازمات الصرع والصرع مبررًا أكثر فأكثر. يتم تأكيد صحتها من خلال وجود الأجسام المضادة للمضادات العصبية في دم مرضى الصرع. تحدث عمليات المناعة العصبية ، كقاعدة عامة ، بشكل ثانوي وهي إحدى الآليات المسببة للأمراض لتطور المرض.
التسبب في المرض (ماذا يحدث؟) أثناء الصرع عند الأطفال:
في التسبب في الصرع عند الأطفال ، يتم تعيين الدور الرئيسي للاضطرابات في تكوين ونضج الدماغ خلال فترة ما قبل الولادة ، وخصائص العمليات الكيميائية الحيوية وعمليات المناعة الذاتية ، والتي يمكن أن تكون دقيقة وراثيا. في مرضى الصرع وأسرهم المباشرة ، توجد انحرافات في توازن الماء والكهارل، الحالة الحمضية القاعدية ، الكربوهيدرات ، الدهون ، التمثيل الغذائي الوسيط ، في تكوين أجزاء البروتين ، إلخ. يتم إيلاء أهمية خاصة لدور الوسطاء (GABA ، السيروتونين ، كينورينين ، إلخ) ، حالة الأغشية العصبية ، نفاذيةها . هناك نظرية لوجود نظام من الاختلاجات الذاتية ومضادات الاختلاج في الجسم ، يمكن أن يؤدي عدم توازنها إلى تطور المرض.
تنقسم نوبات الصرع إلى نوعين: جزئي وعام. في المقابل ، تنقسم النوبات الجزئية والمعممة إلى بسيطة ومعقدة.
نوبات جزئية
يعتمد تطور النوبة الجزئية البسيطة على موقع بؤرة الصرع (التركيز) في الدماغ. أثناء الهجوم ، يكون الطفل واعيًا ، يمكنه وصف مشاعره بشكل مستقل. النوبات الجزئية البسيطة مصحوبة باضطرابات حركية (تقلصات في الوجه والساقين والذراعين) ؛ أعراض حسية محددة ، مثل الهلوسة بأي شكل من الأشكال ؛ اضطرابات الحسية الجسدية (في الذراعين والساقين أو نصف الوجه) ؛ الاضطرابات الخضرية (التعرق ، شحوب أو احمرار الجلد ، اتساع حدقة العين ، إلخ) ؛ اختلالات عقلية.
مع النوبات الجزئية المعقدة ، لوحظت تغييرات في الوعي. تبدأ النوبات كنوبات جزئية بسيطة مع مزيد من الاضطراب في الوعي. غالبًا ما تكون النوبات الجزئية المعقدة مصحوبة بأورة - أحاسيس مختلفة على المدى القصير في شكل عدم الراحة في المعدة والغثيان والضعف العام والصداع والدوخة وتنميل اليدين والشفتين واللسان ، بينما يكون هناك ضغط في الحلق ، ألم في صدر، ضيق في التنفس ، نعاس ، هلوسة سمعية وشمية ، حركات آلية.
يعاني المرضى من نوبات صرع منشط ثانوي أو نوبات صرع منشط أو ارتجاجي والتي تبدأ بعد نوبة جزئية بسيطة أو معقدة. في أغلب الأحيان ، تبدأ فجأة بهالة تستمر لعدة ثوان ، ثم يفقد المريض وعيه ، وبعد ذلك تظهر التشنجات - يتمدد الجسم والذراعين والساقين ويتوتران ، بينما يتم إرجاع الرأس للخلف أو الالتفاف إلى الجانب ، والتنفس يتأخر ، الفكين مشدودون. تستمر نوبة التشنج من 15 إلى 20 ثانية. ثم هناك تشنجات ارتجاجية. تتجلى في تقلص عضلات الذراعين والساقين والجذع والرقبة. التنفس أجش ، صاخب ، تخرج الرغوة من الفم ، وغالبًا ما تختلط بالدم ، لأنه أثناء الهجوم يعض الطفل لسانه أو خديه. في نهاية النوبة يحدث استرخاء عام للعضلات. في هذه الحالة ، لا يستجيب المريض للمنبهات الخارجية ، ويتوسع تلاميذه ، ولا يوجد رد فعل للضوء ، ولا توجد ردود فعل للأوتار والحماية ، ويلاحظ التبول اللاإرادي. المرحلة الارتجاجية للنوبة الصرعتستغرق 2-3 دقائق.
النوبات المعممة
النوبات المعممة مصحوبة بغيابات تتميز بانقطاع مفاجئ قصير مع مظاهر حركية قليلة أو معدومة. تبدأ الهجمات فجأة ، يصبح المرضى غير نشيطين ، بلا حراك مع نظرة غائبة ، وجه ناقص. أثناء الهجوم ، قد تحتفظ ذاكرة المريض بذكريات جزئية للأحداث أو غيابها التام. أثناء النوبة ، قد يتفاعل المرضى مع الأصوات القاسية أو المنبهات المؤلمة. يتبع الاضطراب الأكثر شيوعًا التعافي السريع. الهالة والتشوش التالي للهجوم غير شائعين ؛ يشير وجودها عادة إلى حدوث نوبات جزئية معقدة ("الاختلالات الكاذبة"). لا يشعر المرضى وأولياء أمور الأطفال دائمًا بغياب قصير ، تتراوح مدته من 2-3 إلى 30 ثانية.
تنقسم حالات الغياب إلى بسيطة ومعقدة. في حالات الغياب البسيطة ، كل الأعراض المذكورة أعلاه مميزة. تختلف حالات الغياب الصعب في شدة أعراض النوبات. وهي تتميز بـ: ارتعاش عنيف مفاجئ قصير المدى لمجموعات عضلية مختلفة ، يكون المريض واعيًا. يفيد الآباء أن أطفالهم يسقطون الأشياء أو يرمونها بشكل لا إرادي. يصف المرضى الألم على شكل ضربة مفاجئة تحت الركبتين ، وبعد ذلك يقرفصون بشكل لا إرادي ، وأحيانًا يسقطون على ركبهم أو أردافهم ، في حين أنهم قد يفقدون أو قد يفقدون وعيهم. عند السقوط ، قد يعاني المرضى من تقلصات ، مقل العيون ، حدقة متوسعة ، توتر عضلي ، والذي يتحول إلى ارتعاش عضلي ارتجاجي. تتراوح مدة النوبة المتشنجة من 30 ثانية إلى 10 دقائق. في معظم المرضى لا تتجاوز المدة 5 دقائق.
أعراض الصرع عند الأطفال:
بالنظر إلى توطين عملية الصرع ، وكذلك الخلفية التي حدثت عليها النوبات ، فإن المرض له عدد كبير من الأشكال ، اعتمادًا على الموقع والعمر والأعراض ومظاهر المتلازمات:
صرع رولانديك- أحد أشكال الصرع ، الذي يظهر في أي عمر للطفل ، من 2 إلى 14 عامًا ، غالبًا ما يكون مصحوبًا بنوبات قصيرة ليلية في الوجه. المرض له توقعات مواتية.
في الأعراض السريرية للنوبات ، يتم تمييز النوبات الجزئية البسيطة (الحركية ، الحسية ، الخضرية في كثير من الأحيان) ، النوبات الجزئية المعقدة (الحركية والثانوية المعممة). في كثير من الأحيان أثناء النوم ، يمكن للمرضى إصدار أصوات غريبة مثل "الغرغرة" أو "الشخير" أو "الغرغرة". تكون مظاهر النوبات الحركية والحسية (الاضطرابات قصيرة المدى) ضئيلة ، لذلك قد لا ينتبه لها الآباء.
يبدأ صرع رولانديك بهجمة بهالة حسية جسدية: إحساس بالوخز ، وخدر ، و "وخز كهربائي" في البلعوم واللسان واللثة. بعد ذلك ، قد تنتهي النوبة أو تتحول إلى نوبة جزئية في المحرك. يمكن أن تحدث النوبات أثناء نوم الطفل. مدة الهجمات قصيرة: من بضع ثوان إلى 2-3 دقائق. تم تسجيل عدد قليل من النوبات الشديدة التي طال أمدها ، والتي تنتهي بشلل جزئي عابر بعد الهجوم (). معدل تكرار الهجمات هو في المتوسط 2-4 مرات في السنة. عندما يبلغ الطفل من العمر سنة أو سنتين ، قد تحدث النوبات في كثير من الأحيان ، ولكن مع مرور الوقت ستحدث أقل وأقل. في الأطفال الصغار ، خلال السنة الأولى من التشخيص ، يمكن أن يكون تواتر النوبات مرتفعًا - أسبوعيًا أو حتى يوميًا. تعتبر الهجمات الليلية نموذجية ، خاصة عند النوم والاستيقاظ. تدفق شكل معين الصرعمواتية ولديه تشخيص جيد مع مغفرة تلقائية في جميع الحالات تقريبًا.
الصرع الجزئي مجهول السبب مع النوبات القذالية (ISE)- شكل من أشكال مرض الطفولة هذا مع نوبات جزئية بسيطة مع اضطرابات بصرية - هلوسة ، تصوير ضوئي (ومضات من الضوء) ، أوهام بصرية (ماكرو ، ميكروبسييا ، تحول) ، أعراض شبيهة بالصداع النصفي - صداع ، منتشر أو حسب نوع الشقيقة والغثيان والقيء وكذلك اضطرابات الحركة والنوبات. حاليًا ، تم تحديد نوعين مختلفين من IZE - مع ظهور مبكر ومتأخر. يبدأ المرض في الفئة العمرية من 2 إلى 12 عامًا مع ظهور ذروتين - عند 3-5 سنوات (الشكل المبكر) و 9 سنوات (الشكل المتأخر) ، يتجلى على أنه بسيط (حركي وحسي) ومعقد (حركي ونفسي) الهجمات المتشنجة الجزئية والثانوية المعممة. البديل الكلاسيكي لـ ISE هو الصرع القذالي مع ظهور متأخر ().
تشمل النوبات الخلقية الأحاسيس الشرسوفية والغثيان والقيء والصداع والدوار. تختلف مدة الهجمات: من عدة دقائق إلى عدة ساعات ؛ التردد منخفض عادة. تتميز مجموعة متنوعة من ISE ببداية مبكرة للنوبات - في سن حوالي 4 سنوات (Panayotopulos epilepsy). وتتميز بنوبات شديدة تبدأ بالتقيؤ والصداع ثم تجريد العين والرأس المقوي. عادة ما تنتهي النوبات بنوبات توتر-رمعية أحادية الجانب أو معممة. لوحظ فقدان الوعي لفترات طويلة للغاية - من عشرات الدقائق إلى عدة ساعات. نوبات النوم شائعة وخاصة قبل إيقاظ المرضى. إن تشخيص ISE موات. يحدث الشفاء التام في 95٪ من الحالات.
الصرع الأساسي عند القراءة -شكل من أشكال الصرع مع توطين افتراضي للتركيز في المنطقة الصدغية الجدارية ، العلامة السريرية الرئيسية هي إثارة نوبات الصرع عند القراءة. تتراوح أعمار المرضى من 12 إلى 29 سنة. تحدث الهجمات بعد قراءة الكلمات الأولى من النص. في بعض الحالات ، يمكن إثارة النوبات عن طريق لعب الشطرنج والبطاقات وألعاب الطاولة الأخرى والحساب العقلي والكتابة. تتميز المظاهر السريرية بنوبات بسيطة من الحركة الجزئية والحسية الجسدية. إن الشعور بالخدر ، أو التصلب ، أو الوخز ، أو الوخز هي حالة نموذجية في العضلات المشاركة في فعل القراءة بصوت عالٍ: عضلات الفك السفلي ، واللسان ، والبلعوم ، والشفتين ، وعضلات الوجه. الوخز الارتجاجي في عضلات الفك السفلي هو الأكثر شيوعًا الأعراض السريرية... من المهم ملاحظة أن المظاهر الحركية والحسية أثناء النوبات عادة ما تكون ثنائية ومتماثلة ولا يتم ملاحظتها إلا من حين لآخر على جانب واحد. في الحالات المعزولة ، يتم وصف الأعراض مثل عسر القراءة الانتيابي والصرع البصري (البسيط والمعقد). يمكن أن تحدث النوبات الجزئية البسيطة بشكل منفصل ومع التعميم اللاحق في النوبات التوترية الارتجاجية.
النوبات العائلية الوليدية الحميدة مجهولة السبب- شكل نادر الصرع... يتفاقم التاريخ العائلي للمرضى الذين يعانون من النوبات العائلية الوليدية مجهولة السبب (HCC) بسبب وجود نوبات مماثلة في فترة حديثي الولادة في الأسرة المباشرة. تم إنشاء نوع وراثي سائد من الوراثة. في معظم الحالات ، يظهر المرض لأول مرة في اليوم الثاني أو الثالث من حياة الطفل بعد الولادة ، في حالات معزولة خلال الشهر الأول من العمر.
سريريًا ، يتجلى HSS مجهول السبب بشكل أساسي في النوبات الرمعية العامة متعددة البؤر أو البؤرية بفترات قصيرة ، والظواهر الحركية النمطية والظواهر الحركية للعين في شكل توتر منشط للعضلات المحورية ، وانحراف العين ، وردود الفعل المنعشة ، وظواهر الدواسة ، وردود الفعل الوضعية النمطية. بالإضافة إلى ذلك ، قد تحدث الاضطرابات الخضرية الحشوية في شكل إفراز غزير للعاب واحمرار في الوجه والرقبة وتغيرات في معدل التنفس ومعدل ضربات القلب. اضطراب مخطط كهربية الدماغ في فترة النشبات ، كقاعدة عامة ، غائب أو يلاحظ نشاط صفر بالتناوب. أثناء النوبة ، يتم تسجيل التغييرات التي لوحظت في نوبات حديثي الولادة غير الأسرية مجهولة السبب.
النوبات غير الأسرية الحميدة مجهولة السبب (NNC)تحدث عند الأطفال حديثي الولادة على خلفية الرفاهية النسبية في اليوم الثالث إلى السابع من عمر ما بعد الولادة (غالبًا في اليوم الخامس). تتجلى في شكل حالة صرع من النوبات الرمعية المعممة متعددة البؤر أو البؤرية ، والتي لا تتجاوز مدتها 24 ساعة.النوبات الارتجاجية المعممة متعددة البؤر هي تقلصات عضلية غير متزامنة لأجزاء فردية من الجذع والوجه والأطراف. السمة المميزة لها هي طبيعة الهجرة ، حيث ينتشر الانقباض الرمعي بسرعة كبيرة من جزء من الجسم إلى آخر بشكل عفوي وفوضوي ، ويشمل بالتناوب عضلات الوجه وعضلات البطن والأطراف. وعي الطفل عادة لا يضعف. النوبات التسلسلية مميزة.
الصرع الرمعي الحميد في الطفولة (DMEM)- أحد أشكال الصرع النادرة المصحوبة بنوبات رمع عضلية معممة قصيرة دون إعاقة الوعي. تسود نوبات الرمع العضلي في عضلات الرقبة والأطراف العلوية. عادة ما تصاب العضلات حزام الكتفمع الرفع الفوري للكتفين ، والمرفقين بعيدًا عن بعضهما البعض ، وتقريب خفيف وانثناء الذراعين عند مفاصل الكوع. عندما يبدأ الطفل في المشي ، تلاحظ نوبات رمع عضلي في عضلات الساقين: ثني فوري للأطراف السفلية مع قرفصاء طفيف أو احتمال سقوط على الأرداف. من النادر حدوث السقوط (نوبات الرمع العضلي-الاستاتيكي) المصاحب لهذه المتلازمة ، ولكن إذا حدث ذلك ، يستيقظ الطفل على الفور ويستمر في النشاط. كقاعدة عامة ، تكون النوبات قصيرة العمر (بضع ثوانٍ) وليست شديدة ، وعادةً ما يتم الحفاظ على الوعي والذاكرة للنوبات. يمكن أن تحدث النوبات في أي وقت أثناء النهار ، أثناء النعاس ، أثناء الاستيقاظ. يبدأ المرض في الفئة العمرية من 4 أشهر إلى 3 سنوات. يبلغ متوسط عمر الطفل في بداية النوبات 21 شهرًا.
الصرع غياب الطفولة (دبي لصناعات الطيران)- شكل من أشكال الصرع ، يتجلى في النوع الرئيسي من النوبات - الغياب لأول مرة في الطفولة من 1 إلى 9 سنوات. سريريًا ، تتميز حالات الغياب بإغلاق قصير مفاجئ (أو انخفاض كبير في مستوى الوعي) مع الحد الأدنى من الظواهر الحركية أو انعدامها. بداية النوبات الصرعبشكل غير متوقع ، يقاطع المرضى أو يبطئون نشاطهم ، يصبحون غير قادرين على الحركة بنظرة ثابتة فارغة وغائبة ، وجه ناقص (غيابات بسيطة). عادة ضعف عميق في الوعي يتبعه شفاء فوري. لا يشعر المريض دائمًا بالغياب القصير جدًا ويمكن أن يكون غير مرئي للوالدين لفترة طويلة ، ولا يتم اكتشافه إلا باستخدام اختبارات خاصة. تتراوح مدة الغياب من 2-3 إلى 30 ثانية. السمة المميزة للغياب هو ارتفاع معدل حدوثه ، حيث يصل إلى عشرات ومئات النوبات يوميًا ، وغالبًا ما يعاني المرضى من نوبة أو نوبتين فقط خلال فترة المرض بأكملها. يتم تحقيق مغفرة علاجية كاملة في 70-80٪ من الحالات.
صرع غياب الأحداث (الإمارات العربية المتحدة)- تشكيلة الصرعمع النوع الرئيسي من النوبات - الغياب ، الظهور لأول مرة في فترة المراهقة مع احتمال كبير للانضمام إلى النوبات التشنجية المعممة. يتراوح العمر عند بداية الغياب من 9 إلى 21 عامًا. يُلاحظ ظهور الغياب لأول مرة بعد 17 عامًا فقط في حالات معزولة. يتجلى الغياب من خلال إغلاق قصير للوعي مع التجمد ونقص الدم. السمة المميزة لـ JAE هي انتشار المرضى الذين يعانون من الغياب البسيط ، أي المضبوطات بدون أي مكون محرك. تتراوح مدة الهجمات من 3 إلى 30 ثانية.
الصرع رمعي الأحداث (YME)- شكل من أشكال صرع المراهقين مع خلل وراثي ثابت ، مع نوبات تشنجية ، خاصة في اليدين بعد إيقاظ المرضى. بداية المرض تختلف من 2 إلى 22 سنة.
أثناء النوبات ، يحدث ارتعاش عنيف قصير غير متوقع لمجموعات عضلية مختلفة عندما يكون الوعي سليمًا. تشمل الهجمات دائمًا عضلات الذراعين وحزام الكتف ، ونتيجة لذلك يقوم المرضى برمي الأشياء بشكل لا إرادي على الجانبين. أثناء النوبات ، يمكن أن يوجهوا ضربات لا إرادية للآخرين. تظهر الهجمات ، كقاعدة عامة ، ومع ذلك ، قد تكون شدة الوخز في حدها الأدنى ، في حين أن المرضى أنفسهم هم فقط من يستطيعون الشعور بها.
عندما تحدث النوبات في الساقين ، يشعر المرضى كما لو كان هناك ضربة مفاجئة تحت الركبتين ويجلسون قليلاً إلى أسفل لا إراديًا. في حالة النوبات الشديدة ، من الممكن السقوط "كما لو طرقت أرضًا" على الركبتين أو الأرداف. وتتراوح وتيرة الهجوم من عدة مرات في اليوم إلى مرة في الشهر. مدته كسور من الثانية. تعتبر الهجمات مميزة مباشرة بعد إيقاظ المرضى. في معظم المرضى ، تحدث النوبات في الصباح فقط ، في غضون 30-60 دقيقة بعد الاستيقاظ. يمكن ملاحظة زيادة النوبات عند النوم أو أثناء الاستيقاظ الليلي المفاجئ ، وفي حالات نادرة يمكن ملاحظتها على مدار اليوم.
الصرع مع النوبات التشنجية المعزولة المعزولة (الصرع مع نوبات الاستيقاظ).يُعرَّف هذا النوع من الصرع بأنه متلازمة تظهر بشكل حصري على أنها نوبات صرع عامة في غياب التركيز الواضح على مخطط كهربية الدماغ ، والتلف البنيوي للدماغ ووجود أي مرض قد يسبب الصرع... يختلف ظهور النوبات المعممة (GSP) على مدى عمر واسع: من سنة إلى 30 سنة بحد أقصى في سن البلوغ.
سريريًا ، تتجلى مجموعات المساعدة الذاتية بشكل مفاجئ (بدون هالة) عن فقدان الوعي مع سقوط المرضى ، وتكوين مقل العيون ، والتلاميذ المتوسعة. أولاً ، تحدث مرحلة منشط قصيرة للهجوم مع توتر سائد للعضلات المحورية ، والذي ينتهي بهزة مع الانتقال إلى ارتعاش العضلات الارتجاجية. مدة الهجوم من 30 ثانية إلى 10 دقائق. النوبات النادرة نموذجية. إن التوزيع الواضح للهجمات حسب الوقت من اليوم هو سمة مميزة ، حيث تسود النوبات خلال فترة الاستيقاظ والنوم والحلم.
متلازمة الغرب- متلازمة الصرع المرتبطة بالعمر من نوع خاص نوبات الصرع(تشنجات طفولية) - تقلصات عضلية هائلة ، نوع محدد من التغيرات في مخطط كهربية الدماغ - وتأخر في النمو الحركي النفسي. في كثير من الأحيان ، تحدث تشنجات طفولية في سلسلة من 10-15 تقلصات ، تليها تقريبًا دون انقطاع واحدًا تلو الآخر.
متلازمة لينوكس غاستويشير إلى أشكال معممة من الصرع مع أنواع مختلفة من النوبات ، بما في ذلك النوبات ، والغياب غير النمطي ، ونوبات الصرع أو الغياب ، مع تأخر واضح في النمو العقلي والحركي. تتجلى متلازمة لينوكس غاستو في الأطفال الذين تتراوح أعمارهم بين 1 إلى 8 سنوات ، وغالبًا ما تكون من 3 إلى 5 سنوات ، وغالبًا ما تحدث بعد متلازمات الصرع الأخرى ، وغالبًا ما تكون بعد متلازمة ويست. الصورة السريريةتتميز المتلازمة بنوبات يومية متكررة وانخفاض في الوظائف الإدراكية. أكثر أنواع النوبات شيوعًا هي نوبات الغياب التوترية غير النمطية ، ولكن قد تكون هناك نوبات أخرى. يعتبر الجمع بين أكثر من نوعين من النوبات أمرًا نموذجيًا. تواتر النوبات مرتفع ، وتحدث حالة الصرع. تتميز النوبات بانثناء الرأس والجذع ، وعادة ما يصاحب ذلك ضعف في الوعي. قد تكون هناك نوبات اختطاف ورفع السلاح والسقوط. بالإضافة إلى ذلك ، يلاحظ حدوث نوبات مع التمدد البطيء للأطراف واختطاف مقل العيون مع أعراض نباتية وبطء في التنفس.
تتميز نوبات الغياب غير النمطية ببداية ونهاية مفاجئين ، وقد تكون خفيفة ويصعب اكتشافها سريريًا. قد يكون فقدان الوعي غير مكتمل. درجة ضعف الوعي غير مكتملة ، والتشنجات التوترية التسلسلية مميزة ، وهي مدة طويلة من النوبات التشنجية (عدة أيام ، أسابيع) ، مع الميل إلى إعادة التطور.
لوحظ تأخر في النمو الحركي النفسي لدى 90٪ من الأطفال ، بينما يحتفظ البقية بذكاء طبيعي حتى بعد ذلك مرض طويل... يتأخر نمو معظم الأطفال قبل ظهور النوبات. كلما بدأت النوبات في وقت مبكر ، كلما كان الانخفاض في الذكاء أكثر وضوحًا. قد يتأثر المستوى النمائي بتكرار النوبات ونوبات الحالة الصرعية ، وكذلك المعالجة المتعددة. أيضًا ، غالبًا ما يتم ملاحظة سمات الشخصية التوحد ونقص الانتباه وفرط النشاط والعدوانية ، مما يؤدي إلى تعطيل التكيف الاجتماعي ويقلل من الأداء المدرسي.
الصرع المصحوب بنوبات الرمع العضلي (متلازمة دوس)- أحد أشكال الصرع المعمم ، تبدأ النوبات في سن ما قبل المدرسة. تشمل المظاهر السريرية للمرض أنواعًا مختلفة من النوبات: رمع عضلي ، عضلي عضلي - استاتيكي ، غيابات نموذجية ، نوبات توترية ارتجاجية معممة مع ارتباط محتمل بالنوبات الجزئية. المظاهر الرئيسية للرمع العضلي العضلي الصرع- نوبات رمع عضلي ورمع عضلي - استاتيكي: ارتعاش قصير وسريع البرق ذي سعة صغيرة في الساقين والذراعين ، "إيماءات" مع دفع خفيف للجذع ؛ الشعور "بضربات تحت الركبتين". يظل الوعي سليماً أثناء هذه النوبات (في حالة عدم وجود غيابات) ، يرتفع المرضى على الفور بعد السقوط. تواتر نوبات الرمع العضلي مرتفع. لوحظت النوبات التشنجية المعممة ، وكذلك الغياب ، في جميع المرضى تقريبًا. تتميز بنوبات قصيرة وجزئية بسيطة من المحركات لا يتجاوز تواترها مرة واحدة في الأسبوع.
اعتلال الدماغ الرمع العضلي المبكر- متلازمة صرع نادرة مرتبطة بالعمر. في معظم الحالات ، يبدأ المرض قبل سن 3 أشهر. النوع الرئيسي من النوبات هو الرمع العضلي ، بشكل رئيسي في شكل نوبة مجزأة. بالإضافة إلى ذلك ، قد تحدث نوبات جزئية مفاجئة متكررة وتشنجات منشط. يجب اعتبار الرمع العضلي المتقطع المتكرر ، والذي لا يعد فقط أكثر أنواع النوبات شيوعًا ، ولكنه يعتبر أيضًا أول أعراض المرض المبكرة ، علامة نموذجية. مع مسار المرض ، تفسح الرمع العضلي المجزأ المجال تدريجيًا لدورها الإكلينيكي الرائد للنوبات الجزئية المتكررة. يحدث الرمع العضلي ليس فقط في حالة اليقظة ، ولكن أيضًا أثناء النوم. في شدتها ، يمكن أن تختلف من ارتعاش خفيف الكتائب البعيدةالأصابع إلى رمع عضلي في اليدين والساعدين والجفون وزاوية الفم. يتراوح تواترها من عدة مرات في اليوم إلى عدة عشرات في الدقيقة.
النتيجة المميزة للمرض هي وفاة المرضى في السنوات الخمس الأولى من العمر ؛ يعاني الناجون من اضطرابات نفسية حركية شديدة.
اعتلال الدماغ الصرع المبكر (متلازمة أوتهارا)- شكل من أشكال اعتلال الدماغ ، وهو أول ظهور لمتلازمة الصرع المعتمدة على العمر. تبدأ النوبات في أول شهرين أو ثلاثة أشهر. الحياة ، ولكن غالبًا في الشهر الأول. النوع الرئيسي من النوبات هو التشنجات التسلسلية أو المنعزلة. تتكرر الهجمات ليس فقط أثناء الاستيقاظ ، ولكن أيضًا في الليل. بالإضافة إلى التشنجات التوترية ، يمكن أن تحدث النوبات الجزئية الحركية في ما يقرب من نصف الحالات ، في بعض الأحيان حسب النوع. نوبات الرمع العضلي غير شائعة ، على الرغم من أنها قد تحدث في بعض الأحيان. مدة تشنج منشط ما يقرب من 10 ثوان. في سلسلة واحدة ، يمكن ملاحظة من 10 إلى 40 تشنجات. العدد الإجمالي للتشنجات اليومية كبير بما يكفي ويمكن أن يصل إلى 300-400.
صرع الحالة الكهربائية أثناء نوم الموجة البطيئة (متلازمة ESES)يتجلى أثناء نوم الموجة البطيئة في تشخيص تخطيط كهربية الدماغ وفي بعض الحالات قد لا يكون مصحوبًا بمظاهر سريرية. يحدث في سن 8 أشهر. - 11.5 سنة ، في كثير من الأحيان - 4-14 سنة. بعد 15 عامًا ، لا تحدث المتلازمة عادة. في كثير من الأحيان ، تحدث النوبات في الليل ، ويمكن أن تكون معممة وجزئية: نوبات حركية (غيابات رمعية ، نوبات صرع معممة ، نوبات صرع في الفم). يختلف تواتر النوبات من ندرة إلى يومية. في بعض الحالات ، مع متلازمة ESES ، لوحظت نوبات مع ضعف الكلام.
متلازمة لانداو كليفنريتجلى في سن 3-7 سنوات. ثالوث من الأعراض مميز: الحبسة ، نوبات الصرع ، الاضطرابات السلوكية. تتمثل الأعراض المبكرة في ضعف الكلام المتقدم وعمه اللفظي. تتميز اضطرابات النطق بالمثابرة على الكلام ، وخالل الكلام. في معظم الحالات ، لا توجد اضطرابات في النطق تسبق المرض. علاوة على ذلك ، يصاب الطفل بنوبات الصرع. عادة ما تكون النوبات عبارة عن نوبات حركية جزئية بسيطة. أقل شيوعًا ، يتم ملاحظة النوبات والغياب الجزئية المعقدة أو منشط التوتر أو الهيمكلون أو المركب. النوبات اللاوتونية والتوترية نادرة للغاية. من سمات نوبات الصرع في متلازمة لانداو-كليفنر طبيعتها الليلية. عادة ما تكون الهجمات قصيرة. يتم التعبير عن الاضطرابات السلوكية من خلال العدوانية وفرط النشاط والتوحد.
نوبه حمويه- اضطرابات ذات طبيعة متشنجة عند الأطفال من سن 6 شهور. تصل إلى 5 سنوات مع زيادة في درجة الحرارة. تنقسم نوبات الحمى إلى نموذجية (بسيطة) وغير نمطية (معقدة).
نوبات الحمى البسيطة لها الأعراض التالية:
- الوراثة العائلية غير المعقدة لاضطرابات الصرع (باستثناء التشنجات الحموية نفسها) ؛
- مدة الهجوم من 1 إلى 5 دقائق ، بحد أقصى 10 دقائق ؛
- عدم وجود اضطرابات عصبية بؤرية قبل الهجوم وبعده ؛
- وجود ارتفاع الحرارة (درجة حرارة الجسم أثناء الهجوم 38.5 درجة مئوية أو أكثر) ؛
- منشط معمم أو طابع منشط ارتجاجي ؛
- احتمالية حدوث ذهول أو خمول على المدى القصير بعد نوبة.
النوبات المعقدة والحموية:
- كان عمر المريض في وقت النوبة الأولى أكثر من 5 سنوات ؛
- وجود علم الأمراض العصبية ، والانحرافات في التطور النفسي الحركي قبل أو بعد الهجوم ؛
- الوراثة العائلية المثقلة بالصرع ؛
- هجوم مطول ، أكثر من 10 دقائق ؛
- الطبيعة الجانبية أو البؤرية للنوبة ، وكذلك تكرارها في الـ 24 ساعة القادمة ؛
- وجود نشاط بؤري أو صرع على مخطط كهربية الدماغ.
حالة صرعيةتُعرَّف بأنها حالة تحدث فيها كل نوبة لاحقة في وقت أبكر من تعافي المريض تمامًا من النوبة السابقة ، أي لا يزال يعاني من اضطرابات واضحة في الوعي ، وديناميكا الدم ، والتنفس أو التوازن.
الأسباب الرئيسية لحالة الصرع عند التشخيص الصرع: انتهاك النظام ؛ انقطاع في تناول الأدوية المضادة للصرع. سحب الأدوية المضادة للصرع بسرعة كبيرة ؛ جسدي و أمراض معدية؛ الحمل عند المراهقين. انخفاض نسبي في جرعة الأدوية المضادة للصرع بسبب زيادة كبيرة في وزن الجسم (على سبيل المثال ، مع النمو عند الأطفال). يمكن أن تستمر الحالة الصرعية من دقيقة واحدة إلى أكثر من 60 دقيقة.
تشخيص الصرع عند الاطفال:
للتشخيص ، يتم استخدام الدراسات المختبرية والأدوات. يحتل تخطيط كهربية الدماغ أحد الأماكن الرائدة في تشخيص الصرع. يجب أن يؤخذ في الاعتبار أن ما يقرب من 50 ٪ من مرضى الصرع في فترة النشبات لديهم تخطيط كهربية الدماغ بشكل طبيعي ، ويمكن للاختبارات الوظيفية (فرط التنفس والتحفيز الضوئي والحرمان من النوم) في 90 ٪ من المرضى تحديد تغييرات مخطط كهربية الدماغ. في حالة عدم وجود تغييرات EEG بعد الأحمال الوظيفية ، يتم إجراء إعادة الفحص أو مراقبة EEG.
يعد التصوير العصبي أيضًا أحد الروابط الرئيسية في التشخيص. يهدف إلى تحديد تلف الدماغ العضوي ، وإجراء التشخيص المتلازمي والمسبب للمرض ، وتحديد التكهن ، وأساليب العلاج. تشمل طرق التصوير العصبي التصوير المقطعي والتصوير بالرنين المغناطيسي. يتم إجراء التصوير بالرنين المغناطيسي للنوبات مع بداية جزئية في أي عمر ؛ في وجود أعراض عصبية بؤرية. أشكال مقاومة للعلاج الصرع؛ استئناف النوبات. وفقًا لمؤشرات الحالة الصحية لمرضى الصرع ، يتم إجراء الفحوصات المخبرية: الدم ، البول ، الكيمياء الحيوية (الشوارد ، الألبومين ، الغلوبولين المناعي ، الكالسيوم ، الترانساميناسات ، الفوسفاتيز القلوي ، هرمونات الغدة الدرقية ، الفوسفات ، المغنيسيوم ، البيليروبين ، اليوريا ، الجلوكوز ، الكرياتينين ، الأميليز ، الحديد ، السيرولوبلازمين ، اللاكتات ، البرولاكتين ، البورفيرينات) ، السيرولوجي. إذا لزم الأمر ، تتضمن خطة الفحص ما يلي: تصوير دوبلر بالموجات فوق الصوتية للأوعية العضدية الرأسية ، ومراقبة مخطط كهربية القلب ، وتحليل السائل الدماغي النخاعي.
علاج الصرع عند الاطفال:
المبدأ الأساسي لعلاج الصرع: أقصى فعالية علاجية مع الحد الأدنى من المظاهر الدوائية غير المرغوب فيها. يوصف العلاج المضاد للصرع بعد وجود نوبات متكررة ومع مجموعة من الأعراض المميزة ، وكذلك بعد البحث.
يمكن البدء في علاج الصرع بعد إجراء تشخيص دقيق. يبدأ العلاج باستخدام دواء واحد. مزايا العلاج الأحادي على المعالجة المتعددة هي:
- فعالية سريرية عالية (من الممكن إيقاف أو تقليل النوبات تمامًا في 70-80٪ من المرضى).
- القدرة على تقييم مدى ملاءمة دواء معين لعلاج مريض معين ، لاختيار الجرعة وطريقة الاستخدام الأكثر فعالية. يتجنب الطبيب وصف مركبات كيميائية لا تفيد المريض.
- احتمالية أقل ردود الفعل السلبيةأثناء العلاج. بالإضافة إلى ذلك ، من الواضح دائمًا ما هو الدواء المسؤول عن التأثير غير المرغوب فيه ، ويتم تسهيل إجراءات التخلص منه (تقليل الجرعة أو سحب هذا الدواء).
- عدم وجود عداء متبادل مع الاستخدام المتزامن للعديد من الأدوية المضادة للصرع.
من أجل العلاج المناسب المضاد للصرع ، يتم تحديد طبيعة النوبة لدى المريض ، مع مراعاة خصائص متلازمة الصرع (عمر المريض في البداية ، وتواتر النوبات ، ووجود أعراض عصبية ، والذكاء) ، وسمية الدواء والاحتمال آثار جانبية... يتم تحديد اختيار الدواء المضاد للصرع بشكل أساسي من خلال طبيعة النوبات وبدرجة أقل بشكل الصرع.
يبدأ العلاج بجرعة قياسية من متوسط العمر. لا يتم وصفه على الفور بالكامل ، ولكن بشكل تدريجي ، في حالة عدم وجود تأثير أو عدم كفاية التأثير ، يتحولون إلى استخدام جرعة العمر بأكملها (في 1-3 ٪ من المرضى ، يمكن القضاء على النوبات بجرعة أقل من الدواء. قياسي ، متوسط العمر). يتم اختيار جرعة الدواء بشكل فردي لكل مريض.
ميزة مهمة على الأدوية التقليدية هي التي تمتلكها الأقراص ذات الإطلاق البطيء للمادة الفعالة (مشتقات حمض الفالبرويك - ديباكينكرونو ، Convulexretard ؛ مشتقات كاربامازيبين - tegretolretard ، timonylretard). عند استخدامها ، يتم تقليل المخاطر آثار غير مرغوب فيهاويتم ضمان استقرار العمل العلاجي.
إذا تم الوصول إلى الحد الأقصى للجرعة المسموح بها من الدواء ، لكن الهجمات لا تتوقف في غضون شهر ، يتم إدخال دواء الخط الثاني ثم الثالث تدريجياً ، ويتم إلغاء الدواء السابق تدريجياً.
يتم استبدال الأدوية المضادة للصرع تدريجيًا خلال أسبوع إلى أسبوعين. ولفترة أطول. يجب إيلاء اهتمام خاص للباربيتورات والبنزوديازيبينات نظرًا لوجود متلازمة انسحاب واضحة.
إذا لم تتوقف النوبات ، مع العلاج الأحادي المتسلسل بأدوية مختلفة من مضادات الصرع ، فهذا يعني أن المريض لديه مقاومة للأدوية ، والتي تحدث غالبًا مع لاول مرة في وقت مبكرالصرع ، نوبات الصرع التسلسلية ، النوبات الجزئية المعقدة ، يعاني المريض من نوبات متكررة (أكثر من 4 في الشهر) أو عدة أنواع من النوبات ، وانخفاض الذكاء ، وخلل تكوين الدماغ.
يعد وجود مقاومة للأدوية مؤشرًا على المعالجة المتعددة (عادة لا تزيد عن دوائين). يجب التأكيد على أن الأدوية المضادة للصرع يتم دمجها مع ديناميكيات دوائية مختلفة ، ووفقًا لطيف عملها ، مع الأدوية التي تقلل إلى أقصى حد من تكرار النوبات أثناء العلاج الأحادي. عندما يتحقق التأثير العلاجي الجيد للعلاج الدوائي أدويةتم إلغاؤها مع مراعاة عدم وجود اضطرابات قصيرة المدى. في هذه الحالة ، فإن تطبيع مخطط كهربية الدماغ ليس حاسمًا.
بالنسبة للعديد من أشكال الصرع المصحوبة بأعراض (الصرع مع غياب الرمع العضلي ، والصرع العضلي العضلي ، ومتلازمة لينوكس غاستو ، والصرع الجزئي المصحوب بأعراض ، وما إلى ذلك) ، يجب أن تكون الفترة التي لا يمكن الوصول إليها 4 سنوات على الأقل.
في معظم أشكال الصرع مجهولة السبب (الحميدة) (رولانديك ، غياب الطفل ، غياب الأحداث ، إلخ) ، يمكن إلغاء العلاج المضاد للصرع بعد عامين من لحظة توقف النوبات.
قد يؤدي التوقف المبكر عن العلاج إلى الانتكاس الصرع... في كثير من الحالات ، يضطر المرضى إلى تناول الأدوية المضادة للصرع مدى الحياة. يجب أن يكون إلغاء العلاج تدريجيًا (من أجل تجنب تطور النوبات حتى حالة الصرع) في غضون 3-6 أشهر. تحت سيطرة EEG ، يتم تقليل جرعة الأدوية ببطء.
يتم تحقيق تأثير علاجي واضح في 80-85٪ من المرضى الصرع... تقوم الأدوية الحديثة المضادة للصرع إما بقمع النشاط المرضي للخلايا العصبية في بؤرة الصرع (على سبيل المثال ، ديفينين ، إيثوسكسيميد ، إلخ) ، أو تعطل انتشار الإثارة منه ، وإشراك الخلايا العصبية الأخرى ، وبالتالي تمنع النوبات (على سبيل المثال ، الفينوباربيتال ، إلخ.).
يكاد يكون من المستحيل إجراء ارتباط بين شكل الصرع (وبالتالي ، إلى حد ما ، وتوطين التركيز كمجموعة من الخلايا العصبية التي هي أول من تلد إفرازات صرع) وآلية العمل ، وهو موقع تطبيق أدوية محددة تمامًا لمضادات الصرع.
فالبروات الصوديوم وفالبروات الكالسيومتدار عن طريق الوريد وتؤخذ عن طريق الفم أثناء الوجبات. يتم تحويل الأدوية تحت تأثير البيئة الحمضية للمعدة إلى حمض الفالبرويك ، والذي يتم امتصاصه من الجهاز الهضمي. يتم وصف فالبروات طويلة المفعول (depakynchrono ، convulexretard) مرة واحدة في اليوم.
(+38 044) 206-20-00
![]()
إذا كنت قد أجريت أي بحث سابقًا ، تأكد من أخذ نتائجهم للتشاور مع طبيبك.إذا لم يتم إجراء البحث ، سنفعل كل ما هو ضروري في عيادتنا أو مع زملائنا في عيادات أخرى.
أنت؟ يجب أن تكون حريصًا جدًا بشأن صحتك العامة. لا يولي الناس اهتمامًا كافيًا أعراض الأمراضولا تدرك أن هذه الأمراض يمكن أن تكون مهددة للحياة. هناك العديد من الأمراض التي لا تظهر في أجسامنا في البداية ، ولكن في النهاية اتضح ، للأسف ، أن الوقت قد فات لعلاجها. كل مرض له علاماته الخاصة ، مظاهر خارجية مميزة - ما يسمى أعراض المرض... التعرف على الأعراض هو الخطوة الأولى في تشخيص الأمراض بشكل عام. للقيام بذلك ، ما عليك سوى القيام بذلك عدة مرات في السنة. يتم فحصه من قبل طبيب، ليس فقط للوقاية من مرض رهيب ، ولكن أيضًا للحفاظ على صحة العقل في الجسم والجسم ككل.
إذا كنت تريد طرح سؤال على الطبيب ، فاستخدم قسم الاستشارة عبر الإنترنت ، فربما تجد إجابات لأسئلتك هناك وتقرأها نصائح العناية الذاتية... إذا كنت مهتمًا بمراجعات العيادات والأطباء ، فحاول العثور على المعلومات التي تحتاجها في القسم. سجل أيضا على البوابة الطبية اليورومختبرليتم تحديثها باستمرار بآخر الأخبار والمعلومات على الموقع ، والتي سيتم إرسالها تلقائيًا إلى بريدك الإلكتروني.
أمراض أخرى من مجموعة أمراض الأطفال (طب الأطفال):
| Bacillus cereus عند الأطفال |
| عدوى الفيروس الغدي عند الأطفال |
| عسر الهضم |
| أهبة الحساسية عند الأطفال |
| التهاب الملتحمة التحسسي عند الأطفال |
| التهاب الأنف التحسسي عند الأطفال |
| الذبحة الصدرية عند الأطفال |
| تمدد الأوعية الدموية في الحاجز الأذيني |
| تمدد الأوعية الدموية عند الأطفال |
| فقر الدم عند الأطفال |
| عدم انتظام ضربات القلب عند الأطفال |
| ارتفاع ضغط الدم الشرياني عند الأطفال |
| داء الصَّفَر عند الأطفال |
| اختناق الأطفال حديثي الولادة |
| التهاب الجلد التأتبي عند الأطفال |
| التوحد عند الأطفال |
| داء الكلب عند الأطفال |
| التهاب الجفن عند الأطفال |
| إحصار القلب عند الأطفال |
| كيس جانبي للرقبة عند الأطفال |
| مرض (متلازمة) مارفان |
| مرض هيرشسبرونج عند الأطفال |
| داء لايم (القراد الذي ينتقل عن طريق القراد) عند الأطفال |
| مرض Legionnaires عند الأطفال |
| مرض منيير عند الأطفال |
| التسمم الغذائي عند الأطفال |
| الربو القصبي عند الأطفال |
| خلل التنسج القصبي الرئوي |
| داء البروسيلات عند الأطفال |
| حمى التيفود عند الأطفال |
| نزلات الربيع عند الأطفال |
| جدري الماء عند الأطفال |
| التهاب الملتحمة الفيروسي عند الأطفال |
| الصرع الصدغي عند الأطفال |
| داء الليشمانيات الحشوي عند الأطفال |
| عدوى فيروس نقص المناعة البشرية عند الأطفال |
| إصابة الولادة داخل الجمجمة |
| التهاب الأمعاء عند الطفل |
| عيوب القلب الخلقية (CHD) عند الأطفال |
| مرض نزفي حديثي الولادة |
| الحمى النزفية المصحوبة بالمتلازمة الكلوية (HFRS) عند الأطفال |
| التهاب الأوعية الدموية النزفية عند الأطفال |
| الهيموفيليا عند الأطفال |
| عدوى الهيموفيليك عند الأطفال |
| صعوبات التعلم المعممة عند الأطفال |
| اضطراب القلق العام عند الأطفال |
| اللغة الجغرافية عند الطفل |
| التهاب الكبد الوبائي جي عند الأطفال |
| التهاب الكبد أ عند الأطفال |
| التهاب الكبد B عند الأطفال |
| التهاب الكبد د عند الأطفال |
| التهاب الكبد E عند الأطفال |
| التهاب الكبد الوبائي سي عند الأطفال |
| الهربس عند الأطفال |
| الهربس عند الأطفال حديثي الولادة |
| متلازمة استسقاء الرأس عند الأطفال |
| فرط النشاط عند الأطفال |
| فرط الفيتامين عند الأطفال |
| فرط الاستثارة عند الأطفال |
| نقص فيتامين عند الأطفال |
| نقص الأكسجة الجنين |
| انخفاض ضغط الدم عند الأطفال |
| تضخم في الطفل |
| كثرة المنسجات عند الأطفال |
| الجلوكوما عند الأطفال |
| الصمم (الصمم والبكم) |
| السيلان السيلاني عند الأطفال |
| الأنفلونزا عند الأطفال |
| التهاب الغدد الصماء عند الأطفال |
| التهاب كيس الدمع عند الأطفال |
| الاكتئاب عند الأطفال |
| الزحار (داء الشيغيلات) عند الأطفال |
| دسباقتريوز عند الأطفال |
| اعتلال الكلية الناتج عن خلل التمثيل الغذائي عند الأطفال |
| الدفتيريا عند الأطفال |
| داء اللمفاويات الحميد عند الأطفال |
| فقر الدم الناجم عن نقص الحديد عند الطفل |
| الحمى الصفراء عند الأطفال |
| الصرع القذالي عند الأطفال |
| الحموضة المعوية (GERD) عند الأطفال |
| نقص المناعة عند الأطفال |
| القوباء عند الأطفال |
| الانغماد المعوي |
| عدد كريات الدم البيضاء المعدية عند الأطفال |
| تقوس الحاجز الأنفي عند الأطفال |
| الاعتلال العصبي الإقفاري عند الأطفال |
| داء العطائف عند الأطفال |
| التهاب القنوات عند الأطفال |
| داء المبيضات (القلاع) عند الأطفال |
| الناسور السباتي الكهفي عند الأطفال |
| التهاب القرنية عند الأطفال |
| كليبسيلا عند الأطفال |
| التيفوس الذي ينتقل عن طريق القراد عند الأطفال |
| التهاب الدماغ الذي تنتقل عن طريق القراد عند الأطفال |
| المطثيات عند الأطفال |
| تضيق الأبهر عند الأطفال |
| داء الليشمانيات الجلدي عند الأطفال |
| السعال الديكي عند الأطفال |
| عدوى كوكساكي و ECHO عند الأطفال |
| التهاب الملتحمة عند الأطفال |
| عدوى فيروس كورونا عند الأطفال |
| الحصبة عند الأطفال |
| كلوبهاند |
| تعظم الدروز الباكر |
| الشرى عند الأطفال |
| الحصبة الألمانية عند الأطفال |
| الخصية الخفية عند الأطفال |
| خناق الطفل |
| الالتهاب الرئوي الخانقي عند الأطفال |
| حمى القرم النزفية (CHF) عند الأطفال |
| حمى كيو عند الأطفال |
| التهاب التيه عند الأطفال |
| نقص اللاكتيز عند الأطفال |
| التهاب الحنجرة (الحاد) |
| ارتفاع ضغط الدم الرئوي عند الأطفال حديثي الولادة |
| اللوكيميا عند الأطفال |
| حساسية الدواء عند الأطفال |
| داء البريميات عند الأطفال |
| التهاب الدماغ الخمول عند الأطفال |
| داء لمفاوي في الأطفال |
| سرطان الغدد الليمفاوية عند الأطفال |
| داء الليستريات عند الأطفال |
| حمى الإيبولا عند الأطفال |
| الصرع الجبهي عند الأطفال |
| سوء الامتصاص عند الأطفال |
| الملاريا عند الأطفال |
| المريخ عند الأطفال |
| التهاب الخشاء عند الأطفال |
| التهاب السحايا عند الأطفال |
| مرض المكورات السحائية عند الأطفال |
| التهاب السحايا بالمكورات السحائية عند الأطفال |
| متلازمة التمثيل الغذائي عند الأطفال والمراهقين |
| الوهن العضلي الشديد عند الأطفال |
| الصداع النصفي عند الأطفال |
| داء المفطورات عند الأطفال |
| حثل عضلة القلب عند الأطفال |
| التهاب عضلة القلب عند الأطفال |
| الصرع الرمع العضلي المبكر في مرحلة الطفولة |
| تضيق تاجي |
| تحص بولي (تحص بولي) عند الأطفال |
| التليف الكيسي عند الأطفال |
| التهاب الأذن الخارجية عند الأطفال |
| اضطرابات النطق عند الأطفال |
| الأعصاب عند الأطفال |
| قصور الصمام التاجي |
| دوران الأمعاء غير المكتمل |
| فقدان السمع الحسي العصبي عند الأطفال |
| الورم العصبي الليفي عند الأطفال |
| مرض السكري الكاذب عند الأطفال |
| المتلازمة الكلوية عند الأطفال |
| الرعاف عند الأطفال |
| اضطراب الوسواس القهري عند الأطفال |
| التهاب الشعب الهوائية الانسدادي عند الأطفال |
| السمنة عند الأطفال |
متلازمات الصرع عند الأطفال: التشخيص والعلاج
موخين كونستانتين يوريفيتش
بتروخين أندريه سيرجيفيتش
الصرعهي واحدة من أكثر المشاكل إلحاحًا في طب أعصاب الأطفال. تبلغ نسبة الإصابة بالصرع لدى الأطفال 0.5 - 0.75٪ من الأطفال ، وتصل نسبة حدوث النوبات الحموية إلى 5٪. وتجدر الإشارة مع الأسف إلى أنه لا يزال هناك الكثير من اللبس في بلدنا في تحديد تشخيص الصرع ، مما يشوه الإحصائيات بشكل كبير. التشخيصات مثل "متلازمة الصرع" ، "المتلازمة المتشنجة" ، "الاستعداد المتشنج المتزايد" ، إلخ ، هي في الواقع صرع ويجب تنظيمها بشكل واضح وفقًا للتصنيف الدولي. الغرض من هذا المنشور هو تعريف الأطباء بتصنيف الأشكال الرئيسية للصرع عند الأطفال ومبادئ تشخيصها وعلاجها.
تعريف.الصرع هو مرض مزمن يصيب الدماغ ، ويتميز بهجمات متكررة غير مبررة من ضعف الوظائف الحركية أو الحسية أو اللاإرادية أو العقلية أو العقلية الناتجة عن الإفرازات العصبية المفرطة. يحتوي هذا التعريف على نقطتين مهمتين. أولاً ، لا يشمل الصرع النوبات الفردية ، بغض النظر عن مظاهرها السريرية. فقط النوبات المتكررة هي أساس تشخيص الصرع. ثانيًا ، يشمل الصرع نوبات عفوية غير مبررة (باستثناء الأشكال الانعكاسية). بحكم التعريف ، النوبات الحموية ، وكذلك النوبات التي تحدث في أمراض الدماغ الحادة (على سبيل المثال ، التهاب الدماغ ، ورم دموي تحت الجافية ، حاد الدورة الدموية الدماغيةالخ) ليست من الصرع.
تصنيف.تتنوع مظاهر الصرع بشكل كبير ، مما جعل من الصعب منذ بداية دراسة المرض إنشاء تصنيف موحد. تم اعتماد التصنيف الحديث لنوبات الصرع من قبل الرابطة الدولية لمكافحة الصرع في عام 1981 في كيوتو (اليابان). على عكس التصنيفات السابقة ، فإنه يأخذ في الاعتبار المعايير السريرية والفسيولوجية العصبية (EEG) لمعظم أنواع نوبات الصرع (الجدول 1). يقسم التصنيف جميع أنواع نوبات الصرع إلى جزئية (بؤرية ، بؤرية ، محلية ، مرتبطة بالتوطين) ، معممة وغير مصنفة. يتم تشخيص النوبات الجزئية عندما تكون هناك ، في بداية النوبة ، معايير سريرية وفسيولوجية كهربائية واضحة لإشراك بعض هياكل الدماغ. في حالة بدء الهجوم كهجوم جزئي ، ثم يتم تضمين كامل عضلات الجذع والأطراف وعلامات تورط نصفي الكرة في مخطط كهربية الدماغ ، فيجب تصنيفها على أنها بؤرية مع تعميم ثانوي.
وأوضح التصنيف مفهوم النوبات الجزئية البسيطة والمعقدة. - نوبات جزئية بسيطة - نوبات بدون إطفاء الوعي. يجب فهم النوبات الجزئية المعقدة على أنها نوبات مع الانغلاق التام للوعي. وفقًا للتصنيف الحديث ، فإن جميع النوبات التي تحدث مع ظاهرة تبدد الشخصية ، وحالات الحلم ، والاضطرابات المعرفية ، وما إلى ذلك ، ليست معقدة ، ولكنها جزئية بسيطة ، لأن وعي المريض أثناء هذه النوبات يتغير ، ولكن لا ينطفئ ، والذاكرة من النوبات المحفوظة. أيضًا ، ينص تصنيف 1981 على أن مريض واحد قد يكون لديه عدة مريض
أنواع مختلفة من النوبات. على سبيل المثال ، يمكن أن تتحول النوبة ، التي بدأت كنقطة جزئية بسيطة ، إلى نوبة جزئية معقدة ، ثم إلى نوبة ثانوية عامة. تمت إزالة مصطلح "النوبات متعددة الأشكال" من التصنيف ، والذي لا يحمل أي معلومات ولا يوصى باستخدامه. وبالتالي ، فإن تصنيف كيوتو في هذه المرحلة هو أكثر التنظيمات المنهجية اكتمالًا لنوبات الصرع.
مع تراكم الخبرة السريرية ، وإدخال طريقة مراقبة الفيديو EEG موضع التنفيذ ، وتطوير طرق التصوير العصبي ، وعلم الوراثة الجزيئية وغيرها من العلوم ، أصبح من الواضح أن هناك عددًا من أشكال الصرع الخاصة التي تتميز بها العيادة الخاصة (أنواع نموذجية من النوبات) ، الدورة التدريبية والتشخيص ... بعض هذه الأشكال معروفة منذ فترة طويلة ، مثل متلازمة ويست ومتلازمة لينوكس غاستو وصرع رولانديك. تم تحديد النوبات الأخرى - النوبات الوليدية العائلية الحميدة ، والصرع الرمعي العضلي الشديد في الطفولة ، وما إلى ذلك - فقط في السنوات الأخيرة. هذه الأشكال من الصرع ، أو حسب التصنيف الدولي، تتجلى متلازمات الصرع ، كقاعدة عامة ، ليس في أي نوع واحد من النوبات ، ولكن من خلال مزيجها. تُعرَّف متلازمات الصرع على أنها أشكال منفصلة ومستقلة من الصرع ، تتميز بعمر محدود لظهور النوبات ، ووجود نوع خاص من النوبات ، وتغيرات محددة في مخطط كهربية الدماغ (سمة من سمات هذه المتلازمة) ، وانتظام الدورة والتشخيص. على سبيل المثال ، يمكن أن يكون أحد أنواع النوبات - نوبات الغياب - جزءًا من بنية عدد من متلازمات الصرع: الصرع في الطفولة والمراهقة ، والصرع الرمعي العضلي ، والصرع مع غياب الرمع العضلي ، وغيرها ، وخصائص الدورة والتشخيص لكل هذه المتلازمات مختلفة.
تمثلت الخطوة الأساسية الجديدة في تطوير علم الصرع في إنشاء تصنيف حديث لـ "الصرع ومتلازمات الصرع والأمراض المرتبطة بالنوبات". تم تبني هذا التصنيف من قبل الرابطة الدولية لمكافحة الصرع في أكتوبر 1989 في نيودلهي وهو الآن مقبول بشكل عام من قبل أطباء الصرع في جميع أنحاء العالم (الجدول 2).
يعتمد تصنيف متلازمات الصرع على المبادئ التالية:
مبدأ التوطين:
أشكال الصرع المرتبطة بالتوطين (بؤرية ، محلية ، جزئية) ؛
أشكال معممة
النماذج التي لها ميزات جزئية ومعممة.
مبدأ المسببات:
مصحوب بأعراض،
مشفر ،
مجهول السبب.
سن بداية النوبات:
أشكال الأطفال حديثي الولادة ،
رضيع،
طفل،
شاب.
النوع الرئيسي من النوبات التي تحدد الصورة السريرية للمتلازمة:
الغياب
غيابات رمعية ،
تشنجات طفولية ، إلخ.
ميزات الدورة والتوقعات:
حميدة.
شديد (خبيث).
يقسم التصنيف جميع أشكال الصرع إلى أعراض ، مجهولة السبب ، ومشفرة. تعني الأشكال العرضية متلازمات الصرع ذات المسببات المعروفة والاضطرابات المورفولوجية التي تم التحقق منها (الأورام ، الندبات ، الدبق ، الخراجات ، خلل التكوّن ، إلخ). في الأشكال مجهولة السبب ، لا توجد أمراض يمكن أن تسبب الصرع ، والصرع هو مرض مستقل. حاليًا ، تم تحديد الحتمية الجينية لأشكال الصرع مجهولة السبب. يشير مصطلح "خفي" (كامن) إلى تلك المتلازمات ، التي يظل سببها كامنًا وغير واضح. لا تستوفي هذه المتلازمات معايير الأشكال مجهولة السبب ، ولكن لا يوجد دليل على طبيعتها العرضية. على سبيل المثال ، في حالة وجود مزيج من الصرع مع شلل نصفي أو قلة في الشخصية ، يتم افتراض الطبيعة العرضية للمرض ، ولكن التغييرات في الدماغ لا يتم تصورها في دراسات التصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي. هذه الحالة مصنفة على أنها مشفرة. من الواضح ، مع تحسين القدرات التقنية للتصوير العصبي (على سبيل المثال ، PET) ، سيتم نقل غالبية الأشكال المشفرة إلى فئة الأعراض.
أعراض.تم وصف علم الأحياء والعرض السريري لنوبات الصرع المختلفة بالتفصيل في العديد من كتيبات الصرع. في الوقت نفسه ، لم يتم إيلاء اهتمام كاف لتشخيص أشكال معينة من الصرع (متلازمات الصرع) في الأدبيات. دعونا نتحدث عن معايير التشخيص ومبادئ العلاج لمتلازمات الصرع الرئيسية في الطفولة والمراهقة.
الصرع غياب الطفولة
الغياب- نوع من النوبات غير المتشنجة المعممة ، تتميز بترددها العالي و مدة قصيرةالنوبات مع إطفاء الوعي ووجود نمط محدد على مخطط كهربية الدماغ - نشاط موجة الذروة المعمم بتردد 3 هرتز.
لوحظ ظهور الغياب لأول مرة في مرحلة الطفولة الصرع (DAE) في الفئة العمرية من 2 إلى 9 سنوات ، بمتوسط 5.3 سنوات. تبلغ ذروة العمر من 4-6 سنوات ، مع غلبة الفتيات حسب الجنس.
سريريًا ، تتميز حالات الغياب بإغلاق قصير مفاجئ (أو انخفاض كبير في مستوى الوعي) مع عدم وجود أو الحد الأدنى من الظواهر الحركية. الهالة ، مثل ارتباك ما بعد الهجوم ، ليست نموذجية. تتراوح مدة الغياب من 2-3 إلى 30 ثانية ، بمتوسط 5-15 ثانية. السمة المميزة لحالات الغياب هي ارتفاع تواترها ، حيث تصل إلى عشرات ومئات النوبات يوميًا.
من الضروري تقسيم الغياب إلى بسيط ومعقد. تتميز الغياب البسيط بوقف أي نشاط ، "تجميد" ، "تلاشي" للمرضى ، نظرات ثابتة "غائبة" ، تعبيرات وجهية مشوشة. الغياب البسيط في الصورة السريرية لـ DAE هي 20 ٪ فقط. بالنسبة إلى DAE ، تكون حالات الغياب المعقدة أكثر شيوعًا ، حيث تحدث مع الحد الأدنى من مكون المحرك. هناك الأنواع التالية من الغيابات المعقدة: مع مكونات رمعية عضلية ، منشط ، ونقي ، نباتي ، وكذلك مع الأوتوماتيكية والظواهر البؤرية. أكثر حالات الغياب التي يتم الإبلاغ عنها هي مكونات رمع عضلي ومنشط.
لوحظ الغياب مع مكون رمعي في 40 ٪ من مرضى DAE. يتجلى من خلال: رمع عضلي في الجفون. رمع عضلي حول الفم (تمدد الشفاه بانتظام مثل "السمكة الذهبية") ؛ رمع عضلي حول العين (ارتعاش إيقاعي لأجنحة الأنف). في عدد من المرضى ، أثناء النوبة ، هناك جفن واحد أو عدة ارتعاش قصير وضعيف في عضلات حزام الكتف و / أو الذراعين.
الغياب الذي يحتوي على عنصر منشط هو الأكثر شيوعًا في DAE ، حيث يحدث في 50 ٪ من المرضى. يتجلى من خلال انحراف الرأس ، وأحيانًا الجذع ، والظهر (غيابات رجعية النبض) ، واختطاف منشط لمقل العيون لأعلى أو للجانب. في بعض الأحيان أثناء الهجوم ، يكون هناك توتر طفيف (غير متماثل في كثير من الأحيان) لعضلات الأطراف العلوية.
الغياب مع مكون ووني ليس نموذجيًا لـ DAE ويتم ملاحظته فقط في حالات معزولة ، بشكل رئيسي في أشكال غير نمطية. يتجلى من خلال فقدان مفاجئ لتوتر العضلات في عضلات الذراعين (فقدان الأشياء) والرقبة (الإيماءة السلبية) والساقين (النوبات الوتونية - أستاتيكية). غالبًا ما يُشار إلى الغياب الأوتوني على أنه غيابات غير نمطية (تواتر معقدات ذروة الموجة أقل من 2.5 هرتز) داخل متلازمة لينوكس غاستو.
لوحظ وجود امتصاص مع مكون نباتي ، في المتوسط ، في 5 ٪ من مرضى DAE. يتجلى من خلال سلس البول في وقت النوبة ، توسع حدقة العين ، تغير لون جلد الوجه والرقبة مع ظهور طفح جلدي شروي على جلد هذه المناطق.
تم العثور على الغياب مع مكون بؤري في 15 ٪ من المرضى ويسود بشكل كبير في المرضى الذين يعانون من الغياب منشط. أثناء الهجوم ، يظهر توتر طفيف من جانب واحد في عضلات الذراع أو الوجه ، أحيانًا مع نفضات رمعية عرضية ؛ تحويل الرأس والعينين إلى الجانب. يجب أن نتذكر أن ظهور الظواهر البؤرية الواضحة أثناء النوبات ينذر بالخطر لوجود النوبات الجزئية في المرضى. لوحظت الأتمتة في هيكل الغياب في 35 ٪ من المرضى الذين يعانون من DAE. الأكثر شيوعًا هي الأوتوماتيكية للإيماءات ، والتلقائية البلعومية والكلامية.
لوحظ حالة الغياب في DAE بتكرار حوالي 10٪. تتجلى هذه الحالة من خلال زيادة حادة في تواتر الغياب ، متبوعًا واحدًا تلو الآخر بشكل مباشر أو بفاصل زمني قصير جدًا. لوحظت الأميميا وسيلان اللعاب والتخلف الحركي (الذهول). تتراوح مدة الحالة من عدة ساعات إلى عدة أيام.
يتم تشخيص النوبات التشنجية المعممة (GSP) في ثلث مرضى DAE. تمر عدة أشهر أو سنوات من لحظة ظهور الغيابات حتى انضمام مجموعة المساعدة الذاتية. في معظم الحالات ، تتم إضافة الـ SHBs بعد 1-3 سنوات من ظهور المرض (65٪ في مجموعة المرضى المصابين بـ SHB) ، وفي كثير من الأحيان أقل في فترة 4-13 سنة (35٪). تسود النوبات التشنجية المتشنجة المنشطة النادرة المعممة.
العوامل التي تؤدي إلى زيادة وتيرة الغياب تشمل ما يلي: الحرمان من النوم؛ تحفيز ضوئي. نشاط عقلي مكثف أو ، على العكس من ذلك ، حالة استرخاء وسلبية. فرط التنفس هو السبب الرئيسي للغياب. يؤدي إجراء فرط التنفس لمدة 3 دقائق في مرضى DAE غير المعالجين إلى حدوث غياب في حوالي 100 ٪ من الحالات ؛ وفي المرضى الذين يتلقون درهم إماراتي ، يعتبر أحد معايير فعالية العلاج الدوائي.
تواتر نشاط الصرع المكتشف في فترة النشبات مع DAE مرتفع ويصل إلى 75-85٪. النمط الأكثر شيوعًا لـ EEG هو رشقات من نشاط موجة الذروة المعمم. يختلف تواتر مجمعات ذروة الموجة من 2.5 إلى 4-5 في الثانية. (عادة 3 هرتز - الغياب النموذجي).
علاج او معاملة.يتم تحقيق مغفرة علاجية كاملة مع DAE في 70-80 ٪ من الحالات وانخفاض كبير في النوبات - في المرضى الآخرين. يجب أن يبدأ العلاج دائمًا بمستحضرات حمض الفالبرويك. متوسط الجرعات 30-50 مجم / كجم / يوم. في 3 خطوات. كما ثبت أن Suximide فعال للغاية في إيقاف الغياب. متوسط جرعة الدواء 15 مجم / كجم / يوم. في 2-3 جرعات. يتمثل أحد الجوانب السلبية الهامة للعلاج بالسوكسيميد في الغياب التام لتأثير الدواء على مجموعات المساعدة الذاتية. إذا كانت حالات الغياب مقاومة للعلاج الأحادي باستخدام فالبروات وسكسينيميد ، فيوصى بمزيج من فالبروات وسكسينيميد أو فالبروات ولاموتريجين (لاميكتال). متوسط جرعة يوميةلاميكتال عندما يقترن بالفالبروات هو 1-5 مجم / كجم / يوم. في خطوتين. استخدام كاربامازيبين (فينليبسين ، تيجريتول ، تيمونيل) هو بطلان قاطع في جميع أشكال الصرع الغيابي بسبب الاحتمال الكبير للنوبات المتكررة.
صرع غياب الأحداث
صرع غياب الأحداث (JAE) هو نوع من الصرع المعمم مجهول السبب ، يتميز بالنوع الرئيسي من النوبات - الغياب ، الظهور لأول مرة في سن البلوغ مع احتمال كبير لارتباط SHG وتغيرات EEG المميزة في شكل نشاط موجة الذروة المعمم بتردد 3 هرتز أو أكثر.
يتراوح ظهور الغياب لأول مرة في JAE من 9 إلى 21 عامًا ، بمتوسط 12.5 عامًا. تبدأ الغياب في الغالبية العظمى من المرضى (75٪) في فترة زمنية قصيرة نسبيًا - 9-13 سنة. من السمات المهمة لـ JAZ الظهور المتكرر للمرض مع SHB - 40 ٪ من الحالات.
يتجلى الغياب في مرضى التهاب المفاصل الروماتويدي (JAE) من خلال انقطاع قصير للوعي مع الازدحام ونقص الدم. غلبة الغياب البسيط ، أي النوبات التي لا تحتوي على أي مكون حركي ، هي سمة مميزة. مدة الهجمات من 2 إلى 30 ثانية ، بمتوسط 5-7 ثواني. في الوقت نفسه ، يعاني نصف المرضى من فترات غياب قصيرة جدًا ، لا تتجاوز 3 ثوانٍ. السمة المميزة لـ JAE هي أيضًا تواتر منخفض نسبيًا للنوبات مقارنةً بـ DAE. في معظم المرضى ، يسود الغياب الفردي خلال النهار أو هجوم واحد في 2-3 أيام.
لوحظت النوبات التشنجية المعممة في غالبية المرضى -75٪. في مجموعة المرضى الذين يعانون من SHG ، غالبًا ما لا يظهر المرض بسبب الغياب ، ولكن من النوبات التوترية الارتجاجية. تتميز مجموعات المساعدة الذاتية بنوبات قصيرة غير متكررة من التوتر الرمعي ، وعادة ما تحدث عند الاستيقاظ أو النوم.
على عكس DAE ، فإن فرط التنفس يسبب الغياب في ما لا يزيد عن 10٪ من مرضى التهاب المفاصل الروماتويدي. مجموعات المساعدة الذاتية في 20٪ من المرضى ناتجة عن الحرمان من النوم.
في حالة فحص ZZH في فترة النشبات ، لوحظت نتائج قريبة من القاعدة في 25 ٪ من المرضى. نمط EEG الرئيسي هو نشاط موجة الذروة المعمم بتردد 3 هرتز أو أكثر (4-5 في الثانية) ، والذي يكون في الغالب متماثلًا ومتزامنًا ثنائيًا.
علاج او معاملة.فعالية العلاج مع JAE أقل بكثير من DAE. يتم تحقيق مغفرة علاجية في المتوسط في 60 ٪ من المرضى ، وانخفاض كبير في النوبات - 35 ٪ ، بلا تأثير - 5 ٪. يبدأ العلاج بالعلاج الأحادي بحمض الفالبرويك. متوسط الجرعة 30-50 مجم / كجم / يوم. نظرًا للاحتمالية العالية للغاية لانضمام SHG إلى JAE ، لا يظهر بدء العلاج باستخدام السكسينيميدات ، وكذلك استخدامها كعلاج أحادي. في حالة عدم وجود تأثير كبير من العلاج الأحادي مع فالبروات بجرعات عالية بما فيه الكفاية ، يتم استخدام مزيج من الفالبروات مع السكسينيميدات أو اللاميكتال. متوسط جرعات السوكسيميد 20 مغ / كغ / يوم ؛ لاميكتالا - 1-5 مجم / كجم / يوم.
الصرع مع نوبات معممة منعزلة
يُعرَّف الصرع مع عزل SHB بأنه متلازمة الصرع المعمم مجهول السبب ، والذي يتجلى في النوع الوحيد من النوبات - النوبات التوترية الارتجاجية المعممة الأولية في غياب الهالة والتركيز الواضح على مخطط كهربية الدماغ.
يُلاحظ ظهور المرض في نطاق عمري واسع جدًا: من 1 إلى 30 عامًا بحد أقصى في سن البلوغ (المتوسط -13.5 عامًا).
سريريًا ، تتجلى مجموعات المساعدة الذاتية من خلال توقف مفاجئ (بدون هالة) عن الوعي مع سقوط المرضى ، والتشنجات ، وفتح مقل العيون ، والتلاميذ المتوسعة. أولاً ، هناك مرحلة منشط قصيرة ، والتي تتحول إلى مرحلة رمعية أطول ، تليها مرحلة صاعقة بعد الهجوم. تتراوح مدة مجموعة المساعدة الذاتية من 30 ثانية إلى 10 دقائق (في المتوسط ، 3 دقائق). تواتر الهجمات منخفض - من مرة واحدة في السنة إلى مرة واحدة في الشهر ، دون ميل نحو التسلسل ودورة الحالة. وتتميز معظم الهجمات بحصرها في فترة الاستيقاظ ، وفي كثير من الأحيان ، النوم. العامل الأكثر أهمية هو الحرمان من النوم والاستيقاظ العنيف المفاجئ. من الممكن حدوث هجمات أكثر تكرارا في فترة ما حول الدورة الشهرية.
دراسة تخطيط كهربية الدماغ في فترة النشبات في نصف المرضى (!) قد تكون ضمن المعدل الطبيعي. نشاط موجة الذروة المعمم بتردد 3 هرتز وأعلى هو سمة مميزة ، غالبًا مع عدم تناسق في السعة أو غلبة ثنائية الجبه. يمكن تحديد أنماط إقليمية مختلفة.
علاج او معاملة. يتم تحقيق مغفرة في 75-80٪ من المرضى. الأدوية الأساسية هي كاربامازيبين وفالبروات. في غياب نشاط ذروة الموجة المعمم على مخطط كهربية الدماغ ، يبدأ العلاج بكاربامازيبين ، وهو أكثر فعالية من فالبروات. عند الانضمام إلى النوبات التشنجية المعممة للغياب أو نوبات الرمع العضلي ، أو عندما يظهر نشاط موجة الذروة المعمم على مخطط كهربية الدماغ ، فإن الدواء الأساسي هو الفالبروات فقط. متوسط جرعة الكاربامازيبين هو 15-25 مجم / كجم / يوم. في 3 خطوات ؛ فالبروات 20-50 مجم / كجم / يوم. في 3 خطوات. تشمل الأدوية الاحتياطية الباربيتورات (الفينوباربيتال 1.5-3.0 مجم / كجم / يوم في جرعتين ؛ هيكساميدين ، بنزونال) ، هيدانتوين (ديفينين 4-8 مجم / كجم / يوم في جرعتين). في حالات نادرة المقاومة ، يمكن الجمع بين: كاربامازيبين + فالبروات ؛ كاربامازيبين + لاموتريجين ، كاربامازيبين + باربيتورات ؛ فالبروات + الباربيتورات. في حالة عدم كفاية العلاج ، من الممكن أن يتم ضم حالات الغياب أو النوبات الرمعية مع التحول إلى صرع رمعي عضلي الأحداث إلى SHG.
الصرع رمعي الأحداث
الصرع الرمعي العضلي (JME) هو أحد أشكال الصرع المعمم مجهول السبب ، ويتميز ببداية مرحلة المراهقة مع ظهور نوبات رمع عضلي ثنائية ضخمة ، خاصة في اليدين ، بعد إيقاظ المرضى. JME هي واحدة من أولى أشكال الصرع مع عيب وراثي معروف. يُفترض نموذج الوراثة ثنائي الموضع (السائد المتنحي) ، مع وجود الجين السائد موضعيًا على الذراع القصيرة للكروموسوم 6.
يتراوح ظهور YME لأول مرة من 7 إلى 21 عامًا بحد أقصى في النطاق العمري من 11 إلى 15 عامًا. يمكن أن يبدأ المرض في سن مبكرة مع الغياب أو SHG ، متبوعًا بإضافة نوبات الرمع العضلي في سن البلوغ. تتميز نوبات الرمع العضلي بالنفضات السريعة الخاطفة لمجموعات العضلات المختلفة. غالبًا ما تكون ثنائية أو متناظرة أو مفردة أو متعددة ، متفاوتة السعة. تتمركز بشكل رئيسي في حزام الكتف والذراعين ، وخاصة في مجموعات العضلات الباسطة. أثناء النوبات ، يسقط المرضى أشياء من أيديهم أو يرمونها بعيدًا إلى الجانب. في 40٪ من المرضى ، تصيب نوبات الرمع العضلي أيضًا عضلات الساقين ، بينما يشعر المريض بضربة مفاجئة تحت الركبتين ويقرفص قليلاً أو يسقط (نوبات رمع عضلي عضلي) ؛ ثم يستيقظ على الفور. عادة ما يتم الحفاظ على الوعي أثناء النوبات. تحدث نوبات الرمع العضلي أو تصبح أكثر تكرارا في الصباح بعد استيقاظ المريض. في 90 ٪ من الحالات ، يتم دمجها مع الاستيقاظ SHG وفي 40 ٪ مع الغياب. الأسباب الرئيسية للنوبات هي الحرمان من النوم والاستيقاظ العنيف المفاجئ. ما يقرب من ثلث المرضى الذين يعانون من JME (معظمهم من الإناث) يظهرون حساسية للضوء.
تم الكشف عن نشاط الصرع على مخطط كهربية الدماغ في 85٪ من المرضى في فترة النشبات. النشاط الأكثر شيوعًا للموجة السريعة المعممة (من 4 هرتز وأعلى) على شكل رشقات نارية قصيرة. من الممكن أيضًا ظهور نشاط موجة الذروة بمقدار 3 هرتز.
علاج او معاملة.إلى جانب العلاج الدوائي ، من الضروري الالتزام الصارم بالامتثال لنظام النوم واليقظة ؛ تجنب الحرمان من النوم وعوامل التحفيز الضوئي في الحياة اليومية. الأدوية الأساسية هي مشتقات حصرية لحمض الفالبرويك. متوسط الجرعة اليومية هو 40-60 مجم / كجم في حالة عدم الفعالية الكافية ، يتم وصف العلاج المتعدد: فالبروات + سوكسيليب (للغياب المقاوم) ؛ فالبروات + فينوباربيتال أو هيكساميدين (لمركبات SHG المقاومة) ؛ فالبروات + لاموتريجين أو كلونازيبام (مع نوبات رمعية مقاومة وحساسية شديدة للضوء).
يتم تحقيق مغفرة دوائية كاملة في 75٪ من المرضى ، وفي معظم الحالات باستخدام العلاج الأحادي باستخدام فالبروات. ومع ذلك ، في وقت لاحق ، عندما يتم إلغاء درهم إماراتي ، لوحظ حدوث انتكاسات في نصف المرضى. مع هذا النوع من الصرع ، يوصى بإلغاء جهاز AED بعد 4 سنوات على الأقل من بداية الهدوء.
الصرع الجزئي الحميد للأطفال مع قمم زمنية مركزية (صرع رولاند).
صرع رولانديك (RE) هو صرع جزئي مجهول السبب في الطفولة ، يتميز في الغالب بنوبات قصيرة في الحركة نصف الوجهية في الليل ، وغالبًا ما تكون مصحوبة بهالة مسبقة من الحسية الجسدية وتغيرات نموذجية في مخطط كهربية الدماغ.
يختلف ظهور RH في النطاق العمري من 2 إلى 14 عامًا. في 85٪ من الحالات ، تبدأ النوبات بين 4-10 سنوات بحد أقصى 9 سنوات.
هناك نوبات جزئية بسيطة (حركية ، حسية ، ذاتية) ، جزئية معقدة (حركية) وثانوية معممة. الأكثر شيوعًا هي النوبات الحركية الجزئية البسيطة و / أو النوبات الحسية. بداية نوبة مع هالة حسية جسدية مميزة: إحساس بالوخز ، وخدر على جانب واحد في منطقة البلعوم واللسان واللثة. ثم تظهر الظواهر الحركية: تشنجات منشط أحادي الجانب أو ارتجاجي أو منشط ارتجاجي لعضلات الوجه والشفتين واللسان والبلعوم والحنجرة. نوبات بلعومية-فموية ، غالبًا ما تترافق مع أنارثريا وفرط اللعاب. في الوقت نفسه ، في الحلم ، يصدر المرضى أصواتًا غريبة في الحلق مثل "الغرغرة" ، "الشخير" ، "الغرغرة". في 20٪ من المرضى ، يمكن أن تنتشر النوبات من عضلات الوجه إلى الذراع المتجانسة الوحشية (نوبات عضدية وجهية) وفي حوالي 8٪ من الحالات تصيب الساق. مع تقدم المرض ، يمكن أن تتغير النوبات من جانبها. لوحظت النوبات الثانوية المعممة في 20-25 ٪ من المرضى الذين يعانون من EC. مدة النوبات في RE قصيرة: من بضع ثوان إلى 2-3 دقائق. عادة ما يكون التردد منخفضًا - في المتوسط 2-4 مرات في السنة. في الأشهر الأولى بعد ظهور المرض ، قد تكون النوبات أكثر تواترًا ، ولكنها تحدث بمرور الوقت بشكل أقل ، حتى بدون علاج. ترتبط نوبات ER مرتبطة "بشكل صارم" بإيقاع النوم والاستيقاظ. الأكثر شيوعًا هي النوبات الليلية ، والتي تحدث بشكل رئيسي عند النوم والاستيقاظ. فقط في 15-20 ٪ من المرضى ، لوحظت النوبات أثناء النوم وفي حالة اليقظة.
على مخطط كهربية الدماغ في فترة ما بين النشبات ، تم العثور على مجمعات ذروة الموجة "Rolandic" المميزة بتردد عالٍ ، بينما يتم الحفاظ على النشاط الرئيسي بالضرورة. هذه المجمعات عبارة عن قمم بطيئة ثنائية الطور عالية السعة أو موجات حادة (150-300 μV) ، تتبعها غالبًا موجات بطيئة ، بمدة إجمالية تبلغ حوالي 30 مللي ثانية. تشبه هذه المجمعات موجات ORS ECG. عادة ما تكون مجمعات Rolandic موضعية في المناطق الوسطى والزمانية ؛ يمكن ملاحظتها بشكل جانبي (عادة في مقابل نوبات نصف الوجه) وثنائية بشكل مستقل. عدم استقرار أنماط تخطيط كهربية الدماغ أمر نموذجي ، وتنوعها من سجل إلى آخر.
علاج او معاملة.الدواء الأساسي هو فالبروات. متوسط الجرعة 20-40 مجم / كجم / يوم. في 3 خطوات. إذا لم يكن فعالًا ، فانتقل إلى الكاربامازيبين -10-20 مجم / كجم / يوم. في 2-3 جرعات. غير مسموح بالمعالجة المتعددة!
يتم تحقيق مغفرة علاجية كاملة في حوالي 100٪ من الحالات. بعد سن 14 عامًا ، تختفي النوبات (بالعلاج أو تلقائيًا) في 93 ٪ من المرضى ، وبعد 16 عامًا - في 98 ٪. بالنظر إلى التشخيص المناسب تمامًا ، يقترح بعض المؤلفين عدم وصف العلاج لتشخيص راسخ لـ RE. وجهة النظر هذه قابلة للنقاش.
الصرع الجزئي مجهول السبب مع النوبات القذالية
الصرع الجزئي مجهول السبب مع النوبات القذالية (الصرع القذالي الحميد (EEC)) هو شكل من أشكال صرع الطفولة المرتبط بالتوطين مجهول السبب ، يتميز بنوبات جزئية بسيطة مع اضطرابات بصرية ووجود نشاط موجي محدد في مخطط كهربية الدماغ القذالي.
يبدأ المرض في سن 2-12 سنة مع ظهور ذروتين - حوالي 3 و 9 سنوات. النوبات الحسية الجزئية البسيطة المصحوبة باضطرابات بصرية نموذجية. تعتبر الهلوسة البصرية البسيطة ، والصور الضوئية ، والأوهام البصرية (الماكرو ، الميكروبسيا) من الخصائص المميزة. من الممكن ظهور ترقق عابر وشق نصفي رباعي متماثل اللفظ. أثناء الهجوم ، غالبًا ما يتم ملاحظة مكون متعدد الاستخدامات مع انعطاف عنيف للعينين والرأس. مع التركيز في الفص القذالي ، غالبًا ما يُلاحظ تشعيع الإثارة الأمامية (إلى الفص الصدغي والجبهي) مع ظهور الهلوسة الهيكلية المعقدة ؛ إطفاء الوعي وظهور نوبات تشنجية ثانوية معممة. نوبات النوم شائعة ، خاصة عندما يستيقظ المرضى. غالبًا ما تكون النوبات مصحوبة بأعراض الصداع النصفي: الصداع والقيء. الهجمات الأولى عند الأطفال الصغار هي الأكثر شدة واستمرارية (تصل إلى عدة ساعات أو حتى أيام).
يحدد مخطط كهربية الدماغ ظهور نشاط موجة الذروة عالية السعة في أحد الخيوط القذالية أو بشكل حيوي. تشبه مورفولوجيا الأنماط تلك الخاصة بالصرع Rolandic. يعد اختفاء النشاط اللاإرادي سمة مميزة عند تسجيل EZG بعيون مفتوحة.
علاج او معاملة.الأدوية المختارة هي مشتقات كاربامازيبين. متوسط الجرعة اليومية حوالي 20 مجم / كجم. إذا كان غير فعال ، يتم استخدام فالبروات - 30-50 مجم / كجم / يوم. احتياطي عقار الفينيتوين - 3-7 ملغم / كغم / يوم. يتم العلاج فقط مع العلاج الأحادي. يجب التفريق بين الحالات المقاومة والصرع القذالي المصحوب بأعراض. لوحظ هدوء علاجي كامل في 95٪ من الحالات. في الوقت نفسه ، يصعب إيقاف النوبات وتكون جرعات AED أعلى منها في صرع رولان.
متلازمة الغرب
متلازمة الغرب (SV) هي شكل مقاوم من الصرع المعمم في مرحلة الطفولة المبكرة ، وتتميز بنوبات في شكل تشنجات طفولية وتأخر في النمو الحركي النفسي وتغيرات محددة في ZZH (نقص ضربات القلب). ذروة العمر هي 4-7 أشهر. تخصيص الأعراض (تشوهات الدماغ ، التصلب الحدبي ، اعتلال الدماغ في الفترة المحيطة بالولادة ، قواميس المرادفات ، إلخ) والأشكال المشفرة. في شكل الأعراض ، عادة ما يعاني النمو الحركي النفسي للأطفال منذ الولادة ، في شكل مشفر - من اللحظة التي تبدأ فيها النوبات.
تتجلى التشنجات الطفولية من خلال التقلص المفاجئ لعضلات الرقبة والجذع والأطراف ، والتي تكون عادةً ثنائية ومتماثلة. الأكثر شيوعًا هي التشنجات المثنية ("هجمات السلام") مع ثني الرقبة والجذع والذراعين ؛ الثني والتقريب ورفع الساقين. الهجمات قصيرة ومجمعة في سلسلة ؛ في كثير من الأحيان على الفور بعد إيقاظ المرضى.
تكشف الحالة العصبية عن تأخير كبير في النمو العقلي والحركي ، وغالبًا ما تكون أعراض رباعي الهرمية.
على مخطط كهربية الدماغ (EEG) ، يتم التأكد من عدم انتظام ضربات القلب - موجات بطيئة غير منتظمة غير منتظمة وسوء التزامن مع تصريفات طفرات.
علاج او معاملةيبدأ بالفالبروات أو فيجاباترين (سابريل) أو ACTH. في الحالات المشفرة من SV ، يتم استخدام ACTH (أو مستودع Synakten بجرعة 0.1 مجم / كجم / يوم. أو بريدنيزولون - 2-5 مجم / كجم / يوم. مع SV-valproate المصحوب بأعراض (50-100 مجم / كجم / يوم وما فوق) كعلاج وحيد أو بالاشتراك مع ACTH. في السنوات الأخيرة ، وفقًا للعديد من المؤلفين ، يوصى باستخدام vigabatrin بجرعة 100 مجم / كجم / يوم. Vigabatrin هو الدواء المفضل في علاج SV المرتبط بالتصلب الحدبي. في حالة عدم وجود تأثير العلاج الأحادي ، يتم دمج الصرع الأساسي مع لاموتريجين ، كاربامازيبين ، أو البنزوديازيبينات.
يصعب تشخيص المرض ، سواء من حيث النوبات أو التطور الحركي. معظم الأطفال معاقون وغير قادرين على العيش بشكل مستقل. بمرور الوقت ، يتحول SV إلى SLH (ثلث الحالات) أو صرع متعدد البؤر.
متلازمة لينوكس غاستو
متلازمة لينوكس غاستو (SLH) هي اعتلال دماغي صرع في مرحلة الطفولة يتميز بنوبات تعدد الأشكال ، والضعف الإدراكي ، وتغيرات محددة في مخطط كهربية الدماغ ، ومقاومة العلاج. يبلغ معدل حدوث SLH حوالي 5٪ بين جميع أشكال الصرع لدى الأطفال والمراهقين. في كثير من الأحيان يكون الأولاد مرضى.
يبدأ المرض بشكل رئيسي في سن 2-8 سنوات (في كثير من الأحيان 4-6 سنوات). إذا تطور SLH أثناء التحول من متلازمة الغرب ، فهناك خياران ممكنان:
1. تتحول التشنجات الطفولية إلى نوبات صرع منشط في حالة عدم وجود فترة كامنة وتتحول بسلاسة إلى SLH.
2. اختفاء التشنجات الطفولية. تحسن تطور الطفل النفسي إلى حد ما ؛ يتم تطبيع صورة مخطط كهربية الدماغ تدريجياً. ثم تأتي فترة الكمون ، والتي تختلف في المدة باختلاف المرضى ؛ هناك نوبات من السقوط المفاجئ والغياب غير النمطي ونشاط موجة الذروة البطيئة المنتشرة على زيادات ZZH.
ثالوث النوبات هو سمة من سمات SLH: نوبات السقوط (atonic- و myoclonic-astatic) ؛ نوبات التوتر والغياب غير النمطي. تحدث هجمات السقوط المفاجئ الأكثر شيوعًا بسبب نوبات النوبات التوترية أو الرمعية العضلية أو النوبات الوتونية (الرمع العضلي السلبي). يمكن حفظ الوعي أو إيقاف تشغيله لفترة قصيرة. بعد السقوط ، لا تلاحظ أي نوبات ويقف الطفل على الفور. نوبات السقوط المتكررة تؤدي إلى صدمة شديدة وإعاقة للمرضى.
النوبات التوترية هي نوبات محورية أو قريبة أو كلية ؛ متناظرة أو جانبية بشكل واضح. تشمل الهجمات الانثناء المفاجئ للرقبة والجذع ، ورفع الذراعين في حالة شبه انثناء أو تمديد ، وتمديد الساقين ، وتقلص عضلات الوجه ، والحركات الدورانية لمقل العيون ، وانقطاع النفس ، واحمرار الوجه. يمكن أن تحدث أثناء النهار ، وخاصة في كثير من الأحيان ، في الليل.
الغياب اللانمطي شائع أيضًا مع SLH. مظاهرها متنوعة. ضعف الوعي غير مكتمل. قد تستمر درجة معينة من النشاط الحركي والكلامي. نقص الدم ، لوحظ إفراز اللعاب. رمع الجفون والفم. ظواهر ونونية (سقوط الرأس على الصدر والفم مفتوح). عادة ما يصاحب الغياب اللانمطي انخفاض في توتر العضلات ، مما يسبب نوعًا من "الترهل" في الجسم ، بدءًا من عضلات الوجه والرقبة.
في الحالة العصبية ، هناك مظاهر القصور الهرمي واضطرابات التنسيق. يعد انخفاض الذكاء سمة مميزة ، ومع ذلك ، لا يصل إلى درجة شديدة. يتم التحقق من العجز الفكري في سن مبكرة ، قبل المرض (أشكال أعراض) أو يتطور مباشرة بعد ظهور النوبات (أشكال مجفرة).
كشفت دراسة EEG في نسبة كبيرة من الحالات عن انتشار غير منتظم ، غالبًا مع عدم تناسق في السعة ، ونشاط بطيء لموجة الذروة بتردد 1.5-2.5 هرتز أثناء اليقظة وإفرازات إيقاعية سريعة بتردد حوالي 10 هرتز أثناء النوم.
أثناء التصوير العصبي ، يمكن أن تحدث تشوهات هيكلية مختلفة في القشرة الدماغية ، بما في ذلك التشوهات: نقص تنسج الجسم الثفني ، ونقص تضخم الدماغ ، وخلل التنسج القشري ، إلخ.
في العلاجيجب تجنب SLH بالأدوية التي تثبط الوظائف المعرفية (الباربيتورات). الأدوية الأكثر استخدامًا لـ SLH هي فالبروات ولاموتريجين وكاربامازيبين والبنزوديازيبينات. يبدأ العلاج بمشتقات حمض الفالبرويك ، ويزيدها تدريجياً إلى الحد الأقصى للجرعة المسموح بها (70-100 مجم / كجم / يوم وما فوق). يعتبر الكاربامازيبين فعالاً في نوبات التشنج - 15-30 مجم / كجم / يوم ، ولكن يمكن أن يزيد من حالات الغياب ونوبات الرمع العضلي. يستجيب عدد من المرضى لزيادة جرعة الكاربامازيبين مع زيادة متناقضة في وتيرة النوبات. البنزوديازيبينات لها تأثير على جميع أنواع النوبات ، ولكن التأثير مؤقت. في مجموعة البنزوديازيبين ، يتم استخدام كلونازيبام وكلوبازام (فريزيوم) ونترازيبام (راديدورم). قد يكون Suxilep فعالًا في حالات الغياب غير النمطية (ولكن ليس كعلاج وحيد). لقد أظهرنا الكفاءة العالية لتوليفة فالبروات مع لاميكتال (1-5 مجم / كجم / يوم وما فوق) (الجدول 5). هذا العلاج هو الأمثل من حيث الفعالية والتسامح (فهو لا يثبط الوظائف المعرفية). في الولايات المتحدة ، يتم استخدام مزيج فالبروات مع فلبامات (تالوكسا) على نطاق واسع.
إن تشخيص SLH صعب. يتحقق التحكم المستقر في النوبات فقط في 5-15٪ من المرضى. إن غلبة نوبات الرمع العضلي وغياب التغيرات الهيكلية الإجمالية في الدماغ مواتية من الناحية الإنذارية ؛ العوامل السلبية هي هيمنة نوبات التوتر والعجز الفكري الجسيم.
الصرع الجزئي المصحوب بأعراض
في أشكال الصرع الجزئية المصحوبة بأعراض ، يتم الكشف عن التغيرات الهيكلية في القشرة الدماغية. تتنوع الأسباب التي تحدد تطورها ويمكن تمثيلها بمجموعتين رئيسيتين: عوامل الفترة المحيطة بالولادة وما بعد الولادة. يتم تشخيص تاريخ من اعتلال الدماغ في الفترة المحيطة بالولادة في 35٪ من المرضى. من بين عوامل ما بعد الولادة ، يجب ملاحظة العدوى العصبية والصدمات القحفية الدماغية وأورام القشرة الدماغية.
يختلف ظهور النوبات في الصرع الجزئي المصحوب بأعراض على مدى عمر كبير ، بحد أقصى في سن ما قبل المدرسة. تتميز هذه الحالات بوجود تغيرات في الحالة العصبية ، وغالبًا ما تترافق مع انخفاض في الذكاء ؛ ظهور الأنماط الإقليمية على مخطط كهربية الدماغ ، ومقاومة النوبات للدرهم الإماراتي. هناك أشكال جزئية من الصرع مصحوبة بأعراض: الصدغي والجبهي والجداري والقذالي. أول حالتين هما الأكثر شيوعًا ويمثلان ما يصل إلى 80٪ من جميع الحالات.
صرع الفص الصدغي المصحوب بأعراض
المظاهر السريرية لـ VE متنوعة للغاية. في بعض الحالات ، تسبق نوبات الحمى غير النمطية تطور المرض. يتجلى VE من خلال نوبات بسيطة ، جزئية معقدة ، ثانوية معممة أو مزيج منها. السمة المميزة بشكل خاص هي وجود نوبات جزئية معقدة ، تترافق مع اضطراب في الوعي ، بالاقتران مع نشاط حركي سليم ولكن آلي. يمكن أن تكون الأوتوماتيكية في النوبات الجزئية المعقدة أحادية الجانب ، وتنشأ على الجانب المقابل للتركيز ، وغالبًا ما يتم دمجها مع وضع اليد المضطرب على الجانب المقابل. ينقسم EE إلى صرع اللوزة-الحصين (القشرة القديمة) والصرع الجانبي (القشرة المخية الحديثة).
يتميز صرع الفص الصدغي باللوزة والحصين ببدء نوبات مع اضطراب معزول في الوعي. هناك تجمد للمرضى بوجه يشبه القناع ، وعينان مفتوحتان على مصراعي "مندهشين" ونظرات ثابتة عند نقطة واحدة. في هذه الحالة ، يمكن التأكد من العديد من الظواهر الخضرية: الوجه الشاحب ، اتساع حدقة العين ، التعرق ، عدم انتظام دقات القلب. هناك 3 أنواع من SPP مع اضطراب معزول في الوعي:
إطفاء الوعي بالتجميد والانقطاع المفاجئ للنشاط الحركي والعقلي ؛
إطفاء الوعي دون مقاطعة النشاط الحركي ؛
إطفاء الوعي بسقوط بطيء ("يعرج") بدون تشنجات ("إغماء زمني").
النوبات الحشوية الخضرية هي أيضًا خصائص مميزة. تتجلى النوبات من خلال الإحساس بعدم الراحة في البطن ، وألم في السرة أو المنطقة الشرسوفية ، وقرقرة في البطن ، وحث على التبرز ، وتصريف الغاز (نوبات شرسوفي). ربما ظهور "إحساس صرع صاعد" ، يصفه المرضى بألم ، حرقة في المعدة ، غثيان ، يخرج من البطن ويصعد إلى الحلق ، مع إحساس بانقباض ، ضغط على الرقبة ، تورم في الحلق ، غالبًا مع تلاشي فقدان الوعي والتشنجات. عندما يشارك مجمع اللوزة في العملية ، تحدث نوبات الخوف أو الذعر أو الغضب ؛ تهيج الخطاف يسبب الهلوسة الشمية. من الممكن حدوث نوبات مع ضعف في الوظائف العقلية (حالات الحلم ، مرئي بالفعل أو لم يسبق له مثيل ، وما إلى ذلك).
يتجلى EE الجانبي من خلال النوبات مع ضعف السمع والرؤية والكلام. تتميز بظهور الهلوسة البصرية ذات الألوان الزاهية (على عكس الصرع القذالي) ، وكذلك الهلوسة السمعية المعقدة. حوالي ثلث النساء المصابات بـ EE أبلغن عن نوبات أكثر تكرارا خلال فترة ما حول الدورة الشهرية.
غالبًا ما يكشف الفحص العصبي للأطفال الذين يعانون من EE عن أعراض بؤرية دقيقة ، في مقابل التركيز: قصور في وظيفة الأعصاب القحفية السابع والثاني عشر في النوع المركزي ، وتنشيط ردود الأوتار ، وظهور ردود الفعل المرضية ، واضطرابات التنسيق الخفيفة ، إلخ. . ، يتجلى أساسًا في اضطرابات الشخصية الذهنية أو العاطفية ؛ ظهور اضطرابات الذاكرة الواضحة هو سمة مميزة. يعتمد الحفاظ على الذكاء بشكل أساسي على طبيعة التغيرات الهيكلية في الدماغ.
في دراسة EEG ، يوجد نشاط موجة الذروة أو نشاط الموجة البطيئة الإقليمية (ثيتا) المستمر في الخيوط الزمنية ، عادةً مع الانتشار الأمامي. تم الكشف عن تباطؤ واضح في النشاط الرئيسي لتسجيل الخلفية في 70٪ من المرضى. في معظم المرضى ، مع مرور الوقت ، يتم ملاحظة نشاط الصرع بشكل مؤقت. لتحديد الآفة المترجمة في المناطق القاعدية المتوسطة ، يفضل استخدام أقطاب الوتدية الغازية.
يكشف التصوير العصبي عن العديد من التشوهات الهيكلية الكبيرة في الدماغ. من النتائج الشائعة في التصوير بالرنين المغناطيسي التصلب الصدغي (القاطع). في كثير من الأحيان ، هناك أيضًا اتساع موضعي للأخاديد ، وانخفاض في حجم الفص الصدغي المصاب ، وضخم البطين الجزئي.
علاج او معاملة VE مهمة صعبة. العديد من المرضى يقاومون العلاج. الأدوية الأساسية هي مشتقات كاربامازيبين. متوسط الجرعة اليومية 20 مجم / كجم. في حالة عدم الفعالية ، يجب زيادة الجرعة إلى 30 مجم / كجم / يوم. وأعلى حتى ظهور تأثير إيجابي أو ظهور أولى علامات التسمم. في حالة عدم وجود تأثير ، يجب التخلي عن استخدام الكاربامازيبين ، ويجب وصف الفينيتوين بدلاً من ذلك للنوبات الجزئية المعقدة أو الفالبروات للنوبات الثانوية المعممة. جرعة الديفينين في علاج VE هي 8-15 مجم / كجم في اليوم ، فالبروات -50-100 مجم / كجم / يوم. في حالة عدم وجود تأثير العلاج الأحادي ، يمكن استخدام العلاج المتعدد: كاربامازيبين + فالبروات ، كاربامازيبين + لاميكتال ، كاربامازيبين + فينوباربيتال ، فينوباربيتال + ديفينين (التركيبة الأخيرة أقل تفضيلًا وتسبب انخفاضًا كبيرًا في الانتباه والذاكرة ، خاصة في الأطفال). بالإضافة إلى العلاج الأساسي للدرهم الإماراتي ، يمكن استخدام الهرمونات الجنسية عند النساء ، والتي تكون فعالة بشكل خاص لصرع الدورة الشهرية. يستخدم محلول أوكسي بروجستيرون كابرونات 12.5٪ 1-2 مل / م مرة واحدة في اليوم 20-22 من الدورة الشهرية.
يعتمد التكهن على طبيعة الضرر البنيوي للدماغ. مع تقدم العمر ، يصاب معظم المرضى باضطرابات عقلية مستمرة تؤدي إلى تعقيد التكيف الاجتماعي بشكل كبير. بشكل عام ، حوالي 30 ٪ من المرضى الذين يعانون من EE مقاومون للعلاج التقليدي المضاد للصرع وهم مرشحون لتدخل جراحة الأعصاب.
الصرع الجبهي المصحوب بأعراض
تتنوع الأعراض السريرية للصرع الجبهي. يتجلى المرض من خلال النوبات الجزئية البسيطة والمعقدة ، وكذلك النوبات الثانوية المعممة المميزة بشكل خاص. تتميز الأشكال التالية من LE: المحرك ، الغماري ، الظهراني الوحشي ، المداري الأمامي ، القطب الأمامي الأمامي ، الحزامي ، المنبثق من المنطقة الحركية الإضافية.
تحدث النوبات الحركية عندما يتهيج التلفيف المركزي الأمامي. تتميز بنوبات جاكسون التي تتطور مقابل التركيز. غالبًا ما تكون النوبات رمعية بطبيعتها ويمكن أن تنتشر في مسيرة تصاعدية (وجه - يد - قدم) أو نزولًا (وجه - يد - قدم) ؛ في بعض الحالات مع التعميم الثانوي. مع التركيز في الفصوص المجاورة للمركز ، يمكن أن تحدث النوبات في الطرف المماثل أو بشكل ثنائي. ضعف الأطراف بعد الهجوم (شلل تود) هو ظاهرة شائعة في LE.
تحدث النوبات الجراحية عندما تتهيج المنطقة الخيشومية للتلفيف الجبهي السفلي عند التقاطع مع الفص الصدغي. تتجلى في نوبات المضغ ، المص ، البلع ، الضرب ، اللعق ، السعال ؛ اللعاب هو سمة مميزة. ربما ارتعاش الوجه المماثل ، أو ضعف الكلام ، أو النطق اللاإرادي.
تحدث النوبات الظهرية الوحشية عندما تتهيج التلافيف الأمامية العلوية والسفلية. يتجلى من خلال النوبات الضائرة مع دوران عنيف للرأس والعينين ، وعادة ما يكون ذلك في مقابل بؤرة التهيج. بمشاركة الأجزاء الخلفية من التلفيف الجبهي السفلي (مركز بروكا) ، لوحظ نوبات الحبسة الحركية.
تحدث النوبات الجبهية المدارية عندما تتهيج القشرة المدارية للتلفيف الجبهي السفلي وتتجلى في ظواهر نباتية - حشوية مختلفة. من سماتها الشرسوفي ، القلب والأوعية الدموية (ألم في القلب ، تغيرات في معدل ضربات القلب ، ضغط الدم) ، نوبات تنفسية (ضيق التنفس ، شعور بالاختناق ، ضغط في الرقبة ، "غيبوبة" في الحلق). غالبًا ما تظهر الأتمتة البلعومية-الشفوية مع اللعاب المفرط. يُلفت الانتباه إلى كثرة الظواهر الخضرية في بنية النوبات: فرط التعرق ، وشحوب الجلد ، وغالبًا مع احمرار الوجه ، وضعف التنظيم الحراري ، وما إلى ذلك. من الممكن ظهور النوبات الجزئية المعقدة (الحركية) مع الأوتوماتيكية للإيماءات.
النوبات الأمامية (تحدث النوبات الأمامية عندما يتهيج قطب الفص الجبهي ، وتتميز بنوبات جزئية بسيطة مع ضعف في الوظائف العقلية. وتتجلى في الشعور المفاجئ "بفشل الأفكار" ، "الفراغ في الرأس" ، الارتباك ، أو ، على العكس من ذلك ، تذكر عنيف ؛ شعور مؤلم ومؤلم بالحاجة إلى شيء ما. النشاط العقلي ، فالمريض لا يملك الفرصة للتخلص من هذه الأفكار حتى نهاية الهجوم.
تنشأ النوبات الحزامية من التلفيف الحزامي الأمامي للفص الجبهي الإنسي. تتجلى بشكل أساسي في نوبات جزئية معقدة ، وغالبًا ما تكون بسيطة ، مع اضطراب في السلوك والمجال العاطفي. تتميز بنوبات جزئية معقدة مع آلي للإيماءات ، احمرار الوجه ، تعبيرات الخوف ، حركات الوميض المماثل ، وأحيانًا التشنجات الارتجاجية للأطراف المقابلة. من الممكن ظهور نوبات مزعجة انتيابية مع الحقد والعدوان والانفعالات الحركية.
تم وصف المضبوطات الناشئة من منطقة المحرك الإضافية لأول مرة بواسطة Penfield ، ولكن تم تنظيمها مؤخرًا فقط. هذا نوع شائع إلى حد ما من النوبات ، خاصة عندما تفكر في أن النوبات التي تحدث في أجزاء أخرى من الفص الأمامي غالبًا ما تشع إلى المنطقة الحركية الإضافية. إن وجود نوبات جزئية متكررة ، ليلية ، بسيطة مع تناوب الاختلاج النصفي ، والحركات القديمة هي سمة مميزة ؛ نوبات مع توقف الكلام ، أحاسيس غير واضحة ، موضعية سيئة في الجذع والأطراف. عادة ما تتجلى النوبات الحركية الجزئية في نوبات التشنج ، التي تنشأ من جانب أو آخر ، أو ثنائية (بينما تبدو معممة). نموذجي هو التوتر مع رفع الذراع المقابل ، انقلاب الرأس والعينين (ينظر المريض إلى ذراعه المرفوعة ، كما كانت). تم وصف حدوث الهجمات "المثبطة" مع شلل نصفي الانتيابي. عادة ما تحدث هجمات الحركات القديمة في الليل بوتيرة عالية (تصل إلى 3-10 مرات في الليلة ، وغالبًا كل ليلة). تتميز بإيقاظ مفاجئ للمرضى ، صرخة ، كآبة من الرعب ، عاصفة آلية: التلويح بالأذرع والساقين ، الملاكمة ، الدواسة (تذكر بركوب الدراجة) ، حركات الحوض (كما في الجماع) ، إلخ. الدرجة يتقلب ضعف الوعي ، ولكن في معظم الحالات يتم الحفاظ على الوعي. يجب التمييز بين هذه الهجمات والمخاوف الليلية الهستيرية والانتيابية عند الأطفال.
يمكن أن تظهر دراسة EEG باستخدام LE النتائج التالية: القاعدة ، نشاط ذروة الموجة أو التباطؤ (إيقاعي دوري أو مستمر) على المستوى الإقليمي في الخيوط الأمامية أو الأمامية المركزية أو الأمامية الأمامية ؛ بؤر ذروة الموجة المستقلة ثنائية الجبهية ؛ التزامن الثنائي الثانوي ؛ نشاط سريع أمامي منخفض السعة (بيتا). قد لا تؤدي الآفات الموضعية في المناطق الحركية الأمامية والخشبية والإضافية إلى تغييرات عند تطبيق أقطاب سطحية وتتطلب استخدام أقطاب كهربائية عميقة أو تصوير قشري. عندما تتأثر منطقة المحرك الإضافية لـ MEG ، غالبًا ما تكون الأنماط مماثلة للهجمات أو ثنائية ، أو تحدث ظاهرة التزامن الثنائي الثانوي لـ Jasper.
علاج او معاملةيتم إجراء LE وفقًا للمبادئ العامة للعلاج لأشكال الصرع المرتبطة بالتوطين. الكاربامازبين والديفينين هما الدواءان المختاران. الفالبروات واللاموتريجين والباربيتورات محجوزة. الفالبروات فعالة بشكل خاص في حالة النوبات الثانوية المعممة. إذا كان العلاج الأحادي غير فعال ، يتم استخدام المعالجة المتعددة - مزيج من الأدوية المذكورة أعلاه. المقاومة الكاملة للهجمات للعلاج المستمر لـ WAD هو سبب النظر في مسألة التدخل الجراحي.
يعتمد تشخيص LE على طبيعة الضرر الهيكلي للدماغ. تضعف الهجمات المتكررة المقاومة للعلاج بشكل كبير التكيف الاجتماعي للمرضى. عادةً ما تكون النوبات التي تنشأ من منطقة المحرك الإضافي مقاومة لمضادات الصرع التقليدية وتتطلب علاجًا جراحيًا.
المبادئ العامة لعلاج الصرع
حاليًا ، تم تطوير المعايير الدولية المقبولة عمومًا لعلاج الصرع ، والتي يجب مراعاتها لزيادة فعالية العلاج وتحسين نوعية حياة المرضى.
لا يمكن بدء علاج الصرع إلا بعد التشخيص الدقيق. إن مصطلحات "ما قبل الصرع" و "العلاج الوقائي للصرع" عبثية. وفقًا لمعظم أطباء الأعصاب ، يجب أن يبدأ علاج الصرع بعد نوبة ثانية. قد يكون نوبة واحدة "عرضية" بسبب الحمى ، السخونة الزائدة ، التسمم ، اضطرابات التمثيل الغذائي وليس الصرع. في هذه الحالة ، لا يمكن تبرير التعيين الفوري للدرهم الإماراتي ، لأن هذه الأدوية يحتمل أن تكون شديدة السمية ولا تستخدم لأغراض "الوقاية". وبالتالي ، لا يمكن استخدام مضادات الصرع إلا في حالة نوبات الصرع المتكررة غير المستثارة (أي الصرع بحكم التعريف).
تم تحديد تشخيص الصرع وتقرر وصف مضادات الصرع. منذ الثمانينيات من القرن الماضي ، تم ترسيخ مبدأ العلاج الأحادي في علم الصرع السريري: يجب أن يتم تخفيف نوبات الصرع بشكل أساسي باستخدام دواء واحد. حاليًا ، تم إثبات التناقض في المفهوم القديم لوصف عدد كبير من الدرهم الإماراتي في نفس الوقت بجرعات صغيرة تمامًا. العلاج المتعدد له ما يبرره فقط في حالة الأشكال المقاومة للصرع ولا يزيد عن 3 دراهم في المرة الواحدة.
لا ينبغي أن يكون اختيار درهم إماراتي تجريبيًا. يتم وصف الصرع بدقة وفقًا لشكل الصرع وطبيعة النوبات. يتم تحديد نجاح علاج الصرع إلى حد كبير من خلال دقة التشخيص المتلازمي (الجدول 1).
يتم تعيين AEDs بدءًا من جرعة صغيرة، مع زيادة تدريجية حتى تظهر الفعالية العلاجية أو ظهور العلامات الأولى للآثار الجانبية. في هذه الحالة ، يكون العامل المحدد هو الفعالية السريرية وتحمل الدواء (الجدول 2).
إذا كان أحد الأدوية غير فعال ، فيجب استبداله تدريجيًا بمضخة أخرى فعالة في هذا النوع من الصرع. إذا كان أحد درهم إماراتي غير فعال ، فلا يمكن للمرء إضافة دواء ثانٍ إليه على الفور ، أي التحول إلى العلاج المتعدد دون استخدام جميع احتياطيات العلاج الأحادي.
مؤشرات لتحديد محتوى AED في الدم. يمكن أن يكون تحديد مستوى AED في الدم مفيدًا في الممارسة السريرية في الحالات التالية:
ظهور علامات التسمم.
عدم الفعالية عند استخدام الجرعات المناسبة ؛
المريض يعاني من حالات مزعجالحرائك الدوائية للدرهم الإماراتي (أمراض الكبد والكلى ، الحمل ، سن مبكرة ، إلخ) ؛
يوصى به في جميع حالات استخدام الفينيتوين (الحرائك الدوائية غير الخطية) ؛
استخدام المريض للعديد من الصرع أو الأدوية الأخرى التي تغير الحرائك الدوائية للدرهم ؛
الفحص الطبي.
يجب أن نتذكر دائمًا أنه لا توجد علاقة مباشرة واضحة بين الفعالية السريرية للدواء وتحمله وتركيز الدم. في هذا الصدد ، يجب أن يهيمن المعيار السريري للفعالية والتسامح دائمًا على المعلمات المختبرية.
يعد استخدام العقاقير بخلاف الأدوية المضادة للصرع في علاج IE موضوعًا للنقاش. في بعض المرضى الذين فحصناهم علاج معقدتم استخدام الأوعية الدموية (سيناريزين ، كافينتون ، عظة ، تانكان) ؛ منشط الذهن (منشط الذهن ، بانتوجام ، كوجيتوم ، أوكسيبرال) ؛ التمثيل الغذائي (Essentiale-forte ، حمض الفوليك) المخدرات. لم يتم تحليل تأثيرها على تواتر النوبات والرفاهية العامة للمرضى. في رأي الغالبية المطلقة من الباحثين الأجانب ، فإن أدوية هذه المجموعات ليس لها أي تأثير على مسار الصرع ولا تستخدم لهذا المرض. في الوقت نفسه ، في بعض الحالات ، عندما يقترن الصرع بالصداع وضعف الذاكرة والتركيز ، يمكن تبرير التأثير السام للدرهم ، واستخدام الأدوية الوعائية ، منشط الذهن والأيض. ومع ذلك ، لا يوجد أي عذر للعناد "المرضي" لبعض الأطباء الذين يصفون 5-8 عقاقير مختلفة للمرضى ، مثل مدرات البول ، والامتصاص ، والفيتامينات ، إلخ. من غير الفطرة السليمة... يجب أن يكون تعيين أي دواء مسببًا بدقة.
مبادئ الانسحاب من العلاج
يمكن إلغاء AED بعد 2.5-4 سنوات من الغياب التام للنوبات. المعيار السريري (عدم وجود نوبات) هو المعيار الرئيسي لوقف العلاج. في معظم أشكال الصرع مجهولة السبب ، يمكن سحب الدواء بعد 2.5 (صرع رولانديك) - 3 سنوات من الهدوء. في الأشكال الشديدة المقاومة (متلازمة لينوكس غاستو ، الصرع الجزئي المصحوب بأعراض) ، وكذلك في الصرع الرمعي العضلي ، تزداد هذه الفترة إلى 3-4 سنوات. مع مدة الهدأة العلاجية الكاملة لمدة 4 سنوات ، يجب إلغاء العلاج في جميع الحالات. إن وجود تغيرات مرضية على مخطط كهربية الدماغ أو فترة البلوغ للمرضى ليست من العوامل التي تؤخر إلغاء AED في حالة عدم وجود نوبات لأكثر من 4 سنوات.
الصرع- مرض مع نوبات صرع متكررة (أكثر من اثنين) واضطرابات نفسية مرضية. نوبة الصرع (النوبة) هي مظهر من مظاهر إفراز مفرط وغير طبيعي من الخلايا العصبية في الدماغ ، مما يؤدي إلى ظهور ظواهر مرضية مفاجئة تتجلى في الاضطرابات الحركية واللاإرادية والعقلية والتغيرات في الوعي. يعد الصرع حاليًا من أكثر المشاكل إلحاحًا في طب أعصاب الأطفال. تصل نسبة الإصابة بالمرض لدى الأطفال إلى 0.5 - 0.75٪. يمكن أن يتجلى ظهور الصرع في أي عمر ، اعتمادًا على شكل المرض. يتميز صرع الطفولة بعدد كبير من الأشكال المقاومة للعلاج والأعراض السريرية للنوبات.
ما الذي يثير / أسباب الصرع عند الأطفال
يمكن أن تلعب العدوى والإصابات والأسباب الأخرى دورًا كعامل محفز في تطوير مثل هذا الخلل. في السنوات الأخيرة ، أصبح افتراض طبيعة المناعة الذاتية لمتلازمات الصرع والصرع مبررًا أكثر فأكثر. يتم تأكيد صحتها من خلال وجود الأجسام المضادة للمضادات العصبية في دم مرضى الصرع. تحدث عمليات المناعة العصبية ، كقاعدة عامة ، بشكل ثانوي وهي إحدى الآليات المسببة للأمراض لتطور المرض.
التسبب في المرض (ماذا يحدث؟) أثناء الصرع عند الأطفال
في التسبب في الصرع عند الأطفال ، يتم تعيين الدور الرئيسي للاضطرابات في تكوين ونضج الدماغ خلال فترة ما قبل الولادة ، وخصائص العمليات الكيميائية الحيوية وعمليات المناعة الذاتية ، والتي يمكن أن تكون دقيقة وراثيا. في المرضى الذين يعانون من الصرع وأقاربهم ، توجد انحرافات في توازن الماء والكهارل ، والحالة الحمضية القاعدية ، والكربوهيدرات ، والدهون ، والتمثيل الغذائي الوسيط ، في تكوين أجزاء البروتين ، وما إلى ذلك ، يتم إيلاء أهمية خاصة لدور الوسطاء ( GABA ، السيروتونين ، الكينورينين ، إلخ) ، حالة أغشية الخلايا العصبية ، نفاذيةها. هناك نظرية لوجود نظام من الاختلاجات الذاتية ومضادات الاختلاج في الجسم ، يمكن أن يؤدي عدم توازنها إلى تطور المرض.
تنقسم نوبات الصرع إلى نوعين: جزئي وعام. في المقابل ، تنقسم النوبات الجزئية والمعممة إلى بسيطة ومعقدة.
نوبات جزئية
يعتمد تطور النوبة الجزئية البسيطة على موقع بؤرة الصرع (التركيز) في الدماغ. أثناء الهجوم ، يكون الطفل واعيًا ، يمكنه وصف مشاعره بشكل مستقل. النوبات الجزئية البسيطة مصحوبة باضطرابات حركية (تقلصات في الوجه والساقين والذراعين) ؛ أعراض حسية محددة ، مثل الهلوسة بأي شكل من الأشكال ؛ اضطرابات الحسية الجسدية (في الذراعين والساقين أو نصف الوجه) ؛ الاضطرابات الخضرية (التعرق ، شحوب أو احمرار الجلد ، اتساع حدقة العين ، إلخ) ؛ اختلالات عقلية.
مع النوبات الجزئية المعقدة ، لوحظت تغييرات في الوعي. تبدأ النوبات كنوبات جزئية بسيطة مع مزيد من الاضطراب في الوعي. غالبًا ما تكون النوبات الجزئية المعقدة مصحوبة بأورة - أحاسيس مختلفة قصيرة المدى في شكل عدم الراحة في المعدة والغثيان والضعف العام والصداع والدوار واضطرابات الكلام وتنميل اليدين والشفتين واللسان ، بينما يوجد ضغط في الحلق ، آلام الصدر ، ضيق التنفس ، النعاس ، الهلوسة السمعية والشمية ، الحركات الآلية.
يعاني المرضى من نوبات صرع منشط ثانوي أو نوبات صرع منشط أو ارتجاجي والتي تبدأ بعد نوبة جزئية بسيطة أو معقدة. في أغلب الأحيان ، تبدأ فجأة بهالة تستمر لعدة ثوان ، ثم يفقد المريض وعيه ، وبعد ذلك تظهر التشنجات - يتمدد الجسم والذراعين والساقين ويتوتران ، بينما يتم إرجاع الرأس للخلف أو الالتفاف إلى الجانب ، والتنفس يتأخر ، الفكين مشدودون. تستمر نوبة التشنج من 15 إلى 20 ثانية. ثم هناك تشنجات ارتجاجية. تتجلى في تقلص عضلات الذراعين والساقين والجذع والرقبة. التنفس أجش ، صاخب ، تخرج الرغوة من الفم ، وغالبًا ما تختلط بالدم ، لأنه أثناء الهجوم يعض الطفل لسانه أو خديه. في نهاية النوبة يحدث استرخاء عام للعضلات. في هذه الحالة ، لا يستجيب المريض للمنبهات الخارجية ، ويتوسع تلاميذه ، ولا يوجد رد فعل للضوء ، ولا توجد ردود فعل للأوتار والحماية ، ويلاحظ التبول اللاإرادي. المرحلة الارتجاجية للنوبة الصرعتستغرق 2-3 دقائق.
النوبات المعممة
النوبات المعممة مصحوبة بغيابات تتميز بانقطاع مفاجئ قصير مع مظاهر حركية قليلة أو معدومة. تبدأ الهجمات فجأة ، يصبح المرضى غير نشيطين ، بلا حراك مع نظرة غائبة ، وجه ناقص. أثناء الهجوم ، قد تحتفظ ذاكرة المريض بذكريات جزئية للأحداث أو غيابها التام. أثناء النوبة ، قد يتفاعل المرضى مع الأصوات القاسية أو المنبهات المؤلمة. الاضطراب الأكثر شيوعًا هو اضطراب الوعي ، يليه التعافي السريع. الهالة والتشوش التالي للهجوم غير شائعين ؛ يشير وجودها عادة إلى حدوث نوبات جزئية معقدة ("الاختلالات الكاذبة"). لا يشعر المرضى وأولياء أمور الأطفال دائمًا بغياب قصير ، تتراوح مدته من 2-3 إلى 30 ثانية.
تنقسم حالات الغياب إلى بسيطة ومعقدة. في حالات الغياب البسيطة ، كل الأعراض المذكورة أعلاه مميزة. تختلف حالات الغياب الصعب في شدة أعراض النوبات. وهي تتميز بـ: ارتعاش عنيف مفاجئ قصير المدى لمجموعات عضلية مختلفة ، يكون المريض واعيًا. يفيد الآباء أن أطفالهم يسقطون الأشياء أو يرمونها بشكل لا إرادي. يصف المرضى الألم على شكل ضربة مفاجئة تحت الركبتين ، وبعد ذلك يقرفصون بشكل لا إرادي ، وأحيانًا يسقطون على ركبهم أو أردافهم ، في حين أنهم قد يفقدون أو قد يفقدون وعيهم. عند السقوط ، قد يعاني المرضى من تشنجات ، ومقل العيون ، وتوسع حدقة العين ، وتوتر عضلي ، ورعاش ، يتحول إلى ارتعاش عضلي ارتجاجي. تتراوح مدة النوبة المتشنجة من 30 ثانية إلى 10 دقائق. في معظم المرضى لا تتجاوز المدة 5 دقائق.
أعراض الصرع عند الأطفال
بالنظر إلى توطين عملية الصرع ، وكذلك الخلفية التي حدثت عليها النوبات ، فإن المرض له عدد كبير من الأشكال ، اعتمادًا على الموقع والعمر والأعراض ومظاهر المتلازمات:
الصرع الجبهي
الصرع القذالي
الصرع الفص الصدغي
الصرع الجداري
صرع رولانديك- أحد أشكال الصرع ، الذي يظهر في أي عمر للطفل ، من 2 إلى 14 عامًا ، غالبًا ما يكون مصحوبًا بنوبات قصيرة ليلية في الوجه. المرض له توقعات مواتية.
في الأعراض السريرية للنوبات ، يتم تمييز النوبات الجزئية البسيطة (الحركية ، الحسية ، الخضرية في كثير من الأحيان) ، النوبات الجزئية المعقدة (الحركية والثانوية المعممة). في كثير من الأحيان أثناء النوم ، يمكن للمرضى إصدار أصوات غريبة مثل "الغرغرة" أو "الشخير" أو "الغرغرة". تكون مظاهر النوبات الحركية والحسية (الاضطرابات قصيرة المدى) ضئيلة ، لذلك قد لا ينتبه لها الآباء.
يبدأ صرع رولانديك بهجمة بهالة حسية جسدية: إحساس بالوخز ، وخدر ، و "وخز كهربائي" في البلعوم واللسان واللثة. بعد ذلك ، قد تنتهي النوبة أو تتحول إلى نوبة جزئية في المحرك. يمكن أن تحدث النوبات أثناء نوم الطفل. مدة الهجمات قصيرة: من بضع ثوان إلى 2-3 دقائق. سجل عددًا قليلاً من الهجمات الشديدة الطويلة الأمد ، التي تنتهي بشلل جزئي عابر بعد النوبة (شلل تود). معدل تكرار الهجمات هو في المتوسط 2-4 مرات في السنة. عندما يبلغ الطفل من العمر سنة أو سنتين ، قد تحدث النوبات في كثير من الأحيان ، ولكن مع مرور الوقت ستحدث أقل وأقل. في الأطفال الصغار ، خلال السنة الأولى من التشخيص ، يمكن أن يكون تواتر النوبات مرتفعًا - أسبوعيًا أو حتى يوميًا. تعتبر الهجمات الليلية نموذجية ، خاصة عند النوم والاستيقاظ. تدفق شكل معين الصرعمواتية ولديه تشخيص جيد مع مغفرة تلقائية في جميع الحالات تقريبًا.
الصرع الجزئي مجهول السبب مع النوبات القذالية (ISE)- شكل من أشكال مرض الطفولة هذا مع نوبات جزئية بسيطة مع اضطرابات بصرية - هلوسة ، تصوير ضوئي (ومضات من الضوء) ، أوهام بصرية (ماكرو ، ميكروبسييا ، تحول) ، أعراض شبيهة بالصداع النصفي - صداع ، منتشر أو حسب نوع الشقيقة والغثيان والقيء والدوخة وكذلك اضطرابات الحركة والتشنج. حاليًا ، تم تحديد نوعين مختلفين من IZE - مع ظهور مبكر ومتأخر. يبدأ المرض في الفئة العمرية من 2 إلى 12 عامًا مع ظهور ذروتين - عند 3-5 سنوات (الشكل المبكر) و 9 سنوات (الشكل المتأخر) ، يتجلى على أنه بسيط (حركي وحسي) ومعقد (حركي ونفسي) الهجمات المتشنجة الجزئية والثانوية المعممة. البديل الكلاسيكي لـ ISE هو الصرع القذالي مع ظهور متأخر (صرع Gastaut).
تشمل النوبات الخلقية الأحاسيس الشرسوفية والغثيان والقيء والصداع والدوار. تختلف مدة الهجمات: من عدة دقائق إلى عدة ساعات ؛ التردد منخفض عادة. تتميز مجموعة متنوعة من ISE ببداية مبكرة للنوبات - في سن حوالي 4 سنوات (Panayotopulos epilepsy). وتتميز بنوبات شديدة تبدأ بالتقيؤ والصداع ثم تجريد العين والرأس المقوي. عادة ما تنتهي النوبات بنوبات توتر-رمعية أحادية الجانب أو معممة. لوحظ فقدان الوعي لفترات طويلة للغاية - من عشرات الدقائق إلى عدة ساعات. نوبات النوم شائعة وخاصة قبل إيقاظ المرضى. إن تشخيص ISE موات. يحدث الشفاء التام في 95٪ من الحالات.
الصرع الأساسي عند القراءة -شكل من أشكال الصرع مع توطين افتراضي للتركيز في المنطقة الصدغية الجدارية ، العلامة السريرية الرئيسية هي إثارة نوبات الصرع عند القراءة. تتراوح أعمار المرضى من 12 إلى 29 سنة. تحدث الهجمات بعد قراءة الكلمات الأولى من النص. في بعض الحالات ، يمكن إثارة النوبات عن طريق لعب الشطرنج والبطاقات وألعاب الطاولة الأخرى والحساب العقلي والكتابة. تتميز المظاهر السريرية بنوبات بسيطة من الحركة الجزئية والحسية الجسدية. إن الشعور بالخدر ، أو التصلب ، أو الوخز ، أو الوخز هي حالة نموذجية في العضلات المشاركة في فعل القراءة بصوت عالٍ: عضلات الفك السفلي ، واللسان ، والبلعوم ، والشفتين ، وعضلات الوجه. الوخز الارتجاجي في عضلات الفك السفلي هو أكثر الأعراض السريرية شيوعًا. من المهم ملاحظة أن المظاهر الحركية والحسية أثناء النوبات عادة ما تكون ثنائية ومتماثلة ولا يتم ملاحظتها إلا من حين لآخر على جانب واحد. في حالات معزولة ، يتم وصف الأعراض مثل الهلوسة البصرية (البسيطة والمعقدة) وعسر القراءة الانتيابي والرأرأة الصرع. يمكن أن تحدث النوبات الجزئية البسيطة بشكل منفصل ومع التعميم اللاحق في النوبات التوترية الارتجاجية.
النوبات العائلية الوليدية الحميدة مجهولة السبب- شكل نادر الصرع... يتفاقم التاريخ العائلي للمرضى الذين يعانون من النوبات العائلية الوليدية مجهولة السبب (HCC) بسبب وجود نوبات مماثلة في فترة حديثي الولادة في الأسرة المباشرة. تم إنشاء نوع وراثي سائد من الوراثة. في معظم الحالات ، يظهر المرض لأول مرة في اليوم الثاني أو الثالث من حياة الطفل بعد الولادة ، في حالات معزولة خلال الشهر الأول من العمر.
سريريًا ، يتجلى HSS مجهول السبب بشكل أساسي في النوبات الرمعية العامة متعددة البؤر أو البؤرية مع فترات قصيرة من انقطاع النفس ، والحركة النمطية والظواهر الحركية للعين في شكل توتر منشط للعضلات المحورية ، وانحراف العينين ، وردود الفعل المقوية ، وظواهر الدواسة ، والوضع النمطي تفاعلات. بالإضافة إلى ذلك ، قد تحدث الاضطرابات الخضرية الحشوية في شكل إفراز غزير للعاب واحمرار في الوجه والرقبة وتغيرات في معدل التنفس ومعدل ضربات القلب. اضطراب مخطط كهربية الدماغ في فترة النشبات ، كقاعدة عامة ، غائب أو يلاحظ نشاط صفر بالتناوب. أثناء النوبة ، يتم تسجيل التغييرات التي لوحظت في نوبات حديثي الولادة غير الأسرية مجهولة السبب.
النوبات غير الأسرية الحميدة مجهولة السبب (NNC)تحدث عند الأطفال حديثي الولادة على خلفية الرفاهية النسبية في اليوم الثالث إلى السابع من عمر ما بعد الولادة (غالبًا في اليوم الخامس). تتجلى في شكل حالة صرع من النوبات الرمعية المعممة متعددة البؤر أو البؤرية ، والتي لا تتجاوز مدتها 24 ساعة.النوبات الارتجاجية المعممة متعددة البؤر هي تقلصات عضلية غير متزامنة لأجزاء فردية من الجذع والوجه والأطراف. السمة المميزة لها هي طبيعة الهجرة ، حيث ينتشر الانقباض الرمعي بسرعة كبيرة من جزء من الجسم إلى آخر بشكل عفوي وفوضوي ، ويشمل بالتناوب عضلات الوجه وعضلات البطن والأطراف. وعي الطفل عادة لا يضعف. النوبات التسلسلية مميزة.
الصرع الرمعي الحميد في الطفولة (DMEM)- أحد أشكال الصرع النادرة المصحوبة بنوبات رمع عضلية معممة قصيرة دون إعاقة الوعي. تسود نوبات الرمع العضلي في عضلات الرقبة والأطراف العلوية. عادةً ما تشارك عضلات حزام الكتف في الارتفاع الفوري للكتف ، وفصل المرفقين ، والتقريب الطفيف وانثناء الذراعين عند مفاصل الكوع. عندما يبدأ الطفل في المشي ، تلاحظ نوبات رمع عضلي في عضلات الساقين: ثني فوري للأطراف السفلية مع قرفصاء طفيف أو احتمال سقوط على الأرداف. من النادر حدوث السقوط (نوبات الرمع العضلي-الاستاتيكي) المصاحب لهذه المتلازمة ، ولكن إذا حدث ذلك ، يستيقظ الطفل على الفور ويستمر في النشاط. كقاعدة عامة ، تكون النوبات قصيرة العمر (بضع ثوانٍ) وليست شديدة ، وعادةً ما يتم الحفاظ على الوعي والذاكرة للنوبات. يمكن أن تحدث النوبات في أي وقت أثناء النهار ، أثناء النعاس ، أثناء الاستيقاظ. يبدأ المرض في الفئة العمرية من 4 أشهر إلى 3 سنوات. يبلغ متوسط عمر الطفل في بداية النوبات 21 شهرًا.
الصرع غياب الطفولة (دبي لصناعات الطيران)- شكل من أشكال الصرع ، يتجلى في النوع الرئيسي من النوبات - الغياب لأول مرة في الطفولة من 1 إلى 9 سنوات. سريريًا ، تتميز حالات الغياب بإغلاق قصير مفاجئ (أو انخفاض كبير في مستوى الوعي) مع الحد الأدنى من الظواهر الحركية أو انعدامها. بداية النوبات الصرعبشكل غير متوقع ، يقاطع المرضى أو يبطئون نشاطهم ، يصبحون غير قادرين على الحركة بنظرة ثابتة فارغة وغائبة ، وجه ناقص (غيابات بسيطة). عادة ضعف عميق في الوعي يتبعه شفاء فوري. لا يشعر المريض دائمًا بالغياب القصير جدًا ويمكن أن يكون غير مرئي للوالدين لفترة طويلة ، ولا يتم اكتشافه إلا باستخدام اختبارات خاصة. تتراوح مدة الغياب من 2-3 إلى 30 ثانية. السمة المميزة للغياب هو ارتفاع معدل حدوثه ، حيث يصل إلى عشرات ومئات النوبات يوميًا ، وغالبًا ما يعاني المرضى من نوبة أو نوبتين فقط خلال فترة المرض بأكملها. يتم تحقيق مغفرة علاجية كاملة في 70-80٪ من الحالات.
صرع غياب الأحداث (الإمارات العربية المتحدة)- تشكيلة الصرعمع النوع الرئيسي من النوبات - الغياب ، الظهور لأول مرة في فترة المراهقة مع احتمال كبير للانضمام إلى النوبات التشنجية المعممة. يتراوح العمر عند بداية الغياب من 9 إلى 21 عامًا. يُلاحظ ظهور الغياب لأول مرة بعد 17 عامًا فقط في حالات معزولة. يتجلى الغياب من خلال إغلاق قصير للوعي مع التجمد ونقص الدم. السمة المميزة لـ JAE هي انتشار المرضى الذين يعانون من الغياب البسيط ، أي المضبوطات بدون أي مكون محرك. تتراوح مدة الهجمات من 3 إلى 30 ثانية.
الصرع رمعي الأحداث (YME)- شكل من أشكال صرع المراهقين مع خلل وراثي ثابت ، مع نوبات تشنجية ، خاصة في اليدين بعد إيقاظ المرضى. بداية المرض تختلف من 2 إلى 22 سنة.
أثناء النوبات ، يحدث ارتعاش عنيف قصير غير متوقع لمجموعات عضلية مختلفة عندما يكون الوعي سليمًا. تشمل الهجمات دائمًا عضلات الذراعين وحزام الكتف ، ونتيجة لذلك يقوم المرضى برمي الأشياء بشكل لا إرادي على الجانبين. أثناء النوبات ، يمكن أن يوجهوا ضربات لا إرادية للآخرين. تظهر الهجمات ، كقاعدة عامة ، ومع ذلك ، قد تكون شدة الوخز في حدها الأدنى ، في حين أن المرضى أنفسهم هم فقط من يستطيعون الشعور بها.
عندما تحدث النوبات في الساقين ، يشعر المرضى كما لو كان هناك ضربة مفاجئة تحت الركبتين ويجلسون قليلاً إلى أسفل لا إراديًا. في حالة النوبات الشديدة ، من الممكن السقوط "كما لو طرقت أرضًا" على الركبتين أو الأرداف. وتتراوح وتيرة الهجوم من عدة مرات في اليوم إلى مرة في الشهر. مدته كسور من الثانية. تعتبر الهجمات مميزة مباشرة بعد إيقاظ المرضى. في معظم المرضى ، تحدث النوبات في الصباح فقط ، في غضون 30-60 دقيقة بعد الاستيقاظ. يمكن ملاحظة زيادة النوبات عند النوم أو أثناء الاستيقاظ الليلي المفاجئ ، وفي حالات نادرة يمكن ملاحظتها على مدار اليوم.
الصرع مع النوبات التشنجية المعزولة المعزولة (الصرع مع نوبات الاستيقاظ).يُعرَّف هذا النوع من الصرع بأنه متلازمة تظهر بشكل حصري على أنها نوبات صرع عامة في غياب التركيز الواضح على مخطط كهربية الدماغ ، والتلف البنيوي للدماغ ووجود أي مرض قد يسبب الصرع... يختلف ظهور النوبات المعممة (GSP) على مدى عمر واسع: من سنة إلى 30 سنة بحد أقصى في سن البلوغ.
سريريًا ، تتجلى مجموعات المساعدة الذاتية من خلال توقف مفاجئ (بدون هالة) عن الوعي مع سقوط المرضى ، والتشنجات ، وفتح مقل العيون ، والتلاميذ المتوسعة. أولاً ، تحدث مرحلة منشط قصيرة للهجوم مع توتر سائد للعضلات المحورية ، والذي ينتهي بهزة مع الانتقال إلى ارتعاش العضلات الارتجاجية. مدة الهجوم من 30 ثانية إلى 10 دقائق. النوبات النادرة نموذجية. إن التوزيع الواضح للهجمات حسب الوقت من اليوم هو سمة مميزة ، حيث تسود النوبات خلال فترة الاستيقاظ والنوم والحلم.
متلازمة الغرب- متلازمة الصرع المرتبط بالعمر مع نوع خاص من نوبات الصرع (تشنجات طفولية) - تقلصات عضلية ضخمة ، نوع محدد من تغيرات مخطط كهربية الدماغ - نقص ضربات القلب وتأخر النمو الحركي. في كثير من الأحيان ، تحدث تشنجات طفولية في سلسلة من 10-15 تشنجات ، التالية تقريبا دون انقطاع واحدا تلو الآخر.
متلازمة لينوكس غاستويشير إلى أشكال معممة من الصرع مع أنواع مختلفة من النوبات ، بما في ذلك النوبات ، والغياب غير النمطي ، ونوبات الصرع أو الغياب ، مع تأخر واضح في النمو العقلي والحركي. تتجلى متلازمة لينوكس غاستو في الأطفال الذين تتراوح أعمارهم بين 1 إلى 8 سنوات ، وغالبًا ما تكون من 3 إلى 5 سنوات ، وغالبًا ما تحدث بعد متلازمات الصرع الأخرى ، وغالبًا ما تكون بعد متلازمة ويست. تتميز الصورة السريرية للمتلازمة بنوبات يومية متكررة وانخفاض في الوظائف الإدراكية. أكثر أنواع النوبات شيوعًا هي نوبات الغياب التوترية غير النمطية ، ولكن قد تكون هناك نوبات أخرى. يعتبر الجمع بين أكثر من نوعين من النوبات أمرًا نموذجيًا. تواتر النوبات مرتفع ، وتحدث حالة الصرع. تتميز النوبات بانثناء الرأس والجذع ، وعادة ما يصاحب ذلك ضعف في الوعي. قد تكون هناك نوبات اختطاف ورفع السلاح والسقوط. بالإضافة إلى ذلك ، يلاحظ حدوث نوبات مع التمدد البطيء للأطراف واختطاف مقل العيون مع أعراض نباتية وبطء في التنفس.
تتميز نوبات الغياب غير النمطية ببداية ونهاية مفاجئين ، وقد تكون خفيفة ويصعب اكتشافها سريريًا. قد يكون فقدان الوعي غير مكتمل. درجة ضعف الوعي غير مكتملة ، والتشنجات التوترية التسلسلية مميزة ، وهي مدة طويلة من النوبات التشنجية (عدة أيام ، أسابيع) ، مع الميل إلى إعادة التطور.
لوحظ تأخر في التطور النفسي الحركي لدى 90٪ من الأطفال ، بينما يحتفظ الباقون بذكاء طبيعي حتى بعد مرض طويل. يتأخر نمو معظم الأطفال قبل ظهور النوبات. كلما بدأت النوبات في وقت مبكر ، كلما كان الانخفاض في الذكاء أكثر وضوحًا. قد يتأثر المستوى النمائي بتكرار النوبات ونوبات الحالة الصرعية ، وكذلك المعالجة المتعددة. أيضًا ، غالبًا ما يتم ملاحظة سمات الشخصية التوحد ونقص الانتباه وفرط النشاط والعدوانية ، مما يؤدي إلى تعطيل التكيف الاجتماعي ويقلل من الأداء المدرسي.
الصرع المصحوب بنوبات الرمع العضلي (متلازمة دوس)- أحد أشكال الصرع المعمم ، تبدأ النوبات في سن ما قبل المدرسة. تشمل المظاهر السريرية للمرض أنواعًا مختلفة من النوبات: رمع عضلي ، عضلي عضلي - استاتيكي ، غيابات نموذجية ، نوبات توترية ارتجاجية معممة مع ارتباط محتمل بالنوبات الجزئية. المظاهر الرئيسية للرمع العضلي العضلي الصرع- نوبات رمع عضلي ورمع عضلي - استاتيكي: ارتعاش قصير وسريع البرق ذي سعة صغيرة في الساقين والذراعين ، "إيماءات" مع دفع خفيف للجذع ؛ الشعور "بضربات تحت الركبتين". يظل الوعي سليماً أثناء هذه النوبات (في حالة عدم وجود غيابات) ، يرتفع المرضى على الفور بعد السقوط. تواتر نوبات الرمع العضلي مرتفع. لوحظت النوبات التشنجية المعممة ، وكذلك الغياب ، في جميع المرضى تقريبًا. تتميز بنوبات قصيرة وجزئية بسيطة من المحركات لا يتجاوز تواترها مرة واحدة في الأسبوع.
اعتلال الدماغ الرمع العضلي المبكر- متلازمة صرع نادرة مرتبطة بالعمر. في معظم الحالات ، يبدأ المرض قبل سن 3 أشهر. النوع الرئيسي من النوبات هو الرمع العضلي ، بشكل رئيسي في شكل رمع عضلي مجزأ. بالإضافة إلى ذلك ، قد تحدث نوبات جزئية مفاجئة متكررة وتشنجات منشط. يجب اعتبار الرمع العضلي المتقطع المتكرر ، والذي لا يعد فقط أكثر أنواع النوبات شيوعًا ، ولكنه يعتبر أيضًا أول أعراض المرض المبكرة ، علامة نموذجية. مع مسار المرض ، تفسح الرمع العضلي المجزأ المجال تدريجيًا لدورها الإكلينيكي الرائد للنوبات الجزئية المتكررة. يحدث الرمع العضلي ليس فقط في حالة اليقظة ، ولكن أيضًا أثناء النوم. من حيث الشدة ، يمكن أن تختلف من ارتعاش طفيف في الكتائب البعيدة للأصابع إلى رمع عضلي في اليدين والساعدين والجفون وزاوية الفم. يتراوح تواترها من عدة مرات في اليوم إلى عدة عشرات في الدقيقة.
النتيجة المميزة للمرض هي وفاة المرضى في السنوات الخمس الأولى من العمر ؛ يعاني الناجون من اضطرابات نفسية حركية شديدة.
اعتلال الدماغ الصرع المبكر (متلازمة أوتهارا)- شكل من أشكال اعتلال الدماغ ، وهو أول ظهور لمتلازمة الصرع المعتمدة على العمر. تبدأ النوبات في أول شهرين أو ثلاثة أشهر. الحياة ، ولكن غالبًا في الشهر الأول. النوع الرئيسي من النوبات هو التشنجات التسلسلية أو المنعزلة. تتكرر الهجمات ليس فقط أثناء الاستيقاظ ، ولكن أيضًا في الليل. بالإضافة إلى التشنجات التوترية ، يمكن أن تحدث النوبات الجزئية الحركية في ما يقرب من نصف الحالات ، في بعض الأحيان حسب النوع. نوبات الرمع العضلي غير شائعة ، على الرغم من أنها قد تحدث في بعض الأحيان. مدة تشنج منشط ما يقرب من 10 ثوان. في سلسلة واحدة ، يمكن ملاحظة من 10 إلى 40 تشنجات. العدد الإجمالي للتشنجات اليومية كبير بما يكفي ويمكن أن يصل إلى 300-400.
صرع الحالة الكهربائية أثناء نوم الموجة البطيئة (متلازمة ESES)يتجلى أثناء نوم الموجة البطيئة في تشخيص تخطيط كهربية الدماغ وفي بعض الحالات قد لا يكون مصحوبًا بمظاهر سريرية. يحدث في سن 8 أشهر. - 11.5 سنة ، في كثير من الأحيان - 4-14 سنة. بعد 15 عامًا ، لا تحدث المتلازمة عادة. في كثير من الأحيان ، تحدث النوبات في الليل ، ويمكن أن تكون معممة وجزئية: نوبات حركية (غيابات رمعية ، نوبات صرع معممة ، نوبات صرع في الفم). يختلف تواتر النوبات من ندرة إلى يومية. في بعض الحالات ، مع متلازمة ESES ، لوحظت نوبات مع ضعف الكلام.
متلازمة لانداو كليفنريتجلى في سن 3-7 سنوات. ثالوث من الأعراض مميز: الحبسة ، نوبات الصرع ، الاضطرابات السلوكية. تتمثل الأعراض المبكرة في ضعف الكلام المتقدم وعمه اللفظي. تتميز اضطرابات النطق بالمثابرة على الكلام ، وخالل الكلام. في معظم الحالات ، لا توجد اضطرابات في النطق تسبق المرض. علاوة على ذلك ، يصاب الطفل بنوبات الصرع. عادة ما تكون النوبات عبارة عن نوبات حركية جزئية بسيطة. أقل شيوعًا ، يتم ملاحظة النوبات والغياب الجزئية المعقدة أو منشط التوتر أو الهيمكلون أو المركب. النوبات اللاوتونية والتوترية نادرة للغاية. من سمات نوبات الصرع في متلازمة لانداو-كليفنر طبيعتها الليلية. عادة ما تكون الهجمات قصيرة. يتم التعبير عن الاضطرابات السلوكية من خلال العدوانية وفرط النشاط والتوحد.
نوبه حمويه- اضطرابات ذات طبيعة متشنجة عند الأطفال من سن 6 شهور. تصل إلى 5 سنوات مع زيادة في درجة الحرارة. تنقسم نوبات الحمى إلى نموذجية (بسيطة) وغير نمطية (معقدة).
نوبات الحمى البسيطة لها الأعراض التالية:
- الوراثة العائلية غير المعقدة لاضطرابات الصرع (باستثناء التشنجات الحموية نفسها) ؛
- مدة الهجوم من 1 إلى 5 دقائق ، بحد أقصى 10 دقائق ؛
- عدم وجود اضطرابات عصبية بؤرية قبل الهجوم وبعده ؛
- وجود ارتفاع الحرارة (درجة حرارة الجسم أثناء الهجوم 38.5 درجة مئوية أو أكثر) ؛
- منشط معمم أو طابع منشط ارتجاجي ؛
- احتمالية حدوث ذهول أو خمول على المدى القصير بعد نوبة.
النوبات المعقدة والحموية:
- كان عمر المريض في وقت النوبة الأولى أكثر من 5 سنوات ؛
- وجود علم الأمراض العصبية ، والانحرافات في التطور النفسي الحركي قبل أو بعد الهجوم ؛
- الوراثة العائلية المثقلة بالصرع ؛
- هجوم مطول ، أكثر من 10 دقائق ؛
- الطبيعة الجانبية أو البؤرية للنوبة ، وكذلك تكرارها في الـ 24 ساعة القادمة ؛
- وجود نشاط بؤري أو صرع على مخطط كهربية الدماغ.
حالة صرعيةتُعرَّف بأنها حالة تحدث فيها كل نوبة لاحقة في وقت أبكر من تعافي المريض تمامًا من النوبة السابقة ، أي لا يزال يعاني من اضطرابات واضحة في الوعي ، وديناميكا الدم ، والتنفس أو التوازن.
الأسباب الرئيسية لحالة الصرع عند التشخيص الصرع: انتهاك النظام ؛ انقطاع في تناول الأدوية المضادة للصرع. سحب الأدوية المضادة للصرع بسرعة كبيرة ؛ الأمراض الجسدية والمعدية. الحمل عند المراهقين. انخفاض نسبي في جرعة الأدوية المضادة للصرع بسبب زيادة كبيرة في وزن الجسم (على سبيل المثال ، مع النمو عند الأطفال). يمكن أن تستمر الحالة الصرعية من دقيقة واحدة إلى أكثر من 60 دقيقة.
تشخيص الصرع عند الاطفال
للتشخيص ، يتم استخدام الدراسات المختبرية والأدوات. يحتل تخطيط كهربية الدماغ أحد الأماكن الرائدة في تشخيص الصرع. يجب أن يؤخذ في الاعتبار أن ما يقرب من 50 ٪ من مرضى الصرع في فترة النشبات لديهم تخطيط كهربية الدماغ بشكل طبيعي ، ويمكن للاختبارات الوظيفية (فرط التنفس والتحفيز الضوئي والحرمان من النوم) في 90 ٪ من المرضى تحديد تغييرات مخطط كهربية الدماغ. في حالة عدم وجود تغييرات EEG بعد الأحمال الوظيفية ، يتم إجراء إعادة الفحص أو مراقبة EEG.
يعد التصوير العصبي أيضًا أحد الروابط الرئيسية في التشخيص. يهدف إلى تحديد تلف الدماغ العضوي ، وإجراء التشخيص المتلازمي والمسبب للمرض ، وتحديد التكهن ، وأساليب العلاج. تشمل طرق التصوير العصبي التصوير المقطعي والتصوير بالرنين المغناطيسي. يتم إجراء التصوير بالرنين المغناطيسي للنوبات مع بداية جزئية في أي عمر ؛ في وجود أعراض عصبية بؤرية. أشكال مقاومة للعلاج الصرع؛ استئناف النوبات. وفقًا لمؤشرات الحالة الصحية لمرضى الصرع ، يتم إجراء الفحوصات المخبرية: الدم ، البول ، الكيمياء الحيوية (الشوارد ، الألبومين ، الغلوبولين المناعي ، الكالسيوم ، الترانساميناسات ، الفوسفاتيز القلوي ، هرمونات الغدة الدرقية ، الفوسفات ، المغنيسيوم ، البيليروبين ، اليوريا ، الجلوكوز ، الكرياتينين ، الأميليز ، الحديد ، السيرولوبلازمين ، اللاكتات ، البرولاكتين ، البورفيرينات) ، السيرولوجي. إذا لزم الأمر ، تتضمن خطة الفحص ما يلي: تصوير دوبلر بالموجات فوق الصوتية للأوعية العضدية الرأسية ، ومراقبة مخطط كهربية القلب ، وتحليل السائل الدماغي النخاعي.
علاج الصرع عند الاطفال
المبدأ الأساسي لعلاج الصرع: أقصى فعالية علاجية مع الحد الأدنى من المظاهر الدوائية غير المرغوب فيها. يوصف العلاج المضاد للصرع بعد وجود نوبات متكررة ومع مجموعة من الأعراض المميزة ، وكذلك بعد البحث.
يمكن البدء في علاج الصرع بعد إجراء تشخيص دقيق. يبدأ العلاج باستخدام دواء واحد. مزايا العلاج الأحادي على المعالجة المتعددة هي:
- فعالية سريرية عالية (من الممكن إيقاف أو تقليل النوبات تمامًا في 70-80٪ من المرضى).
- القدرة على تقييم مدى ملاءمة دواء معين لعلاج مريض معين ، لاختيار الجرعة وطريقة الاستخدام الأكثر فعالية. يتجنب الطبيب وصف مركبات كيميائية لا تفيد المريض.
- احتمالية أقل لحدوث ردود فعل سلبية أثناء العلاج. بالإضافة إلى ذلك ، من الواضح دائمًا ما هو الدواء المسؤول عن التأثير غير المرغوب فيه ، ويتم تسهيل إجراءات التخلص منه (تقليل الجرعة أو سحب هذا الدواء).
- عدم وجود عداء متبادل مع الاستخدام المتزامن للعديد من الأدوية المضادة للصرع.
من أجل العلاج المناسب بمضادات الصرع ، يتم تحديد طبيعة النوبة لدى المريض ، مع مراعاة خصوصيات متلازمة الصرع (عمر المريض في البداية ، وتواتر النوبات ، ووجود أعراض عصبية ، والذكاء) ، وسمية المخدرات واحتمال حدوث آثار جانبية. يتم تحديد اختيار الدواء المضاد للصرع بشكل أساسي من خلال طبيعة النوبات وبدرجة أقل بشكل الصرع.
يبدأ العلاج بجرعة قياسية من متوسط العمر. لا يتم وصفه على الفور بالكامل ، ولكن بشكل تدريجي ، في حالة عدم وجود تأثير أو عدم كفاية التأثير ، يتحولون إلى استخدام جرعة العمر بأكملها (في 1-3 ٪ من المرضى ، يمكن القضاء على النوبات بجرعة أقل من الدواء. قياسي ، متوسط العمر). يتم اختيار جرعة الدواء بشكل فردي لكل مريض.
ميزة مهمة على الأدوية التقليدية هي التي تمتلكها الأقراص ذات الإطلاق البطيء للمادة الفعالة (مشتقات حمض الفالبرويك - ديباكينكرونو ، Convulexretard ؛ مشتقات كاربامازيبين - tegretolretard ، timonylretard). عند استخدامها ، يتم تقليل مخاطر الآثار غير المرغوب فيها وضمان استقرار التأثير العلاجي.
إذا تم الوصول إلى الحد الأقصى للجرعة المسموح بها من الدواء ، لكن الهجمات لا تتوقف في غضون شهر ، يتم إدخال دواء الخط الثاني ثم الثالث تدريجياً ، ويتم إلغاء الدواء السابق تدريجياً.
يتم استبدال الأدوية المضادة للصرع تدريجيًا خلال أسبوع إلى أسبوعين. ولفترة أطول. يجب إيلاء اهتمام خاص للباربيتورات والبنزوديازيبينات نظرًا لوجود متلازمة انسحاب واضحة.
إذا لم تتوقف النوبات مع العلاج الأحادي المتسلسل بأدوية مختلفة مضادة للصرع ، فهذا يعني أن المريض لديه مقاومة للأدوية ، والتي تحدث غالبًا مع بداية الصرع المبكرة ، ونوبات الصرع التسلسلية ، والنوبات الجزئية المعقدة ، ويتكرر لدى المريض (أكثر من 4 في الشهر ) نوبات أو عدة أنواع من النوبات ، نقص الذكاء ، خلل تكوين الدماغ.
يعد وجود مقاومة للأدوية مؤشرًا على المعالجة المتعددة (عادة لا تزيد عن دوائين). يجب التأكيد على أن الأدوية المضادة للصرع يتم دمجها مع ديناميكيات دوائية مختلفة ، ووفقًا لطيف عملها ، مع الأدوية التي تقلل إلى أقصى حد من تكرار النوبات أثناء العلاج الأحادي. عندما يتحقق تأثير علاجي جيد للعلاج الدوائي ، يتم إلغاء الأدوية ، مع مراعاة عدم وجود اضطرابات قصيرة المدى. في هذه الحالة ، فإن تطبيع مخطط كهربية الدماغ ليس حاسمًا.
بالنسبة للعديد من أشكال الصرع المصحوبة بأعراض (الصرع مع غياب الرمع العضلي ، والصرع العضلي العضلي ، ومتلازمة لينوكس غاستو ، والصرع الجزئي المصحوب بأعراض ، وما إلى ذلك) ، يجب أن تكون الفترة التي لا يمكن الوصول إليها 4 سنوات على الأقل.
في معظم أشكال الصرع مجهولة السبب (الحميدة) (رولانديك ، غياب الطفل ، غياب الأحداث ، إلخ) ، يمكن إلغاء العلاج المضاد للصرع بعد عامين من لحظة توقف النوبات.
قد يؤدي التوقف المبكر عن العلاج إلى الانتكاس الصرع... في كثير من الحالات ، يضطر المرضى إلى تناول الأدوية المضادة للصرع مدى الحياة. يجب أن يكون إلغاء العلاج تدريجيًا (من أجل تجنب تطور النوبات حتى حالة الصرع) في غضون 3-6 أشهر. تحت سيطرة EEG ، يتم تقليل جرعة الأدوية ببطء.
يتم تحقيق تأثير علاجي واضح في 80-85٪ من المرضى الصرع... تقوم الأدوية الحديثة المضادة للصرع إما بقمع النشاط المرضي للخلايا العصبية في بؤرة الصرع (على سبيل المثال ، ديفينين ، إيثوسكسيميد ، إلخ) ، أو تعطل انتشار الإثارة منه ، وإشراك الخلايا العصبية الأخرى ، وبالتالي تمنع النوبات (على سبيل المثال ، الفينوباربيتال ، إلخ.).
يكاد يكون من المستحيل إجراء ارتباط بين شكل الصرع (وبالتالي ، إلى حد ما ، وتوطين التركيز كمجموعة من الخلايا العصبية التي هي أول من تلد إفرازات صرع) وآلية العمل ، وهو موقع تطبيق أدوية محددة تمامًا لمضادات الصرع.
فالبروات الصوديوم وفالبروات الكالسيومتدار عن طريق الوريد وتؤخذ عن طريق الفم أثناء الوجبات. يتم تحويل الأدوية تحت تأثير البيئة الحمضية للمعدة إلى حمض الفالبرويك ، والذي يتم امتصاصه من الجهاز الهضمي. يتم وصف فالبروات طويلة المفعول (depakynchrono ، convulexretard) مرة واحدة في اليوم.
كاربامازيبينيمتص ببطء من الجهاز الهضمي عند تناوله عن طريق الفم مع الوجبات. تعدد التعيينات 2-4 مرات في اليوم. يتم وصف الأشكال المتخلفة من كاربامازيبين مرة واحدة في اليوم.
أوكسكاربازيبين (ثلاثية)عند تناوله عن طريق الفم ، يتم تثبيطه عن طريق عصير المعدة ، لذلك يتم وصفه قبل ساعة ونصف


